Последици от гломерулонефрит. Наличието на хематурия при пациент
Гломерулонефритът е автоимунно заболяване на бъбреците, което се характеризира с увреждане на гломерулите, т.е. гломерулите на бъбреците. Прието е да се прави разлика между остра и хронична форма на заболяването, лечението и симптомите на която имат свои собствени характеристики. Как да лекувате и двете форми на гломерулонефрит, прочетете по-нататък в статията.
Какви са симптомите на остър гломерулонефрит?
При характерна изразена клинична картина диагнозата не представлява големи трудности, особено при младите хора. Често водещите признаци на гломерулонефрит са симптоми на сърдечна недостатъчност:
сърдечна астма,
отоци и други.
В такива случаи е от съществено значение за диагнозата острото развитие на симптомите на гломерулонефрит да възникне при пациенти, които преди това не са имали сърдечни проблеми. В същото време на фона на пикочния синдром с характерна микро- или груба хематурия се развива тенденция към брадикардия - намаляване на сърдечната честота (по-малко от 60 удара в минута).
Диагностични признаци на гломерулонефрит остра форма
При първите симптоми на гломерулонефрит е необходимо да се консултирате с уролог. За да се идентифицира точно болестта, трябва да се направят изследвания на кръв и урина, но резултатите от бъбречната биопсия ще бъдат решаващи при диагнозата.
При лабораторното изследване на урината се разкриват два основни лабораторни симптома на остър гломерулонефрит - протеин и червени кръвни клетки - еритроцити. Количеството протеин в урината обикновено варира, но високото му съдържание се отбелязва само през първите 7-10 дни от заболяването. Следователно е необходимо да се направят няколко теста за урина за кратко време, за да се проследи динамиката на промените в съдържанието на протеин.
При диагностициране на остър гломерулонефрит е важно да не се бърка с обостряне на хроничната форма на заболяването. Основното тук е да разберете времето, изминало от самото начало заразна болест до остри прояви на гломерулонефрит. При острата форма на гломерулонефрит този период е от 1 до 3 седмици и с обостряне хронично заболяване - само няколко дни. И в двата случая уринарният синдром може да бъде еднакъв по тежест, но постоянното намаляване на относителната плътност на урината и намаляването на филтрационната функция на бъбреците е по-характерно за обостряне на хроничен процес.
Симптоми на хроничната форма на гломерулонефрит
Разграничават се следните клинични форми хроничен гломерулонефрит.
Нефротичната форма на гломерулонефрит се среща най-често. За разлика от чистата липоидна нефроза, тя се характеризира с комбинация от нефротичен синдром с признаци на възпалително бъбречно увреждане. Болестта може за дълго време имат симптоми само на нефротичен синдром, преди да се развият признаци на гломерулонефрит. При хронична бъбречна недостатъчност тежестта на нефротичния синдром намалява, но се увеличава значително артериално налягане.
Сравнително честата латентна форма на гломерулонефрит се проявява в повечето случаи само с лек пикочен синдром без повишаване на кръвното налягане и поява на оток. Симптомите могат да продължат 10–20 години или повече, но в крайна сметка все пак водят до развитие на уремия - отравяне на кръвта (и чрез нея - на цялото тяло) с компоненти на урината.
Хипертоничната форма се среща при 20% от пациентите с хроничен гломерулонефрит. Най-често тази форма на заболяването е следствие от развитието на латентна форма на остър гломерулонефрит. Дълго време сред симптомите на гломерулонефрит преобладава изразената хипертония, а пикочният синдром не е силно изразен. Кръвното налягане под въздействието на различни фактори може да варира значително през деня. Развива се хипертрофия на лявата камера на сърцето, чува се акцент на II тон над аортата, наблюдават се промени в очното дъно под формата на невроретинит. Въпреки това, като правило, хипертонията все още не придобива злокачествен характер, а кръвното налягане, особено диастоличното, не достига високи стойности.
При смесена форма на заболяването едновременно присъстват нефротични и хипертонични симптоми на хроничен гломерулонефрит.
Хематуричната форма се среща в 6-10% от случаите на хроничен гломерулонефрит. При тази форма на заболяването кръвта присъства в урината. Необходимостта от изолиране на болестта в отделна форма се дължи на факта, че в някои случаи болестта може да се прояви без други признаци и общи симптоми.
Симптоми на рецидивиращ гломерулонефрит
Всички форми на хроничен гломерулонефрит могат периодично да дадат рецидиви, много подобни или напълно повтарящи картината на първия пристъп на остър гломерулонефрит. Особено често симптомите на гломерулонефрит се повтарят през есента и пролетта и се появяват в рамките на 1-2 дни след излагане на външен стимул (най-често - стрептококова инфекция). При всяка форма на хроничен гломерулонефрит, ако не се вземат подходящи мерки, болестта преминава в последния си стадий - вторично набръчкан бъбрек.
Как се лекува остър гломерулонефрит?
На първо място, с някоя от формите на това заболяване, пациентът трябва да бъде изпратен в медицинска болница, където, докато състоянието му се подобри, му се предписва строг режим на легло.
Хранително лечение на остър гломерулонефрит
От първия ден на заболяването човек се нуждае от специален здравословна храна: безсолна диета No 7а, хляб без сол, ограничаване на животински протеини и като цяло за лечение на гломерулонефрит се препоръчва само млечно-растителна храна и мазнини - не повече от 50-80 g на ден. От протеинови храни, извара и яйчен белтък.
За да се осигури дневен прием на калории, въглехидратите са включени в диетата. Течностите могат да се консумират не повече от 600-1000 ml на ден. Трябва обаче да се уверите, че количеството приета течност съответства на разпределеното количество.
Отначало се назначават и захарни дни: прием на 400-500 г захар на ден с 500-600 мл чай или плодови сокове. Освен това в диетата трябва да присъстват дини, портокали, тиква и картофи, които осигуряват почти пълно хранене без натрий.
При тежко състояние на пациента в началото на лечението на остър гломерулонефрит е полезно да се направи гладни дни, около 1-2 пъти седмично. Веднага щом настъпи подобрение, му се показва диета номер 7 и хипохлоритна храна.
Как да лекуваме остър гломерулонефрит с лекарства?
Ако има огнища на инфекция в тялото, а след това, за да ги елиминира, на пациента се предписва пеницилин за 7-10 дни. По това време не можете да приемате сулфатни лекарства, нитрофурани, уротропин, нефротоксични антибиотици.
При високо кръвно налягане, за лечение на гломерулонефрит, се препоръчват средства за неговото намаляване и салуретици - диуретици, които подобряват отделянето на натриеви и хлорни йони от тялото.
При изразени отоци и намаляване на дневното количество отделяна урина до 500 ml се препоръчва прием на диуретици в умерени дози 1-2 пъти седмично: гизотиазид, бриналдикс и фуроземид. Ефектът може да бъде подобрен чрез едновременното назначаване на Veroshpiron.
При нефротичната форма на заболяването могат да се предписват глюкокортикоиди: Преднизолон, Урбазон, Триамцинолон и Дексаметазон. Необходимо е да ги вземете за лечение по метода, разработен от лекаря, който задължително включва постепенно намаляване на скоростта на лекарството. Периодът на прием е от 1 до 12 месеца. Лечението с преднизолон започва не по-рано от 3-4 седмици след началото на заболяването, когато общи симптоми гломерулонефрит са по-слабо изразени.
При циклични форми на остър гломерулонефрит с високо кръвно налягане глюкокортикоидите трябва да се предписват внимателно, а в латентна форма те обикновено не се препоръчват.
При продължителен остър гломерулонефрит и развитие на остра бъбречна недостатъчност, в допълнение към горните агенти, е показано използването на хепарин, вещество, което предотвратява коагулацията на кръвта.
В случай на усложнения на остър гломерулонефрит при бременни жени с еклампсия - тежка късна токсикоза - глюкоза и магнезиев сулфат се прилагат интравенозно.
При хора, които са имали остър гломерулонефрит, малко количество протеин в урината се задържа дълго време. Протеинът изчезва само след 3-6, а понякога дори 12 месеца след началото на заболяването.
Как се лекува хроничният гломерулонефрит?
Основните принципи на лечение при хроничен гломерулонефрит са същите като при остър. При тежка хипертония, оток и уремия трябва да се спазва строг режим на легло. Дори и във възможно най-доброто здравословно състояние, пациент със симптоми на гломерулонефрит трябва да прекарва поне 10 часа на ден в леглото. В този случай трябва да избягвате студа, да носите топли дрехи и обувки. Значителната физическа активност трябва да бъде напълно изключена.
Медикаментозна терапия за хроничен гломерулонефрит
При хроничната форма на гломерулонефрит за лечение те прибягват до хемодиализа - не бъбречно пречистване на кръвта, перитонеална диализа - метод за бъбречна заместителна терапия или бъбречна трансплантация. Известен е случай, когато пациент с бъбречна недостатъчност, стриктно спазвайки диета и водещ здравословен начин на живот, редовно е посещавал сауната. С това той прочиства организма - с потта се отделят вредни метаболитни продукти.
При смесена форма на хроничен гломерулонефрит се препоръчва да се използват натриуретици, тъй като те имат добър диуретичен и хипотензивен ефект. Когато се използва хипотиазид и други салуретици, трябва да се има предвид, че калият се отделя от тялото заедно с урината. Твърде много загуба на този микроелемент може да доведе до липсата му в организма и в резултат на това до развитие на хипокалиемия с присъщата й обща слабост (включително мускулна слабост) и нарушена контрактилитет на сърцето. Следователно, едновременно с диуретици за лечение на гломерулонефрит, трябва да се приема разтвор на калиев хлорид.
При дълготраен персистиращ оток на фона на намаляване на общото количество протеин в кръвната плазма може да се препоръча интравенозно капково приложение на 6% разтвор на Полиглюкин. Той повишава колоидното осмотично налягане на кръвната плазма, насърчава движението на течността от тъканите в кръвта и причинява диуреза. Полиглюкинът е по-ефективен заедно с преднизон или диуретици.
Гломерулонефритът не може да се лекува с живачни диуретици за бъбречен оток. Те могат да причинят токсичност на епитела на каналите и гломерулите на бъбреците, което въпреки увеличаването на уринирането води до намаляване на филтрационната функция на бъбреците. За лечение на бъбречен оток такива пуринови производни като Теофилин, Еуфилин и други са неефективни.
При лечението на хипертонична форма на хроничен гломерулонефрит могат да се предписват лекарства, които понижават кръвното налягане, използвани при лечението хипертония: Резерпин, Резерпин с хипотиазид, Adelfan, Trirezid, Kristepin, Dopegit. При приемането им обаче не трябва да се допускат големи колебания в кръвното налягане и неговото рязко спадане. Това може да влоши състоянието на бъбречния кръвоток и да намали филтрационната функция на бъбреците.
Диета при лечение на хроничен гломерулонефрит
По време на лечението на пациенти с хроничен гломерулонефрит от голямо значение е диетата, която се предписва в зависимост от формата и стадия на заболяването. При нефротични и смесени форми на заболяването приемът на натриев хлорид в тялото на пациента не трябва да надвишава 1,5-2,5 g на ден. В тази връзка е необходимо напълно да се откажат от киселите краставички, а не да се осолява обикновената храна.
При нормална екскреторна функция на бъбреците, което се показва от липсата на оток, храната за лечение на гломерулонефрит трябва да съдържа достатъчно количество животински протеин, богат на пълни фосфорсъдържащи аминокиселини. Такова хранене нормализира азотния баланс и компенсира загубата на протеин.
При първите признаци на уремия обаче се изключват храни, съдържащи значително количество протеин. В диетата остават само тези с много въглехидрати.
При хипертонична форма на хроничен гломерулонефрит се препоръчва приемът на натриев хлорид да се ограничи до 3-4 g на ден; в същото време храната трябва да има достатъчно протеини и въглехидрати.
Латентната форма на гломерулонефрит не предвижда значителни ограничения в храненето на пациентите. Но храната трябва да е пълноценна, разнообразна и богата на витамини.
Основните правила за лечение на хроничен гломерулонефрит
Като цяло, при всички форми на хроничен гломерулонефрит, в диетата могат да се включат витамини А, В и С. Трябва да се помни, че продължителната безсолна и белтъчна диета не само не предотвратява развитието на заболяването, но и влияе зле на общото благосъстояние на пациента.
Режимът на пиене при лечението на гломерулонефрит зависи от състоянието на бъбречната отделителна функция. Ако работата е задоволителна, е полезно да се пие слаб чай от червен корен, подсладена вода със сок от лимон и касис.
Ако пациент със симптоми на гломерулонефрит има често повръщане, той губи много натриев хлорид и малко количество допълнителна готварска сол се въвежда в диетата.
В допълнение към приемането на лекарства и спазването на диета, хроничният гломерулонефрит изисква и постоянна грижа за кожата. По време на заболяване, поради отделянето на урея, се появява сърбеж, появяват се множество драскотини. В допълнение, пациентите с уремия често развиват язви под налягане и поради това трябва да вземат превантивни мерки.
- инфекциозно и алергично заболяване, принадлежащо към групата на придобити бъбречни заболявания. Различните форми на гломерулонефрит се различават по етиология, прояви, ход на заболяването и неговия резултат. Най-често се характеризира с имунно възпаление на бъбречните гломерули, както и допълнително, вторично възпаление на бъбречните каналчета и интерстициум .
Разграничете остър гломерулонефрит , бързо течаща болест и хроничен гломерулонефрит ... Острата форма на заболяването най-често може да бъде причинена от предишна стрептококова инфекция - постстрептококов гломерулонефрит ... Разграничаване по етиология първичен гломерулонефрит и втори които се появяват при системни заболявания - системни лупус еритематозус , периартериит нодоза и други.
Развитието на гломерулонефрит се случва на фона на реакции на клетъчен и хуморален имунитет. По правило предишно инфекциозно заболяване причинява имунен отговор в организма и се образуват имунни комплекси. Разработените за това се пренасят от кръвния поток през всички системи, засягащи органите, които са чувствителни към тях. Това може да бъде сърдечен мускул, възниква ревматично сърдечно заболяване, стави - ревматизъм или както при в такъв случай гломерули на бъбреците - остър гломерулонефрит.
При децата заболяването води до бъбречна недостатъчност и като следствие до увреждане. Постстрептококов гломерулонефрит за разлика от други форми на заболяването, то е по-често при деца на възраст 5-12 години, наблюдава се и развитието на болестта при юноши и млади хора. Острата форма на заболяването може да се развие на всяка възраст, по-рядко заболяването се появява след 40 години.
Симптоми на гломерулонефрит
Болестта се развива не по-късно от три седмици след стрептококова инфекция, например, пиодермия засягащи двата бъбрека. За началото на хода на заболяването са характерни общи симптоми: слабост, студени тръпки, гадене, болки в гърба, висока температура. Острият гломерулонефрит причинява подуване на клепачите, бледност и намалено отделяне на урина.
Клиничната картина на заболяването е двусмислена. Ходът на заболяването може да протича в циклична форма с бързо развитие и много симптоми, а също така може да бъде и в латентна, т.е. изтрита латентна форма. Често диагнозата гломерулонефрит в латентната форма на хода на заболяването се случва извън времето, което прави възможно заболяването да стане хронично.
Характерните клинични симптоми на гломерулонефрит са наличието на кръв по време на уриниране и подуване на лицето. Хематурия може да е незначително и може да бъде открито само чрез анализ на урината. Но по-често урината е червеникаво-кафява. Подпухналостта също не винаги се забелязва, това са или торбички под очите и забележимо стесняване на очите, или рязко увеличение на телесното тегло с 3-4 килограма.
Намаляване на количеството урина, т.нар олигурия може да продължи до 5 дни, след това отделянето на урина се нормализира, но има намалена плътност на урината. Също така, остър гломерулонефрит се характеризира с повишаване на кръвното налягане, което може да продължи няколко седмици.
При положителна прогноза основните симптоми на гломерулонефрит изчезват през първия месец и възстановяването настъпва за 2-2,5. В случаите на късна диагноза или ако болестта не реагира на лечение в рамките на една година, болестта става тежка и хронична.
Гломерулонефритът при деца често се развива в остра форма. Децата в по-големи предучилищни и по-малки деца са по-податливи на болестта училищна възраст... Бебетата практически не се разболяват от гломерулонефрит. Ходът на заболяването е изключително бурен с критично повишаване на телесната температура.
Хроничният гломерулонефрит се разграничава в четири клинични форми. Всеки курс се характеризира с периоди ремисия , които се заменят с обостряния, подобни на острата форма на заболяването. Обострянията могат да бъдат сезонни, както и произтичащи от повторно заразяване със стрептококови инфекциозни заболявания.
Некротична форма на гломерулонефрит характеризиращи се с генерализиран оток, евентуално тяхното развитие до асцит и анасарки ... При лабораторни тестове се установява увеличаване на белтъчините в урината и намаляването им в кръвта. В същото време нивото липиди и глобулини , нивото намалява албумин .
Хипертоничната форма на заболяването не включва такива изразени симптоми на гломерулонефрит като некротичен , тази форма се характеризира с хипертония ... Възможна е и смесена форма на хода на хроничния гломерулонефрит. В този случай симптомите и на двете форми присъстват едновременно.
Освен остър хроничен гломерулонефрит, той може да протича почти безсимптомно. Латентната форма се характеризира само с леко нарушение на отделянето на урина.
Диагностика на гломерулонефрит
 Подозираният остър гломерулонефрит се причинява от триада симптоми: подуване
, хематурия
, артериална хипертония
... При латентна форма на хода на заболяването показания за по-нататъшна диагноза са данните от анамнезата на предишното заболяване и определянето на антистрептококови антитела и тяхната концентрация в.
Подозираният остър гломерулонефрит се причинява от триада симптоми: подуване
, хематурия
, артериална хипертония
... При латентна форма на хода на заболяването показания за по-нататъшна диагноза са данните от анамнезата на предишното заболяване и определянето на антистрептококови антитела и тяхната концентрация в.
Назначен рентгеново контрастно изследване и редица лабораторни тестове, за да се изключи наличието на други бъбречни заболявания. Така че диференциалната диагноза на гломерулонефрит трябва да изключва обостряне на нефрита, включително наследствената форма, бъбречна туберкулоза , нефролитиаза ... Диагностиката на гломерулонефрит включва също данни от пренесени по-рано заболявания, дългосрочно наблюдение на състоянието на пациента, консултации с офталмолог. При гломерулонефрит настъпват промени в очното дъно. При изключително бурен ход на заболяването се извършва изследване на тъканите - бъбречен биотапт .
При лабораторни изследвания на урина, наличието хематурия или цилиндрурия е потвърждение на диагнозата. В първите дни от хода на заболяването се открива анализ на урината. Те са отражение на имунния процес в бъбречните гломерули.
Кръвен тест разкрива неврофилна левкоцитоза , анемия , нараства ... Данните показват намалена гломерулна филтрация, увеличени азотни отпадъци в кръвта. Откриват се нарушения в системата на кръвосъсирването. Това най-често се представя от продуктите от разграждането фибрин , и фибриноген в кръвен серум и урина.
Лечение на гломерулонефрит
След потвърждаване на диагнозата пациентът трябва да бъде хоспитализиран. Лечението на гломерулонефрит в болница изисква почивка в леглото, пациентът се нуждае от почивка и топлина, което допринася за нормализиране на кръвообращението в бъбреците и намаляване. Предписва се с дозиран прием на течност за облекчаване на отока. В първите дни диетата е строго контролирана, изключва се присъствието на сол в храната, използването й постепенно се възобновява след изчезването на отока. Също така изключете ястия, богати на калий, екстрактивни вещества, алергени.
Медикаментозното лечение на гломерулонефрит включва антибиотична терапия, най-често пеницилиновата серия се предписва за курс от 1,5-2 месеца. Препоръчителната среща е подкожна в рамките на 2-4 седмици. Лекарството предотвратява вътресъдовата коагулация на кръвта. Ако симптомите на гломерулонефрит включват артериална хипертония назначен аСЕ инхибитори, интравенозна инфузия в разтвор на глюкоза и последваща инфузия. Приложението е приемливо, метилдопа .
Прогнозата за лечение на гломерулонефрит най-често е благоприятна. 85-90% от пациентите се възстановяват напълно, при останалите пациенти промените в урината продължават, което прави невъзможно да се говори за пълно възстановяване. При продължително лечение на заболяването се преминава към хронична форма с признаци на некротичен синдром ... Смъртта се регистрира рядко, най-често с късно откриване на латентната форма на заболяването.
Докторите
Лекарства

Усложнения на гломерулонефрит
 На първия етап от развитието на болестта са възможни тежки усложнения, които са опасни за живота на пациента. Тежка болест може да причини бъбречна еклампсия
, остра бъбречна и сърдечна недостатъчност.
На първия етап от развитието на болестта са възможни тежки усложнения, които са опасни за живота на пациента. Тежка болест може да причини бъбречна еклампсия
, остра бъбречна и сърдечна недостатъчност.
Бъбречна еклампсия едно от най-честите усложнения на острия гломерулонефрит. Еклампсията или ангиопастичната енцефалопатия е спазъм на мозъчните съдове, мозъчен оток. Признаци на усложнение са тонично-клонични припадъци, следван от главоболие, гадене, повръщане, зрително увреждане. Пристъпът на еклампсия прилича епилептичен , придружен от скок на кръвното налягане и може да продължи няколко минути. Има и поредица от припадъци. Без своевременно облекчаване на атаката настъпва мозъчен кръвоизлив.
С хиперергичния ход на острата форма на заболяването, остра бъбречна недостатъчност... Усложненията на гломерулонефрита са причинени от бързия ход на заболяването. Острата бъбречна недостатъчност е придружена от рязко спиране на уринирането. В резултат на задържането на вода в организма се натрупват токсини и калий, като по този начин причиняват хиперхидратация и. Кога по-нататъчно развитие бъбречна недостатъчност симптоми на интоксикация се появяват - анорея , гадене, повтарящо се повръщане ,. Присъединяване хеморагичен синдром , увреждане на сърдечно-съдовата система и централната нервна система. Пациентът може да попадне уремична кома , най-често причинява сложен гломерулонефрит при деца.
По-рядко, особено при деца, има усложнения на гломерулонефрит от сърцето. Остър сърдечно-съдова недостатъчност характеризиращ се с такива признаци като увеличен черен дроб, увеличаване на периферния оток и белодробен оток. Най-често става причина за смъртта без навременна помощ.
Профилактика на гломерулонефрит
Правилното лечение на стрептококови заболявания, спазването на календара на превантивните ваксинации и санирането на огнища на инфекция в тялото са основните превантивни мерки. Децата, които са имали постстрептококов гломерулонефрит, трябва да бъдат задържани диспансерно наблюдение в рамките на 5 години след лечението.
Превантивни медицински прегледи и лабораторни изследвания позволяват ранно откриване на болестта и избягване на усложнения. Самолечението, пренебрегването на общите симптоми най-често води до тежки форми на заболяването.
Всички пациенти в острия стадий на гломерулонефрит трябва да бъдат хоспитализирани. Режимът, в зависимост от тежестта на клиниката, трябва да бъде легло или строго легло. Това се дължи на факта, че тялото на пациента се нуждае от равномерно нагряване и балансиран температурен режим (оптимизира бъбречната функция). Продължителността на хоспитализацията за остър гломерулонефрит варира средно от 2 седмици до един месец или докато симптомите изчезнат и може да бъде удължена, предвид ефективността на лечението.
По време на периода на ремисия на пациент с гломерулонефрит се препоръчва да избягва тежки физически натоварвания, да спазва нежен температурен режим. Това важи особено за острия период, както и за пациентите, които са диагностицирани с бързо прогресиращ гломерулонефрит.
Диетична терапия
Общи препоръки за хранене с гломерулонефрит - диета номер 7а. По-специално, пациентите трябва да ограничат приема на протеинови храни и готварска сол, за да предотвратят периферни отоци и хипертония. Продуктите трябва да са хипоалергенни, което ще намали реактивността на бъбречните капиляри. Препоръчително е да се яде храна богата на калий и фибри, особено в случай на кортикостероидна терапия.
Симптоматично лечение
При наличие на артериална хипертония (особено при отоци) диуретиците се предписват на кратки курсове или други антихипертензивни лекарства... Освен това средствата се използват за укрепване на капилярната стена на бъбречните съдове, антиоксиданти и понижаващи липидите лекарства. Лечението на гломерулонефрит се оказа доста ефективен метод за премахване на периферните отоци. народни средства, поради факта, че диуретиците често са противопоказани при пациенти (това не се отнася за острия период).
Антибактериална терапия
За лечение на гломерулонефрит се предписват антибиотици, ако е доказан инфекциозен компонент в развитието на болестта. Почти винаги това е пренесена ангина 2-3 седмици преди началото на острата фаза или друга инфекция, при която агентът е β-хемолитичен стрептокок. Обикновено се използват пеницилин, оксацилин, ампицилин или ампиокс, 250 хиляди или 500 хиляди единици 4 пъти на ден интрамускулно. Ако пациентът е диагностициран с бързо прогресиращ гломерулонефрит, допълнително се използва интерферон.
Имуносупресивна терапия
Една от най-важните връзки в патогенезата на острия гломерулонефрит е увреждащият ефект на собствените антитела на тялото върху бъбречните гломерули. И двете могат да бъдат произведени напречно към стрептококи и всъщност до капилярите на гломерулите. Следователно потискането на имунния отговор е една от най-важните задачи в редица форми на гломерулонефрит и имуносупресорите са включени в много режими на лечение.
 Ако се постави диагноза на бързо прогресиращ гломерулонефрит, се използва така наречената схема на пулсотерапия. В този случай натоварващи дози от лекарството се прилагат на пациента, главно чрез интравенозно капково в продължение на няколко дни, след което дозата се намалява до обичайното ниво. Използват се предимно цитостатици (Преднизолон и други кортикостероиди).
Ако се постави диагноза на бързо прогресиращ гломерулонефрит, се използва така наречената схема на пулсотерапия. В този случай натоварващи дози от лекарството се прилагат на пациента, главно чрез интравенозно капково в продължение на няколко дни, след което дозата се намалява до обичайното ниво. Използват се предимно цитостатици (Преднизолон и други кортикостероиди).
Преднизолон се предписва по 1 mg на kg телесно тегло на ден в продължение на 1,5–2 месеца, последвано от намаляване на дозата до поддържаща (20 mg на ден) и постепенно отнемане. От цитостатиците, циклофосфамидът се предписва главно в доза от 2 mg на kg телесно тегло на ден, а Chlorambucil - по 0,1 mg на kg телесно тегло на ден.
След постигане на ремисия и целенасочено отнемане на имуносупресори се препоръчва да се лекува гломерулонефрит с билкови лекарства или народни средства.
Многокомпонентни схеми на лечение
- Схемата на Щайнбърг.
Циклофосфамид 1000 mg се прилага интравенозно 1 път на месец през цялата година.
Следващите 2 години - на всеки 3 месеца, следващите 2 години - на всеки 6 месеца. - Схемата на Понтичели.
Импулсна терапия с преднизолон 1000 mg на ден в продължение на 3 дни, след това 27 дни с 30 mg на ден. Преднизон се редува с цитостатик - следващия месец хлорамбуцил при 0,2 mg на kg телесно тегло. - Четирикомпонентна схема.
Преднизолон 30 mg на ден в продължение на два месеца, с постепенно отнемане.
Цитостатичен за целева ремисия.
Хепарин 5 хиляди единици 4 пъти на ден, в рамките на един месец, с преход към аспирин.
Дипиридамол в доза от 400 mg на ден. Схемата е особено подходяща за диагностика на бързо прогресиращ гломерулонефрит.
Нормализиране на реологичните свойства на кръвта
При гломерулонефрит процесът на съсирване на кръвта почти винаги се нарушава, поради факта, че тромбоцитите се „залепват“ един за друг и се утаяват по стените на кръвоносните съдове. И това вече води до по-нататъшно образуване на кръвни съсиреци и нарушаване на кръвоснабдяването на гломерулите на бъбреците. В съвременните схеми за лечение на гломерулонефрит активно се използват антитромбоцитни средства и антикоагуланти, като хепарин (до 20 хиляди единици на ден), дипиридамол и пентоксифилин.
Фитотерапия
 Билколечението и народните лекарства играят съществена роля в интегрирания подход за профилактика и лечение на гломерулонефрит. Но не бива да забравяме, че тези методи се използват в стадия на ремисия или при хронична форма на гломерулонефрит.
Билколечението и народните лекарства играят съществена роля в интегрирания подход за профилактика и лечение на гломерулонефрит. Но не бива да забравяме, че тези методи се използват в стадия на ремисия или при хронична форма на гломерулонефрит.
Ефектите на билковата медицина:
- противовъзпалително;
- антиалергичен;
- антикоагулант;
- диуретик;
- мембрана стабилизираща;
Нека разгледаме по-подробно методите за лечение с народни средства, основните билкови лекарства:
- отвара за бъбреци от дива ягода;
- отвара от брезови листа и ленено семе;
- отвара от коприва и стоманен корен;
- колекция от дива роза, мечо грозде, шишарки от хмел, брезови листа, касис, голям живовляк, плодове от хвойна, горски ягоди и билки от хвощ;
- колекция за пъпки от кафяви шипки, бъбречен чай, низ, невен и бял равнец.
От решаващо значение при лечението на гломерулонефрит с народни средства е правилен подбор комбинации и дози от естествени фитокомпоненти. Това ще помогне за постигане на правилния диуретичен и тонизиращ ефект, ще намали натоварването върху тялото. лекарства.
Възможни усложнения на заболяването
Гломерулонефритът по време на острия период (и особено бързо прогресиращата форма) е опасен със следните усложнения:
- сърдечна недостатъчност;
- зрително увреждане до слепота;
- бъбречна недостатъчност;
- удар;
- нефроенцефалопатия.
Доста често, в случай на неефективност на лечението с народни средства или стандартни схеми на терапия (понякога в случай на остър процес), може да се наложи плазмафереза \u200b\u200bили кръвопреливане (албумин, тромбоцитна маса, плазма). След преживяване на остър гломерулонефрит и постигане на ремисия се препоръчва спа лечение... Най-вече е необходимо климатичната зона да се промени на морска или пустинна, тъй като поради горещото време се повишава потенето, подобрява се бъбречната функция и метаболизмът се ускорява, което има благоприятен ефект върху процеса на възстановяване. В този случай ефектът ще се подобри, ако приложите едновременно лечение с народни средства и билколечение.
Гломерулонефрит (GN) - бъбречно заболяване с инфекциозна или автоимунна етиология, характеризиращо се с увреждане на бъбречните гломерули (гломерули).
Други имена за GN - гломерулен нефрит.
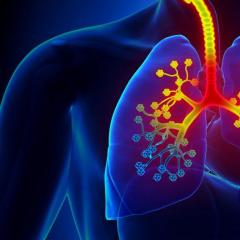
Гломерулата е куп малки кръвоносни съдове - капиляри, покрити с мембрана (капсула на Боуман), която изпълнява редица функции, основната от които е пречистване на кръвта.
Основните причини за гломерулонефрит - вродени или придобити структурни промени структура на нефрона, която обикновено се дължи на системна или автоимунни заболявания, както и инфекция на тялото, най-често от бактерии, по-рядко от вируси и гъбички.
Основните симптоми на гломерулонефрит - телесни отоци, високо кръвно налягане, намаляване на количеството отделена урина, както и промяна в нейния състав.
Понякога в възпалителния процес при GN, освен бъбречните гломерули, могат да бъдат включени и интерстициална тъкан и бъбречни тубули.
Много е важно да се обърне внимание на клиничните прояви на заболяването своевременно, за да не се превърне в хронична форма и в резултат на това бъбречна недостатъчност, която според някои статистики се среща при 60% от острия гломерулонефрит.
Развитие на гломерулонефрит
За да изясним местоположението, причините и симптомите на гломерулонефрит, нека разгледаме бързо информацията за гломерулите.
Гломерул (гломерул), или бъбречен гломерул, както вече казахме, е сноп от кръвни капиляри, много от които имат окончания (fenestra), затворени в двуслойна обвивка, състояща се от епител - капсулата на Боуман.
Капилярите на гломерулите са клон на аферентната артериола (довеждаща гломерулната артериола), от която кръвта тече към гломерула. На изхода от гломерула е еферентната гломерулна артериола (еферентна артериола) и изходната тръба.

Механизмът на работа е следният - кръвта попада в бъбречния гломерул. Под налягане кръвта в гломерула се филтрира. Продуктът на филтрация през капилярите навлиза в изходните каналчета и впоследствие образува урина.
Бъбречните гломерули, заедно с артериолите, изходния канал и други части, представляват структурна единица на бъбрека, наречена нефрон. Бъбрекът съдържа около 1-1,3 милиона нефрони.
Разбира се, това е много повърхностна представа за структурата на някои елементи на бъбреците, но за обща познавателна цел предполагаме, че е достатъчно.
Ако функционирането на бъбречните гломерули е нарушено, се наблюдават следните патологии:
- Чрез гломерулите, кръвните клетки, протеини и други елементи, необходими за нормалното функциониране на сърдечно-съдовата и други телесни системи, се освобождават в изходния канал заедно с филтрационните продукти;
- Извеждането от тялото на излишната течност и токсичните вещества, които са отпадъчни продукти от тялото, които с течение на времето с излишък започват да тровят тялото, се нарушават.

Най-честата причина за GBV е свръхсилен отговор на имунната система към антигени от инфекциозен характер. Повишеното натрупване на защитни клетъчни комплекси в кръвта води до отлагането им в гломерулните капиляри, което нарушава кръвообращението, процесите на филтрация, отделянето на течност от тялото и съответно възпалителния процес в гломерула. След възпаление обикновено започва гломерулна склероза. И поради факта, че солта, водата и метаболитните продукти се задържат в тялото, кръвното налягане на пациента се повишава и се формира процесът на бъбречна недостатъчност.
Появата на протеин в урината се нарича протеинурия, кръвта - хематурия. Крайният резултат патологичен процес е уремия, която може да бъде фатална за пациента.
Автоимунната форма на заболяването се причинява от разрушителния ефект на имунните антитела върху клетките на собственото тяло.
Статистика за гломерулонефрит
Гломерулонефритът се среща най-често при деца. Това бъбречно заболяване е на второ място след инфекциозните заболявания. пикочните пътища... В допълнение, ГН се превръща в често срещана причина за увреждане при децата. усложненията могат да бъдат - хронична бъбречна недостатъчност, сърдечна недостатъчност и други.
Гломерулонефритът при възрастни най-често се среща при лица на възраст под 40 години.
Гломерулонефрит - ICD
ICD-10: N00, N01, N03, N18;
ICD-9: 580-582.
Гломерулонефрит - симптоми
Първите признаци на гломерулонефрит:
- Болки в кръста;
- Загуба на апетит;
- Бледа кожа.
Основните симптоми на гломерулонефрит
- Подуване на лицето (особено клепачите) и краката, често в сутрешно време;
- Олигурия (намаляване на дневното отделяне на урина);
- Протеинурия (наличие на протеин в урината);
- Хематурия (наличие на червени кръвни клетки в урината, което може да доведе до оцветяване на урината до тъмнокафяв цвят);
- Лумбална болка.
Острият гломерулонефрит при деца обикновено се развива бързо, с всички симптоми, характерни за това заболяване, протича циклично и обикновено завършва с възстановяване.
Гломерулонефритът при възрастни протича в по-изтрита форма. Понякога е възможно да научите за болестта само от леко повишаване на кръвното налягане, подуване на лицето сутрин, промяна в цвета на урината и общ преглед на урината.
Хроничният гломерулонефрит продължава до 20 години. Постепенно бъбречната тъкан атрофира и се замества съединителната тъкан (вторично свит бъбрек). В същото време се формира страшно усложнение на гломерулонефрит - хронична бъбречна недостатъчност, характеризираща се с увеличаване на кръвта на токсични продукти от разграждането на протеини (урея, креатинин, азот) и свързаните с тях клинични проявления: жажда, отвращение към месна храна, слабост, гадене, спазми, болки в костите.
Хроничната бъбречна недостатъчност завършва с уремия, когато към горните симптоми се присъединяват отсъствието на уриниране (анурия), трахеит, понижаване на телесната температура и кръвното налягане, появяват се дихателни нарушения, енцефалопатия, деменция, формират се анемия и тромбоцитопения; миризмата на амоняк се усеща от устата. Пациентът умира от уремична кома.
Усложнения на гломерулонефрит
Усложненията на гломерулонефрит могат да бъдат:
- Бъбречна недостатъчност;
- Хипопластична бъбречна дисплазия;
- Сърдечна недостатъчност;
- Анурия;
- Уремия;
- Нарушения на дишането;
- Енцефалопатия;
- Вътремозъчен кръвоизлив;
- Периодични нарушения на зрителната функция;
- Усложнение на хода на бременността.
- Разширяване на черния дроб.
 Основните причини за гломерулонефрит са:
Основните причини за гломерулонефрит са:
Класификацията на GB се прави, както следва ...
С потока:
Остър гломерулонефрит - характеризира се с остро начало, всички клинични прояви, характерни за GN. Преди появата на основните признаци на заболяването се появява намаляване на отделянето на урина, след което този показател се увеличава, но плътността на урината намалява. Освен това се появяват микрогематурия, оток, високо кръвно налягане и др. Кога своевременно лечение продължителността е 2-4 седмици, а пълното възстановяване настъпва за 2-3 месеца.
Острата GBV се подразделя на следните форми:
- Цикличен (типичен) - характеризира се с остро начало и относително бързо възстановяване на пациента, но дори след възстановяване пациентът периодично показва някои симптоми на GN, главно хематурия и протеинурия. Симптомите са значителни.
- Ацикличен (латентен) - характеризира се с бавно развитие на началото и изтрита клинична картина на заболяването, поради което хората се обръщат към него доста късно и в много случаи резултатът е преходът на GN в хронична форма. Понякога тази форма на остър GN се означава като подостър гломерулонефрит.
Хроничен гломерулонефрит - характеризира се с лека клинична картина на заболяването, но при липса на необходимото лечение става хронична бъбречна недостатъчност, лечението на която може да включва хемодиализа и бъбречна трансплантация.
Хроничният ГН е разделен на следните форми:
- Нефрит - преобладават симптоми, характерни за възпаление на бъбреците;
- Хипертонична - преобладават симптомите, при хипертония - високо кръвно налягане;
- Хематуричен - водещият симптом на заболяването е наличието на кръвни клетки в урината (хематурия);
- Смесена - болестта е придружена от всички признаци на ГБВ, но водещите симптоми са - високо кръвно налягане, нефритичен синдром, хематурия, олигурия;
- Латентен - характеризира се с липсата на очевидно клинична картинахарактерно за GBV, само изследването на урината може да покаже, че болестта все още е налице.
Бързо прогресиращ гломерулонефрит - характеризира се с бързо развитие на патология в гломерулите, водещо до бъбречна недостатъчност в продължение на няколко седмици или месеци.
По етиология:
Основен GB - заболяването се развива в резултат на структурно нарушаване или разрушаване на бъбреците.
Вторичен GN - болестта се развива в резултат на наличието на други заболявания и патологични състояния, например, когато тялото е заразено, системни заболявания, отравяния и др.
Чрез морфологични промени:
Фокален сегментен гломерулонефрит - характеризира се със склерозиращи лезии на някои капилярни бримки. Развитието обикновено се причинява от интензивно или продължително излагане на кръвоносните съдове на тежка инфекция или токсични вещества (алкохолизъм, наркотици,). Прогресията е бърза, преобладаващите симптоми са нефротична, протеинурия, хипертония, еритроцитурия. Прогнозата не е много благоприятна.
Мембранозен гломерулонефрит (мембранозна нефропатия) - характеризира се с дифузно удебеляване на стените на гломерулните капиляри с по-нататъшното им разцепване и раздвояване, както и масивни отлагания имунни комплекси върху сутеренните мембрани на гломерулите. В много случаи вирусът на хепатит В (HBV) е причината за заболяването, злокачествени тумори и отравяне с определени лекарства. Сред симптомите преобладават - нефротичен синдром, много по-рядко - хипертония и хематурия.
Мезангиокапиларен гломерулонефрит - характеризира се със силно разпространение (пролиферация) на мезангиални клетки (средният съд, разположен между капилярите на бъбречния гломерул), който се разпространява широко и уврежда бъбречните капиляри, отделя гломерулите и удвоява базалните мембрани. Честа причина е поражението на тялото с вируса на хепатит С (HCV), заболяване с криоглобулинемия. Симптомите са доминирани от нефротичен синдром, артериална хипертония и хронична бъбречна недостатъчност. Прогнозата не е много благоприятна.
Мезангиопролиферативен гломерулонефрит Е най-често срещаната форма на ГН. Характеризира се с имуно-възпалителен ход с пролиферация на мезангиални клетки, поради което се разширява и се отлага в мезангиума и на вътрешни стени Капсулата на Bowman от имунни комплекси. Сред симптомите преобладават - протеинурия, хематурия, по-рядко - нефротичен синдром и хипертония.
Мезангиопролиферативен гломерулонефрит с имуноглобулин А (IgA-нефрит, болест на Бергер) - характеризира се с хематурия, особено рецидивираща макрогематурия. Понякога като усложнения се добавят нефротичен синдром и хипертония. Най-често при млади мъже.
Диагностика на гломерулонефрит
Диагностиката на гломерулонефрит включва:
- История - особено важно е да се определи прехвърлената инфекциозна болест;
- - при острата форма е характерна левкоцитоза, повишена СУЕ;
- - характеризира се с повишено количество урея, холестерол, креатинин, AST, ASL-O, хематурия, азотемия, диспротеинемия, цилиндрурия, хиперлипидемия, ноктурия,
- Общ анализ на урината;
- Биохимичен анализ на урината;
- бъбреци;
- USGD на бъбречни кръвоносни съдове;
- Освен това може да се наложи бъбречна биопсия.

Лечение на гломерулонефрит
 Как се лекува гломерулонефрит? Лечението на гломерулонефрит може да се извършва само след задълбочена диагноза и определяне на причината и формата на заболяването, тъй като режимът на лечение може да се различава значително от тези показатели.
Как се лекува гломерулонефрит? Лечението на гломерулонефрит може да се извършва само след задълбочена диагноза и определяне на причината и формата на заболяването, тъй като режимът на лечение може да се различава значително от тези показатели.
Лечението на гломерулонефрит включва:
1. Хоспитализация.
2. Медицинско лечение.
3. Диета.
1. Хоспитализация
Лечението на остър гломерулонефрит, както и по време на съчетаването на заболяването с бъбречна недостатъчност, се извършва в болнична обстановка. Лечението на хронична форма при липса на изразени симптоми е разрешено у дома, но едно от изискванията е спазването на легло и полу-легло за дълго време.
Важен въпрос кога различни форми нефритът поддържа бъбреците топли.
2. Лекарства
2.1. Антибактериална терапия
Ако въпреки това бактериите станат причина за ГБН, се предписва антибиотична терапия.
Обикновено първо се дават антибиотици широк обхват действие или въз основа на събрани данни за ранно инфекциозно заболяване, което потенциално би могло да причини ГН. В същото време се вземат храчки, назофарингеални тампони и други необходими биоматериали за бактериологично изследване на причинителя на заболяването и неговата чувствителност към антибиотици.
Ако първичната антибиотична терапия не доведе до необходимите резултати, предписването на антибиотик се коригира, включително като се вземе предвид резистентността (резистентността) на бактериите към антибактериалното вещество.
Най-често използваните антибиотици за гломерулонефрит са пеницилини ("Ампицилин-Оксацилин", "Бензилпеницилин", "Пеницилин"), флуорохинолони ("Офлоксацин", "Ципрофлоксацин"), цефалоспорини ("Цефепин", "Цефепин" ("", "Кларитромицин").
Курсът на антибиотично лечение е 14-20 дни, ако е необходимо, лекарят може да удължи този курс. Крайният резултат трябва да бъде липсата на маркери на инфекция при бактериологичен анализ на урината.
От първите дни на лечението, след вземане на цитонамазка за проба, устната кухина и носоглътката се измива ежедневно с антимикробни средства, вдишвайки.
За да поддържа тялото по време на антибиотична терапия и да сведе до минимум алергичните реакции, антихистамини - "Диазолин", "", "Фенкарол" и др.
2.2. Противогъбична терапия
Противогъбичната терапия се предписва само в случаите, когато диагнозата гломерулонефрит е показала гъбична причина за гломерулна болест.
Най-популярните антимикотични (противогъбични) лекарства за GN са "Флуконазол", "Амфотерицин".
2.3. Противовъзпалителна терапия
Да премахна възпалителен процес в бъбреците, облекчаване на тежка протеинурия, както и нормализиране на телесната температура, се използват нестероидни противовъзпалителни средства (НСПВС) - "Диклофенак", "Индометацин", "Волтарен", "", "", "Метамизол", "".
Противовъзпалителните лекарства също облекчават синдром на болката с GN.
За деца, за да нормализирате телесната температура, можете да правите компреси на водно-оцетна основа.
2.4. Симптоматично лечение и други терапии
За понижаване и нормализиране на кръвното налягане, облекчаване на отока, използвайте диуретици (за предпочитане салуретици) - Фуросемид, Диакарб, Буфенокс, Меркузал, Еуфилин, Теобромин, както и антихипертензивни лекарства (АСЕ инхибитори) - "Каптоприл", "Еналаприл".
Ако азот-екскретиращата функция на бъбреците е запазена, сред диуретиците е препоръчително да се предписват антагонисти на алдостерон - "Aldacgon", "Veroshpiron", при липса на сърдечна недостатъчност - осмотични диуретици - "Mannitol" (разтвор).
За да се коригира функционирането на имунната система, когато има нефротичен синдром и автоимунни процеси, се използват имуносупресори (азатиоприн, циклофосфамид), хормонални лекарства (преднизолон), цитостатици (доксорубицин, циклофосфамид, флуороурацил).
За подобряване на микроциркулацията в бъбреците и предотвратяване образуването на кръвни съсиреци в капилярите се използват антитромбоцитни средства и антикоагуланти - "Аспирин", "Дипиридамол", "Хепарин", "Варфарин", "Дипиридамол", "Трентал".
За облекчаване на гадене и повръщане се предписват антагонисти на серотониновите рецептори - "Zofran", "Cerukal".
В случай на бъбречна недостатъчност се използва хемодиализа, в случай на комбинация с уремия може да се наложи бъбречна трансплантация.
Освен това усложненията на ГН и свързаните с тях заболявания, ако има такива, се лекуват задължително.
Лечението на хроничен гломерулонефрит по време на обостряне се извършва по същия начин като лечението на остър GN.
За възстановяване, 3-12 месеца след GBV, се препоръчва 3-месечна санаторно-курортна рехабилитация на места с топъл климат.
 Диетата при гломерулонефрит е една от ключовите точки, спазването на която значително увеличава благоприятния резултат от заболяването. Освен това неспазването на диетата може да доведе до много лоши последици.
Диетата при гломерулонефрит е една от ключовите точки, спазването на която значително увеличава благоприятния резултат от заболяването. Освен това неспазването на диетата може да доведе до много лоши последици.
Диетата се основава на минимално количество сол - до 3-6 g / ден, ограничение на протеините - до 80 g / ден, мазнини - до 90 g / ден, въглехидрати - до 350 g / ден.
С гломерулонефрит можете да ядете: супи със зърнени храни и картофи, зърнени храни и тестени изделия, зеленчуци, билки (копър, магданоз), постно месо и риба, пресни плодове и плодове, млечни продукти с намалено съдържание на мазнини, чай, компот, желе и др.
С гломерулонефрит не можете да ядете: бобови растения, тлъсти меса и риба, пържено, осолено, гъби, пушени меса, консерви, колбаси, шоколад, силно кафе и др.
По принцип при гломерулонефрит се предписва специално диетично меню, разработено от M.I. Певзнер -. В случай на остър тежък нефрит или тежка бъбречна недостатъчност се предписва, след което се използва.
 Ядки, мед, смокини и лимон. Смесете старателно следните съставки - 100 г ядки орех, 100 г смокини, 3 обелени (но без костилки) и чаша натурални. Получената смес се приема в 1 супена лъжица. лъжица 15 минути преди хранене, 3 пъти на ден, до пълно възстановяване.
Ядки, мед, смокини и лимон. Смесете старателно следните съставки - 100 г ядки орех, 100 г смокини, 3 обелени (но без костилки) и чаша натурални. Получената смес се приема в 1 супена лъжица. лъжица 15 минути преди хранене, 3 пъти на ден, до пълно възстановяване.
Пчелен подмор. Направете отвара от мъртви пчели. Това лекарство помага при различни, облекчаване на подуване.
Царевична коприна и череши. Смесете заедно 1 чаена лъжичка нарязана царевична коприна и 1 чаена лъжичка опашки от черешови плодове и ги залейте с 500 ml вряща вода, оставете за няколко часа да се влеят и охладят, след това прецедете и пийте по ½ чаша 4 пъти на ден до възстановяване.
Колекция 1. Направете колекция от 4 с.л. супени лъжици ленени семена, 3 с.л. супени лъжици сух полски стоманен корен и 3 с.л. супени лъжици сухи листа от бреза. Получената суровина се залива с 500 ml вряща вода, оставя се да се запари за 2 часа, прецежда се и се приема по 1/3 чаша 3 пъти на ден в продължение на 7 дни.
Колекция 2. Направете колекция от 3 с.л. супени лъжици ленени семена, 2 чаени лъжички листа от сребърна бреза и 1 чаена лъжичка листа от горска ягода. Получената суровина се залива с 800 мл вряща вода, слага се на огън и се вари още около 5 минути. След това оставете продукта настрана за 45 минути, за да се влеят и охладят, прецедете го и пийте по 100 g 2-4 пъти на ден, 30 минути преди хранене.
2 с.л. залейте лъжици за събиране с чаша вряща вода и я изпийте през деня, 30 минути преди хранене.
Профилактика на гломерулонефрит
Профилактиката на гломерулонефрит включва:
- Съответствие;
- Избягвайте хипотермия, особено обърнете внимание да не седите на студени повърхности;
- Ако имате симптоми, консултирайте се с лекар своевременно, за да не станат хронични;
- В храната, опитайте се да дадете предпочитание на храни, обогатени и;
- През есенно-зимно-пролетния период приемайте допълнително витаминни и минерални комплекси;
Видео за гломерулонефрит
Гломерулонефрит означава възпалително заболяване, при които са засегнати малките бъбречни съдове (гломерули). Гломерулонефритът, чиито симптоми се проявяват под формата на увреждане на основните функции на бъбреците, е двустранна лезия, докато функциите, които са пряко засегнати от заболяването, включват образуването на урина, както и елиминирането на токсични и като цяло ненужни вещества от тялото.
общо описание
Механизмът на развитие на гломерулонефрит го въвежда в инфекциозни и алергични заболявания. Съответно, самата група от тези заболявания показва, че лезията е пряко свързана с образуването на инфекциозен тип алергия, който от своя страна се комбинира с различни наранявания на органи с неимунна скала на влияние. Междувременно съществуват и автоимунни форми на въпросното заболяване, причинени от увреждане на бъбречната тъкан от автоантитела - антитела, които засягат собствения им орган.
Въпреки факта, че гломерулонефритът е независимо заболяване, той може да съпътства и редица други системни заболявания, действайки при тях като един от симптомите. Такива заболявания включват по-специално лупус еритематозус, инфекциозен ендокардит, хеморагичен васкулит, както и редица други видове.
Гломерулонефритът е едно от най-често срещаните заболявания при децата. Тук, както и по принцип, бъбреците са засегнати, в резултат на което се развива бъбречна недостатъчност в хронична форма на хода, в резултат на което настъпва ранна инвалидизация на пациентите. Забележително е, че гломерулонефритът, поради собственото си разпространение, е на второ място (на първо място, по-специално се отбелязват инфекции на пикочните пътища) сред придобитите детски заболявания, които засягат бъбреците.
Това заболяване може да се развие на всяка възраст, но най-често се отбелязва, в допълнение към детството, на възраст до четиридесет години, докато мъжете са по-податливи на болестта от жените.
Гломерулонефрит: причини
Развитието на въпросното заболяване е пряко свързано със заболяванията различни тела (в остра или хронична форма на техния ход), появата на които от своя страна има стрептококов характер на произход.
Микроорганизмите играят специална роля и това се отнася не само за изолираните преди това стрептококи, но също така и за стафилококи, плазмодиева малария и някои други видове вируси. Най-често като причини за развитието на заболяването се разграничават заболявания като скарлатина, тонзилит, пневмония, стрептодермия (кожни лезии от гноен тип). Също така, като причини, допринасящи за развитието на гломерулонефрит, може да се разграничат ARVI, шарка, дребна шарка. С други думи, инфекциозният фактор на влияние е един от основните при разглеждането на интересуващата ни болест.
Следващия етиологичен фактор, допринасящи за развитието на гломерулонефрит, хипотермията на тялото може да се разграничи във влажна среда (която се определя като "траншеен" нефрит). На фона на хипотермия се развиват нарушения на рефлекторно ниво, засягащи бъбречното кръвоснабдяване, което има съответния ефект върху хода на редица имунологични реакции.
Не последната роля също е възложена на въздействието токсични вещества, които по-специално включват олово, живак, алкохол, различни органични разтворители (бензин, етилов алкохол, ацетон, ксилол) и др. Ваксинацията (инокулации), въвеждането на някои лекарства, серуми също могат да допринесат за развитието на болестта. Също така, както вече беше отбелязано, гломерулонефритът може да възникне на фона на различни системни заболявания.
Остър гломерулонефрит: симптоми
Острата форма на заболяването се развива след около 6-12 дни след инфекцията (обикновено стрептококова, т.е. под формата на пиодермия, тонзилит или тонзилит). Най-характерните симптоми са хематурия, олигурия, оток и повишено кръвно налягане.
Гломерулонефритът при деца, чиито симптоми се характеризират със собствена циклична проява, първоначално се проявява бурно и завършването му, като правило, е придружено от пълно възстановяване. Възрастните се сблъскват главно с изтрита форма на хода на гломерулонефрит, при която урината е обект на промени, но няма общи симптоми, след което заболяването постепенно се трансформира в хронична форма на хода.
Първите признаци на въпросното заболяване се появяват след 1-3 седмици. от момента, в който се появи инфекциозно заболяване при пациент, или от началото на въздействието на други фактори, които също допринасят за неговото развитие. Началото на заболяването се характеризира с поява на главоболие и слабост, гадене, леко втрисане, болки в кръста и намален апетит. Температурата често се променя, достигайки доста високи темпове. Освен това се наблюдава и изразена бледност на кожата (по-специално на лицето), оток на клепачите и внезапна промяна в обема на отделената урина.
Намаляване на обема на урината, по-специално може да се наблюдава в рамките на 3-5 дни, след което се наблюдава увеличаване на отделянето на урина, въпреки че плътността на урината, както се доказва от анализите за заболяването, намалява.
Други характерен симптом заболяването се проявява под формата на вече отбелязана хематурия, при която в урината се отбелязва наличието на примеси от кръв. В резултат на това урината става по цвят, подобна на „помия от месо“, а в някои случаи става или тъмнокафява, или дори черна. Ако идва за проявата на микрогематурия, тук урината може да не промени цвета си. Началото на заболяването е придружено от преобладаване на свежи еритроцити в състава на урината и впоследствие те се екскретират главно.
Следващият симптом, характерен за гломерулонефрита, е оток. Подпухналостта се отбелязва, като правило, по лицето, появата му е най-изразена сутрин, до вечерта тази проява на болестта намалява. Развитието на видима подпухналост се улеснява чрез задържане мускулна маса около 2-3 литра течност, освен това тя се задържа и от фибри. Забележителното е, че при затлъстели деца не е толкова лесно да се определи подуване, в някои случаи това е възможно само въз основа на идентифициране на някакво уплътняване на подкожната тъкан.
Що се отнася до повишаването на налягането, също отбелязано по-горе сред най-много чести симптоми заболяване, тогава то придружава около 60% от случаите на гломерулонефрит. Ако гломерулонефритът е тежък, тогава кръвното налягане може да бъде в рамките на повишените нива в продължение на няколко седмици.
Острият ход на разглежданото заболяване също е придружен от увреждане на сърдечно-съдовата система, което се отбелязва при около 85% от децата. Често черният дроб се увеличава по размер, дейността на централната нервна система също е засегната.
Що се отнася до благоприятния ход на заболяването, който е възможен с навременната му диагностика, след 2-3 седмици след лечението отокът изчезва, налягането се нормализира. Пълно възстановяване при острата форма на хода на гломерулонефрит се постига в рамките на 2-2,5 месеца.
В допълнение към тези характеристики, остър гломерулонефрит може да се появи и в две разновидности на форми, като цикличен (което характеризира неговото насилствено начало) и латентен (с постепенно начало). Латентната форма се диагностицира в чести случаи и именно диагнозата играе ключова роля тук, тъй като изключването й като такава води до преход на заболяването в хронична форма.
Хроничен гломерулонефрит: симптоми
Острата форма на болестта, която разглеждаме, ако не приключи безследно в рамките на една година, автоматично се счита за хронична форма. Хроничната форма на гломерулонефрит от своя страна може да се прояви в следните видове клинични форми:
- Нефротична форма на гломерулонефрит -е най-честата форма, възникнала на фона на нефротичен синдром (първичен).
- Формата е хипертонична.Характеризира се с дългосрочно преобладаване на артериалната хипертония в настоящата симптоматика с едновременно незначимост на тежестта на пикочния синдром.
- Формата е смесена.Характеризира се с едновременната проява на хипертоничен и нефротичен синдром (форми) в него.
- Формата е скрита. Честа форма прояви на заболяването, характеризиращи се със слабостта на тежестта на пикочния синдром. Подпухналостта, както и артериалната хипертония, в този случай не се появява.
Освен това хематурната форма на заболяването също е изолирана, тъй като в много случаи гломерулонефритът, съответно, се проявява под формата на хематурия, при която има лека протеинурия и няма други общи симптоми.
Всяка от формите на хроничния ход на гломерулонефрит може систематично да се характеризира с проява на рецидиви, които са подобни на повтарянето на модела, присъщ на начална фаза прояви на това заболяване в острата му форма. По-специално обострянията често се отбелязват в есенно-пролетните периоди, прояви на симптоми се появяват след около ден-два от момента, който е бил придружен от ефекта на стимула (отново в повечето случаи говорим за стрептококова инфекция).
Забележително е, че адекватното лечение е изключително необходимо при лечението на хроничната форма на гломерулонефрит, тъй като липсата му води до развитие на хронична форма на бъбречна недостатъчност, при която от своя страна състоянието на пациента постепенно се влошава. По този начин липсата на лечение в крайна сметка просто ще доведе до смърт.
Хроничната бъбречна недостатъчност се характеризира с появата на уремия. Уремията е тази патологично състояние организъм, при който уреята започва да се натрупва в кръвта и редица системи и органи в тялото постепенно се засягат и мозъкът страда преди всичко от това състояние. Симптомите на уремия са както следва:
- миризмата на урина, идваща от устата (това се дължи на отделянето на урея по време на постепенното й натрупване през лигавиците);
- намалена зрителна острота;
- суха уста;
- конвулсии;
- сънливост.
Гломерулонефрит и бременност
Предимно бременните жени са изправени пред гломерулонефрит в острата форма на неговото протичане. Като причини за това заболяване се разграничават същите фактори, които съпътстват стандартните форми на неговото протичане, докато основната причина при бременните жени е развитието на болестта на фона на хронична инфекция на УНГ-органи и гърлото, които не са били излекувани преди бременността. Диагностиката на заболяването по време на бременност е много сложна, тъй като симптомите, присъщи на заболяването като цяло (болки в кръста, подуване, умора), придружават състоянието на бременността като цяло, дори при здрави жени.
Като основен метод, който определя възможността за диагностициране на гломерулонефрит по време на бременност, се използва общ анализ на урината, резултатите от който, когато заболяването е от значение, определят наличието на повишено ниво на протеин в съдържанието му. Кръвен тест ви позволява да определите в същия случай увеличено съдържание еритроцити.
Гломерулонефрит в комбинация с придружаващи го усложнения (например във формата високо кръвно налягане), често силно усложнява хода на бременността. Като се има предвид това, някои случаи изискват (макар и изключително рядко) прекъсване на бременността, предназначено да спаси живота на майка с действителна диагноза гломерулонефрит. Когато лекуват това заболяване по време на бременност, те се ръководят от следните действия:
- използването на приемливи по време на бременност антибиотици, използвани за потискане на инфекцията;
- определяне на подходяща терапия за премахване на подпухналостта и стабилизиране на високото кръвно налягане;
- прилагане на подходящи мерки, насочени към поддържане на функциите, присъщи на бъбреците, до пълното им възстановяване.
Гломерулонефрит: усложнения
Курсът на острата форма на дифузен гломерулонефрит може да бъде придружен от редица усложнения. Нека да подчертаем основните:
- сърдечна недостатъчност (остра форма) - наблюдава се в около 3% от случаите на заболяването;
- бъбречна недостатъчност (остра форма) - възниква при около 1% от пациентите;
- хипертонична бъбречна енцефалопатия (остра форма, еклампсия и прееклампсия);
- зрително увреждане (остро, под формата на подвижна слепота);
- мозъчен кръвоизлив;
- преход на остра форма на гломерулонефрит в хронична форма.
Като един от основните фактори, провокиращи хронизирането на текущия възпалителен процес от острата форма, често се разграничава така нареченото състояние на хипопластична бъбречна дисплазия, при което има изоставане в развитието на бъбречната тъкан според хронологичната възраст на пациента.
В случай на прогресивно протичане на заболяването, при което няма необходим отговор на активната имуносупресивна терапия, която се прилага по негов адрес, хронична форма дифузният гломерулонефрит се трансформира в последния си етап от курса, който се определя като вторичен набръчкан бъбрек, придружен от съответно увреждане на органа.
Диагноза
Диагнозата на острата форма на заболяването, която разглеждаме, се основава на появата на съответната симптоматика, която се появява след предишния трансфер на ARVI или тонзилит. Освен това се извършват лабораторни изследвания (кръв и урина), като следните фактори се разграничават като основни фактори, съответстващи на заболяването:
- Наличието на кръв в урината (хематурия). Урината, както беше отбелязано по-рано, прилича на „месо помия“ или става тъмнокафява / черна. Микрохематурията не винаги е придружена от промяна в цвета на урината. Началото на заболяването се характеризира с появата на свежи еритроцити в кръвта, след което се получава освобождаването на излужените еритроцити.
- Протеинурията се характеризира главно с умереност (до 6%), продължителността е около три седмици.
- Микроскопията на уринарна утайка определя наличието на гранулирани и хиалинови отливки, в случай на макрогеметурия - еритроцитни отливки.
- При изследването на клирънса за ендогенен креатинин се определя изразено намаляване на способността на бъбреците да филтрират.
- При провеждане на теста на Zimnitsky се определя никтурия, намаляване на отделянето на урина.На базата на високата степен на относителна плътност на урината може да се приеме, че бъбреците запазват собствените си концентрационни способности.
- Кръвният тест определя увеличаване на състава му на остатъчен азот (който се определя като остра азотемия), както и на урея и някои други елементи. Повишено е и съдържанието на холестерол и креатинин.
- В кръвта анализът също така разкрива левкоцитоза в комбинация с ускорена СУЕ, ацидоза, намаляване на състава на алфа / бета глобулините.
- Ако има съмнения относно резултатите от теста, възможно е да се помисли за бъбречна биопсия, след което се извършва морфологично изследване на иззетия материал.
Лечение
Лечението на острата форма на заболяването се извършва, когато пациентът е хоспитализиран (терапевтичен или нефрологичен отдел). На първо място, пациентите са назначени на почивка в леглото, както и диета, съответстваща на конкретно състояние (№ 7).
При лечението се използват антистрептококови лекарства (еритромицин, пеницилин), както и имуносупресори (хормонални и нехормонални видове), противовъзпалителни лекарства, хепарин. Освен това се вземат предвид симптомите и също се предписва подходяща терапия. Специален акцент е поставен върху лечението свързани с болестта усложнения. Препоръчва се последващо санитарно-курортно лечение и клиничен преглед, което предполага наблюдение от лекуващия лекар в продължение на две години.
Лечението на хроничен гломерулонефрит се основава на необходимостта от прилагане на същите мерки, които са от значение за лечението на острата форма на това заболяване, специално внимание се обръща на периоди на обостряне.
В случай на поява на симптоми, показващи възможната значимост на гломерулонефрит, е необходимо да се свържете с лекуващия лекар (педиатър) и нефролог.