Остър апендицит. Етиология и патогенеза, класификация на апендицит
ЕТИОЛОГИЯ И ПАТОГЕНЕЗА
Въпреки огромния брой наблюдения на остър апендицит, налични в съвременната хирургия, причините за това заболяване далеч не са напълно изяснени.
В етиологията на острия апендицит се разграничават следните фактори: алиментарен (ядене на храна, богата на животински протеини); застой на съдържанието на апендикса, хелминтска инвазия (особено в детска възраст); промяна в реактивността на организма с инфекции; тромбоза на мезентериалните съдове.
Установено е, че в етиологията на острия апендицит определена роля играе алиментарният фактор, тоест естеството на диетата. В страните от Западна Европа, където населението се храни предимно с месна храна, честотата на апендицит е много по-висока, отколкото в Индия, Япония и други страни, чието население предпочита вегетарианска храна.
Известно е, че храната, богата на животински протеини, в по-голяма степен, отколкото растителната, има тенденция да причинява гнилостни процеси в червата и допринася за нейната атония. Изобилието от предимно протеиново хранене и свързаната с това тенденция към запек, чревна атония водят до увеличаване на честотата на остър апендицит. Може да се мисли, че излишното количество аминокиселини - продукти на разграждането на протеини - представлява най-добрата среда за растежа на микроорганизмите. Може би това променя киселинно-алкалния баланс, увеличава възбуждането на симпатиковата нервна система и апендиксът е снабден с мощен нервен апарат. Това трябва да се счита за предразполагащ фактор за развитието на остър апендицит.
Инфекциозна теория за патогенезата на острия апендицит е изложена през 1908 г. от Лудвиг Ашоф: апендицитът се причинява от локална инфекция, разпространяваща се от сляпото черво. Специфичните патогени не играят роля тук. За появата и развитието на инфекция в апендикса са необходими определени предразполагащи моменти: голяма дължина на апендикса с тесен лумен; мудна перисталтика, благоприятна за застой на съдържанието; стесняване на апендикса, причинено от фекални камъни, сраствания.
В детска възраст роля при появата на остър апендицит играе хелминтната инвазия от острици, камшици и кръгли червеи, които се откриват в 15-20 "%" от апендикса, отстранен от деца за остър апендицит. Самите нематоди. самите те не причиняват възпалителен процес в апендикса, но попадайки в него, те допринасят за стагнацията на съдържанието и активират микрофлората в него.
Многобройни опити за откриване на специфичен микробен причинител на остър апендицит са неуспешни. От лумена на засегнатия апендикс най-често се засяват Escherichia coli, ентерококи, по-рядко - пиогенни микроби: стафилококи, стрептококи и др. При гангренозни форми често е възможно да се открие b. perfringens и други анаероби.
Изброената полимикробна флора обикновено се намира в червата на всеки здрав човек. Това показва, на първо място, че наличието на вирулентна микрофлора не е достатъчно за началото на болестта и се изискват определени патологични промени и от страна на микроорганизма, носител на тази флора.
Ангионевротичната теория за патогенезата на острия апендицит е изложена през 1927 г. от Ricker and Brune: възпалението на апендикса възниква в резултат на дисфункция на вазомотори в стената на апендикса, което води до нарушено кръвообращение, а ролята на бактериите е вторична.
Следователно в етиологията и патогенезата на острия апендицит основните теории - инфекциозни, ангионевротични, алиментарни - не се изключват, а се допълват взаимно.
Патологичните промени при остър апендицит се развиват както следва. Процесът започва с функционални нарушения, които се състоят в спастични явления от илеоцекалния ъгъл (baugycospasm), цекума и апендикса. Възможно е спастичните явления първоначално да се основават на храносмилателни разстройства, като повишени гнилостни процеси с голямо количество протеинова храна. Спазмът може също да провокира хелминтна инвазия, фекални камъни, чужди тела и др. Поради общата автономна инервация спазмът на гладката мускулатура е придружен от съдов спазъм. Първият от тях води до нарушаване на евакуацията, застой в апендикса, вторият - до локален. недохранване на лигавицата, в резултат на което се формира първичният афект. На свой ред стагнацията в апендикса допринася за увеличаване на вирулентността на микрофлората в него, която при наличието на първичен афект лесно прониква в стената на апендикса.
От този момент започва типичен гноен процес, изразен в масивна левкоцитна инфилтрация, първо на лигавицата и субмукозния слой, а след това и на всички слоеве на апендикса, включително перитонеалната му обвивка. Инфилтрацията е придружена от силна хиперплазия на лимфоидния апарат на апендикса. Наличието на некротична тъкан в областта на един или няколко първични афекта причинява появата на патологични ензими на нагнояване: цитокинази и др. Тези ензими, имащи протеолитичен ефект, причиняват разрушаване на стената на апендикса, което в крайна сметка завършва с перфорацията му, освобождаването на гнойно съдържание в свободната коремна кухина и развитието на гноен перитонит като едно от тежките усложнения на острия апендицит.
От клинична гледна точка поражението на лигавицата и субмукозата съответства на катаралната форма на апендицит; преходът на възпалението към всички слоеве на апендикса, включително перитонеалната обвивка, означава флегмонозен апендицит; пълно или почти пълно унищожаване на апендикса съответства на понятието „гангренозен апендицит“.
Морфологичните изменения, наблюдавани в възпаленото червеисто черво, са много разнообразни и зависят главно от стадия на възпалителния процес. Препоръчително е да се разгледа отделно морфологичната картина за всяка от клиничните форми на остър апендицит.
Катарален апендицит. Тази форма на остър апендицит иначе се нарича проста. Той представлява началния стадий на заболяването. Макроскопски апендиксът изглежда някак удебелен, серозната му обвивка е тъпа, под него можете да видите много малки съдове, пълни с кръв, което създава впечатление за ярка хиперемия. На разреза лигавицата му е оточна, лилава на цвят, в подслизестия слой понякога е възможно да се видят петна от кръвоизлив. В лумена на апендикса често има течност, подобна на течност.
Микроскопски на серийни хистологични разрези е възможно да се отбележат малки дефекти на лигавицата, покрити с фибрин и левкоцити. Понякога от малък дефект лезията се разпространява в дълбоко разположени тъкани, имащи формата на клин, чиято основа е насочена към серозната обвивка. Това е типичният първичен ефект на Ashoff. В субмукозния слой има умерена левкоцитна инфилтрация. Мускулният слой не е променен или леко променен. Серозната обвивка съдържа голям брой разширени съдове, които могат да се наблюдават и в мезентериума на апендикса.
В коремната кухина, понякога с катарална форма на остър апендицит, се получава прозрачен стерилен реактивен излив.
Флегмонозен апендицит. Тази форма е следващият етап от възпалителния процес. Макроскопски апендиксът изглежда значително удебелен, серозата и мезентерията, които го покриват, са оточни, ярко хиперемирани. Апендиксът е покрит с фибринови наслагвания, които във флегмонозна форма винаги се намират в по-голяма или по-малка степен. Поради факта, че процесът преминава към перитонеалната обвивка, могат да се наблюдават фибринозни наслагвания върху купола на цекума, париеталната перитонеума, съседни бримки на тънките черва. В коремната кухина може да има значителен облачен излив поради голямото количество левкоцити. Поради нарушената биологична пропускливост на тъканите на апендикса, изливът може да бъде заразен.
В лумена на апендикса, като правило, има течна, зловонна гной. Лигавицата на апендикса е оточна, лесно уязвима; често е възможно да се видят множество ерозии и пресни язви.
Микроскопски във всички слоеве на апендикса се наблюдава масивна левкоцитна инфилтрация, покривният епител на лигавицата често се десквамира и могат да се видят множество първични засягания на Aschoff. В мезентерията на червеобразния процес освен изразена хиперемия се виждат и левкоцитни инфилтрати.
Емпиема на червеобразния апендикс. Тази форма на остър апендицит е вид флегмонозно възпаление на апендикса, при което в резултат на запушване от фекален камък или цикатрициален процес в лумена на апендикса се образува затворена кухина, пълна с гной. Морфологичната характеристика на тази форма на остър апендицит е, че тук процесът рядко преминава към перитонеалната обвивка. Апендиксът с емпием е луковичен подут и рязко напрегнат, определя се явна флуктуация. Заедно с това серозната обвивка на апендикса изглежда като при катарална форма на остър апендицит: тя е скучна, хиперемирана, но без фибринови наслагвания. В коремната кухина може да се появи серозен стерилен излив. Когато апендиксът се отвори, се излива голямо количество зловонна гной.
Микроскопски в лигавичните и субмукозните слоеве има значителна левкоцитна инфилтрация, която намалява към периферията на апендикса. Типичните първични афекти са редки.
Гангренозна формаостър апендицит се характеризира с некроза на апендикса или която и да е част от него.
Макроскопски некротичната област е мръсно зелена на цвят, рохкава и лесно се разкъсва. Ако не целият апендикс е некротичен, то останалата част изглежда по същия начин, както при флегмонозната форма на остър апендицит. На органите и тъканите, заобикалящи апендикса, има фибринозни наслагвания. Коремната кухина често съдържа гноен фекално миришещ излив. Засяването на този излив върху хранителна среда води до растеж на типична флора на дебелото черво. Микроскопски в зоната на разрушаване слоевете на апендикса не могат да бъдат разграничени; те приличат на типична некротична тъкан.
Перфорирана форма- Това е стадийът на остър апендицит, при който в резултат на перфорация изключително вирулентното му съдържание се излива в коремната кухина. В резултат на това първоначално възниква локален перитонит, който в бъдеще може или да бъде ограничен и да запази локален характер, или да премине в дифузен (дифузен) перитонит.
Макроскопски апендиксът, когато е перфориран, се различава малко от този при гангренозната форма на остър апендицит. Области на некроза със същия мръсно зелен цвят, в една или повече от тях има перфорации, от които се излива зловонното съдържание на апендикса. Околната перитонеума е покрита с масивни фибринозни наслагвания. Коремната кухина съдържа обилен гноен излив и фекални камъни, които често са падали от апендикса.
Микроскопски няма разлики от гангренозната форма на остър апендицит; огнища на некроза и тромбоза на венозни съдове могат да се наблюдават в мезентериума на червеобразния апендикс.
Като правило катаралният стадий на острия апендицит продължава 6-12 часа от началото на заболяването. Флегмозната форма на остър апендицит се развива в рамките на 12-24 часа, гангренозна - 24-48 часа, а 48 часа по-късно с прогресиращ апендицит може да възникне перфорация на апендикса.
Трябва да се подчертае, че горните термини са типични за повечето случаи на прогресиращ остър апендицит, но не са абсолютни. В клиничната практика често се наблюдава едно или друго отклонение в хода на заболяването. В този случай имаме предвид само типичния ход на острия апендицит, когато процесът прогресира и не е склонен да обърне развитието.
Остър апендицит - най-често срещаното хирургично заболяване. От всеки 200-250 души от населението всяка година човек се разболява от остър апендицит. Жените се разболяват 2-3 пъти по-често от мъжете. Всяка година в Русия се правят над 1 милион апендектомии. Следоперативната смъртност е 0,2-0,3%, а нейната причина най-често са усложненията, развили се при пациенти, оперирани късно след началото на заболяването. В тази връзка е необходима постоянна санитарна и образователна работа с населението, чиято цел е да популяризира сред населението необходимостта от ранен достъп до медицинска помощ при болки в корема и отказ от самолечение.
Етиология и патогенеза на острия апендицит
В резултат на дисфункция на неврорегулаторния апарат на апендикса в него се нарушава кръвообращението, което води до трофични промени в апендикса.
Дисфункцията на неврорегулаторния апарат може да бъде причинена от три групи фактори.
1. Сенсибилизация (алергичен компонент - хранителна алергия, глистна инвазия).
2. Рефлексен път (заболявания на стомаха, червата, жлъчния мехур).
3. Директно дразнене (чужди тела в апендикса, фекални камъни, извивки).
В около 1/3 от случаите острият апендицит се причинява от запушване на лумена на апендикса от фекални камъни (фекалити), чужди тела, глисти и др. Фекалитът се открива при почти 40% от пациентите с прост апендицит, при 65% от пациентите с деструктивен апендицит и при 99% от пациентите тивен апендицит. При запушване на проксималната част на апендикса секрецията на слуз продължава в дисталната си част, което води до значително повишаване на вътрешното луминално налягане и нарушено кръвообращение в стената на апендикса.
Дисфункцията на неврорегулаторния апарат води до мускулен и съдов спазъм на апендикса. В резултат на нарушения на кръвообращението в апендикса се появява оток на стената му. Подутата лигавица затваря устата на апендикса, натрупващото се в него съдържание го разтяга, притиска стената на апендикса, нарушавайки допълнително трофиката му. В резултат на това лигавицата губи устойчивостта си на микроби, които винаги са в нейния лумен (Е. coli, стафилококи, стрептококи, ентерококи и други микроби). Те са вградени в стената на апендикса и възниква възпаление. Следователно острият апендицит е неспецифичен възпалителен процес.
Когато възпалителният процес обхваща цялата дебелина на стената на апендикса, околните тъкани участват в процеса. Появява се серозен излив, който след това става гноен. Разпространявайки се по перитонеума, процесът придобива характер на дифузен гноен перитонит. При благоприятно протичане на заболяването, фибринът пада от ексудата, който слепва бримките на червата и омента, ограничавайки огнището на възпаление. Това разграничение около апендикса се нарича апендикуларна инфилтрация.
Апендикулярната инфилтрация може да се разтвори или загнои. С нагнояване на апендикулярния инфилтрат се образува периапендикуларен абсцес, който може да пробие в свободната коремна кухина (което води до дифузен перитонит), в червата, в ретроперитонеалното пространство, може да бъде обвит и да доведе до септикопиемия. Много рядко такъв абсцес може да пробие през предната коремна стена. Когато абсцесът избухне в ретроперитонеалното пространство, възниква флегмон на ретроперитонеалната тъкан.
Рядко усложнение е пилефлебитът (тромбофлебит в порталната вена), последван от развитието на абсцеси в чернодробната тъкан. Пилефлебит се открива при 0,05% от пациентите с остър апендицит.
Класификация на острия апендицит (според В. И. Колесов)
1. Апендикуларна колика.
2. Прост (повърхностен, катарален) апендицит.
3. Деструктивен апендицит: флегмонозен, гангренозен, перфориран.
4. Усложнен апендицит: апендикуларен инфилтрат, апендикуларен абсцес, дифузен гноен перитонит, други усложнения на острия апендицит (пилефлебит, сепсис и др.)
Патологична анатомия на остър апендицит
С апендикуларна колика не могат да бъдат открити промени в приложението.
Прост (катарален) апендицит. Когато коремната кухина се отвори, понякога се вижда прозрачен серозен излив (ексудат) без мирис. Апендиксът е някак удебелен, леко напрегнат, серозната му мембрана е хиперемирана. Лигавицата е удебелена, подута, хлабава, хиперемирана, понякога по нея се виждат малки язви - огнища на разрушаване на епитела. Тези промени са най-изразени на върха на апендикса. В резултат на катарално възпаление в лумена на апендикса се натрупва слуз. По време на хистологичното изследване на лигавицата се откриват малки участъци от разрушаване на епитела, около които тъканите са инфилтрирани с левкоцити, а на повърхността им има фибринозна плака.
От този фокус на разрушаване на епитела на лигавицата процесът бързо се разпространява както в дебелината на апендикса до всичките му слоеве, така и през целия - от върха на апендикса до основата му. Възпалението става гнойно, т.е.развива се флегмонозен апендицит. В този случай ексудатът в коремната кухина е серозен или гноен, перитонеумът на илиачната ямка става тъп, мътен, т.е. процесът надхвърля процеса. Апендиксът е рязко удебелен и напрегнат, хиперемиран и покрит с фибринозна плака. В лумена на апендикса с флегмонозно възпаление има гной. Ако изтичането от апендикса е напълно блокирано, тогава в затворената му кухина се натрупва гной - образува се емпием на апендикса, в който има форма на колба, рязко напрегната.
При хистологично изследване на флегмонозния изменен апендикс ясно се вижда удебеляване на стената му, лоша диференциация на слоевете с изразена левкоцитна инфилтрация. На лигавицата се вижда язва.
Следващият етап от процеса е гангренозен апендицит, при които има некроза на участъци от стената или цялото приложение. Гангренозният апендицит е следствие от съдова тромбоза на мезентериума на апендикса. В коремната кухина, серозен или гноен излив, често с остра неприятна миризма. Процесът има мръсно зелен цвят, но по-често гангренозните промени не се виждат отвън. Има некроза на лигавицата, която може да бъде засегната в цялата или в някои области, по-често в дисталните области.
По време на хистологично изследване се определя некроза на слоевете на стената на апендикса, кръвоизливи в стената му. При гангренозен апендицит органите и тъканите, заобикалящи апендикса, участват във възпалителния процес. На перитонеума се появяват кръвоизливи, той е покрит с фибринозна плака. Примките на червата и оментумът са споени заедно.
За развитието на гангренозен апендицит не е необходимо появата на флегмонозна форма на възпаление, водеща до съдова тромбоза на стената на апендикса (вторична гангрена). При тромбоза или изразен спазъм на съдовете на апендикса може веднага да настъпи неговата некроза (първична гангрена), от време на време придружена от самоампутация на апендикса.
Гнойно сливане на участъци от стената на апендикса с флегмонозен апендицит или некроза с гангренозно води до неговото пробиване, т.е. перфориран апендицит, при което съдържанието на апендикса се излива в коремната кухина, което води до развитие на ограничен или дифузен перитонит. По този начин отличителна черта на перфорирания апендицит е наличието на проходен дефект в стената на апендикса. В този случай хистологичните промени в апендикса съответстват на флегмонозен или гангренозен апендицит.
Хирургични заболявания. Кузин М.И., Шкроб О.С. и др., 1986.
Инфекциозният процес в апендикса трябва да се разбира като биологично взаимодействие между тялото и микробите.
Да се \u200b\u200bвиди обаче същността на болестта само в микробите е също толкова погрешно, колкото и да се свежда само до реакциите на организма.
При остър апендицит няма специфичен микробен патоген.
Теории за острия апендицит.
1. Теорията за стагнацията. Нарушаването на перисталтиката на апендикса с тесен лумен от него често води до застой в него на съдържание, богато на разнообразна бактериална флора, което води до възпалителни промени в апендикса.
2. В литературата се обсъжда въпросът за появата на остър апендицит под въздействието на хелминтска инвазия. По-специално Reindorf се опита да представи доказателства в полза на появата на остър апендицит поради неблагоприятните ефекти на оксиура върху лигавицата на апендикса. Освен това не е изключена възможността за химичен ефект на токсични вещества, секретирани от червеи върху лигавицата на апендикса. В резултат на този ефект лигавицата изглежда повредена и се появява картина на катарално възпаление.
3. Принципно нова гледна точка беше изложена от Ricker, който предложи ангионевротична теория за патогенезата на острия апендицит. В резултат на това храненето на тъканите е толкова силно нарушено, че в стената на апендикса могат да се появят огнища на некроза. Патологично променените тъкани се заразяват. В полза на съдовите разстройства се твърди, че острият апендицит често се характеризира с насилствен ход с остра коремна болка и нарастване на клиничните симптоми. Съдовите разстройства обясняват бързо развиващия се гангренозен апендицит, при който некроза на тъканите на апендикса може да се отбележи в рамките на няколко часа от началото на заболяването.
4. През 1908 г. известният немски патолог Ашоф излага инфекциозна теория за острия апендицит, която доскоро беше призната от повечето клиницисти и патолози.
Според Ашоф нарушенията в структурата на апендикса се причиняват от влиянието на микроби, разположени в самото приложение. При нормални условия присъствието на тази флора не води нито до функционални, нито до морфологични нарушения.
Според привържениците на инфекциозната теория патологичният процес започва само ако вирулентността на микробите се увеличи. По някаква причина бактериите, живеещи в лумена на апендикса, престават да бъдат безвредни: те придобиват способността да причиняват патологични промени в клетките на лигавицата, които губят своята защитна (бариерна) функция.
5. Креч идентифицира връзка между ангина и остър апендицит. Авторът установява, че в 14 случая хората, починали от апендикуларен перитонит, са имали отчетливи промени в сливиците. Това бяха инфекциозни огнища, които авторът счита за източник на бактериемия.
Остър апендицит в този случай може да се разглежда в резултат на метастази на инфекцията.Ловен, оперирайки болни деца за остър апендицит по време на дифтерия, откри дифтериен бацил в апендикса.
6. И. И. Греков отдава голямо значение на функционалната зависимост на клапата Bauhinia и пилора, която определя връзката между заболявания на сляпото черво и стомаха. По негово мнение различни дразнители (инфекция, хранителна интоксикация, глисти и др.) Могат да причинят чревен спазъм и особено спазъм на клапата Bauhinia. Следователно, II Греков призна като основна причина за апендицит нарушение на неврорефлекторната функция, която действа като провокатор на по-нататъшното развитие на болестта.
Към днешна дата най-приемливата концепция за развитие на остър апендицит е следната - острият апендицит се причинява от първична неспецифична инфекция. Редица причини предразполагат към появата на инфекциозен процес. Тези предразполагащи фактори включват следното:
1. Промени в реактивността на организма след заболяване. Ангина, катар на горните дихателни пътища и различни съпътстващи заболявания до известна степен отслабват организма, което допринася за появата на остър апендицит.
2. Условията на хранене, несъмнено, могат да се превърнат в предразполагаща причина за възникване на инфекциозен процес в апендикса. Изключването на месо и мазни храни от диетата води до промяна в чревната микрофлора и до известна степен помага за намаляване на честотата на остър апендицит.
Напротив, обилната диета с преобладаване на месна храна, склонност към запек и атония на червата водят до увеличаване на острия апендицит.
3. Стагнацията на съдържанието на апендикса допринася за появата на остър апендицит
4. Особености на структурата на апендикса предразполагат към появата на възпалителни процеси в него. А именно, тенденцията на лимфоидната тъкан към възпалителна реакция поради нейната така наречена бариерна функция е важна. Богатството на сливиците и лимфоидната тъкан на апендикса често водят до възпаление и дори флегмонозно сливане на двата органа.
5. Съдова тромбоза често е в основата на гангренозния апендицит. В такива случаи некрозата на тъканите преобладава поради нарушения на кръвообращението, докато възпалителният процес е вторичен.
Основната теория на патогенезата на острия апендицит обаче трябва да се разглежда като инфекциозна теория. Инфекциозната теория за патогенезата на острия апендицит, допълнена от съвременно разбиране за инфекцията, отразява същността на промените в апендикса и в цялото тяло. Елиминирането на инфекциозния фокус води до възстановяване на пациентите, което е най-доброто доказателство, че именно такъв фокус е началната точка на самото заболяване.
Въпреки огромния брой трудове за остър апендицит, патогенезата на това заболяване не е проучена достатъчно и е може би най-неясната глава в изследването на острия апендицит. И въпреки че всички признават, че повечето случаи на остър апендицит протичат с отчетливи възпалителни промени в апендикса, се предлагат все повече и повече нови теории за развитието на това често срещано заболяване.
В заключение трябва да се каже, че в съвременния смисъл острият апендицит е неспецифичен възпалителен процес. Основният фактор за появата му трябва да се счита за промяна в реактивността на организма под въздействието на различни условия. Анатомичните особености в структурата на апендикса и богатството на неговите нервни връзки определят оригиналността на протичането на инфекцията и при подходяща реакция на организма създават характерна клинична картина на заболяването, която отличава острия апендицит от другите неспецифични възпаления на стомашно-чревния тракт.
Остър апендицит без споменаване на локализиран или дифузен перитонит
Версия: Наръчник за болести на MedElement
Остър апендицит, друг и неуточнен (K35.8)
Гастроентерология
Главна информация
Кратко описание
Остър апендицит - Това е остро неспецифично възпаление на апендикса.
Забележка
9. Специфично остро възпаление на апендикса при туберкулоза, бациларна дизентерия, коремен тиф.Период на потока
Минимален период на потока (дни): неопределено
Максимален период на потока (дни): 2
Типично развитие на остър апендицит (процесът напредва и няма тенденция да обръща развитието):
- катарален стадий на остър апендицит: продължителността в повечето случаи е 6-12 часа.
- флегмонозен апендицит - 12 часа след началото на заболяването.
- гангренозен - след 24-48 часа.
- перфорация на апендикса с прогресивен апендицит настъпва, като правило, след 48 часа.
Забележка. Посочените дати са типични за повечето случаи на прогресиращ остър апендицит, но не са абсолютни. В клиничната практика често се срещат едно или друго отклонение в хода на заболяването.
Класификация
Класификация на острия апендицит(Колесов В.И., 1972)
1. Апендикуларна колика.
2. Прост (повърхностен, катарален) апендицит.
3. Деструктивен апендицит:
- флегмонозен;
- гангренозен;
- перфориран.
4. Усложнен апендицит:
- апендикуларна инфилтрация;
- абсцеси на коремната кухина (периапендикулярни, между чревни, тазови, субфренични);
- ретроперитонеална флегмона;
- перитонит;
- пилефлебит;
- сепсис.
Морфологична класификация на видовете остър апендицит
1. Прост (наричан преди това катарален).
2. Повърхностни.
3. Разрушително:
Флегмонозен;
- апостематозен;
Флегмонозен и язвен;
- гангренозен;
Перфориран.
Варианти на местоположението на приложението:
1. Типично.
2. Медиална.
3. Тазова.
4. Възходящ - по десния страничен канал.
5. Подхепатална.
6. Ретроцекален.
7. Ретроперитонеална.
8. Ляво.
Етиология и патогенеза
Етиологията на острия апендицит не е напълно установена.
Механична теория
Според тази теория развитието на остър апендицит е свързано с нарушение на евакуацията на съдържанието от лумена на апендикса. В резултат на обтурация на лумена на апендикса, преливане на лумена с лигавичен секрет се получава дистално от нивото на обтурация; интралумалното налягане се увеличава и има прекомерно развитие на микроорганизми. Този процес причинява възпаление на лигавицата и подлежащите слоеве, съдова тромбоза и по-нататък - некроза на стената на апендикса. Диаметърът на апендикса се увеличава до 17-18 mm или повече (обикновено 4-6 mm), става напрегнат.
Запушването на лумена на апендикса и нарушаване на евакуацията може да причини:
Теория на инфекциятасвързва появата на остър апендицит с активирането на чревната флора и нарушената бариерна функция на лигавицата на апендикса.
Фактори, които намаляват устойчивостта на стената или допринасят за нейното увреждане:
- фекални камъни;
- хелминти;
- чужди тела;
- хроничен колит;
- чревна дискинезия;
- извивания и усукване на апендикса.
Теория на нервните рефлексиобяснява появата на остър апендицит с нарушение на трофичните процеси в стената на апендикса, произтичащи от патологични кортико-висцерални и висцеро-висцерални рефлекси. Тези процеси причиняват функционален спазъм и пареза на артериите, захранващи апендикса, и след това водят до тяхната тромбоза. В същото време се наблюдава забавяне на изтичането на лимфна и венозна кръв. Развиващите се дистрофични и невробиотични промени нарушават защитната бариера на лигавицата на процеса, което допринася за инвазията на микробната флора.
Алергична теория
Според тази теория възпалението на апендикса се разглежда като локална проява на реакция на свръхчувствителност тип III (класическият феномен на Arthus) и тип IV (реакция на свръхчувствителност със забавен тип) с автоимунен компонент. Развитието на свръхчувствителност е придружено от отслабване на защитната бариера на лигавицата на апендикса, в резултат на което се наблюдава проникването на опортюнистична микрофлора в стената му от лумена на червата по хематогенен или лимфогенен път.
Съдова теория свързва острия апендицит със системен васкулит.
Ендокринна теорияприема, че системата APUD APUD-система (син. Дифузна невроендокринна система, дифузна ендокринна система) - система от клетки, отговорни за консумацията на проамини по време на метаболизма и участващи в процеса на декарбоксилиране. Особено много от тях има в лигавицата на стомашно-чревния тракт и панкреаса, където те са в състояние да образуват голямо количество иероамини и олигопептиди с хормонално действие
Издънката започва да произвежда голямо количество секретин, който е основният медиатор на възпалението и има директен увреждащ ефект върху органа.
Алиментарна теория (ролята на запек и „мързеливо черво“) свързва развитието на остър апендицит с ниско съдържание на растителни влакна и преобладаване на месото в диетата на пациентите. Такава диета причинява намаляване на транзита на чревното съдържание и намаляване на чревната подвижност, включително апендикса.
Епидемиология
Признак на разпространение: Много чести
Апендицитът може да се появи на всяка възраст, но е по-често при пациенти на възраст 10-30 години.
Честотата на острия апендицит е 4-5 случая на 1000 души годишно.
Острият апендицит се нарежда на първо място сред острите хирургични заболявания на коремната кухина (75-89,1% от случаите).
Мъжете и жените се разболяват еднакво често, с изключение на възрастовата група от 12-14 до 25 години, при която съотношението на честотата на мъжете и жените е 3: 2.
При деца остър апендицит може да се появи във всички възрастови групи, включително новородени. Изключително рядко се среща в кърмаческа възраст, но в бъдеще честотата на острия апендицит постепенно се увеличава, достигайки максимум до 10-12 години. Детската възраст представлява около 5% от случаите, предучилищната възраст - 13%, училищната възраст - повече от 80% от случаите на остър апендицит при деца.
Острият апендицит е най-честата причина за спешна операция при бременни жени. Честотата на острия апендицит при бременни жени: 1 случай на 700-2000 бременни жени.
Фактори и рискови групи
Рисковите фактори не са идентифицирани за определени, вероятно те включват:
- възраст 15-30;
- инфекциозен ентероколит Ентероколитът е възпаление на лигавицата на тънките и дебелите черва.
;
- хелминтска инвазия;
- забавена чревна перисталтика;
- фекални камъни;
- намаляване на местния имунитет;
- възпалителни заболявания на тазовите органи и коремната кухина.
Клинична картина
Клинични диагностични критерии
Тахикардия, повишена температура 37,5-38,5 C, език с покритие, сухота в устата, ограничена подвижност, болезненост в корема при кашляне, локална болезненост и предпазни рефлекси в дясната илиачна област, напрежение на коремните мускули, епизод на диария, гадене, еднократно повръщане, диспепсия, дизурия, привеждане на краката към торса в легнало положение, болка вдясно по време на ректален преглед
Симптоми, разбира се
Чести симптоми
Острият апендицит има различни клинични прояви. Това се дължи на различните варианти на неговото местоположение и форми на възпалителни промени в апендикса (виж раздела "Класификация"), честото развитие на усложнения, неравномерното състояние на реактивност на тялото на пациента. В тази връзка острият апендицит може да повтори клиничната картина на почти всички хирургични заболявания на коремната кухина и ретроперитонеалното пространство, както и редица терапевтични заболявания.
В огромния брой наблюдения се отбелязват следните прояви на остър апендицит (Тежестта на клиничните прояви се увеличава с увеличаване на степента на възпалителни промени в апендикса).
1. Болка - основният и най-ранният симптом. Болката се появява на фона на общото благосъстояние без видима причина. Естеството на болката зависи от формата на възпаление и локализацията на апендикса.
В типичен случай началото на възпалението се характеризира с болка в центъра на корема, близо до пъпа, в епигастриума. Епигастриум - областта на корема, ограничена отгоре от диафрагмата, отдолу от хоризонтална равнина, минаваща през права линия, свързваща най-ниските точки на десетите ребра.
... Отбелязват се така наречените "скитащи" болки.
В началния период болката не е интензивна, тъпа и постоянна (схващащи болки се наблюдават само в някои случаи).
След 2 до 8 часа болката се измества към дясната илиачна ямка и се усилва. 
С прогресирането на възпалението и особено при перфорацията на апендикса болката става дифузна.
Има увеличаване на болката при кашлица, причинено от резки движения на вътрешните органи поради увеличаване на вътрекоремно налягане върху възпалената перитонеума на апендикса.
При ретроцекално или ретроперитонеално разположение на апендикса се определя болка в лумбалната област, по протежение на десния страничен канал; с подхепатална - в десния хипохондриум; с таза - над пазвата, в дълбините на таза.
Облъчване Облъчването е разпространение на болка извън засегнатата област или орган.
болката не е характерна за острия апендицит, но при ретроцекална локализация на апендикса болката се разпространява в дясното бедро, а в тазовата позиция - в перинеума.
2. Диспептични симптоми(наблюдава се при 30-40% от пациентите):
2.1 В началото на заболяването е характерно еднократно повръщане. Повръщането е характерно за деструктивната форма на остър апендицит. В редки случаи повръщането предхожда болката.
2.2 Поради интоксикация на тялото се появява сухота в устата.
2.3 Гаденето се появява след появата на болка и е по-често без повръщане.
Гаденето и повръщането се появяват рефлекторно поради дразнене на перитонеума.
3. Дизурични разстройства възникват, когато възпалителният изменен апендикс се намира в непосредствена близост до пикочния мехур, уретера, бъбреците (най-често - с тазова или ретроперитонеална локализация на апендикса) и когато тези органи участват във възпалителния процес.
Дизуричните разстройства се проявяват с често болезнено уриниране или, обратно, задържане на урина, микрогематурия Микрохематурия - наличие на еритроцити в урината, открито само при микроскопско изследване
или груба хематурия Макрогематурия - наличие на кръв в урината, която се вижда с просто око
.
4. Дисфункция на червата:
- диария (по-често), свързана с дразнене на стената на ректума или сигмоидното дебело черво от възпалителния променен апендикс в съседство с тях;
- Задържането на изпражненията (по-рядко) е с краткосрочен характер и се наблюдава в началото на пристъп на остър апендицит или с развитието на перитонит.
5. Общо състояние на пациентите в началото на остър апендицит - задоволително; прогресията на възпалението е придружена от появата на обща слабост и неразположение. При пациентите апетитът намалява и телесната температура се повишава до 37-38,5 o C).
Симптомът на „токсичните ножици“ е типичен - температурата изостава от пулса. В някои случаи температурата не се повишава. Разликата между ректалната и кожната температура е повече от 1 ° C (симптом на Ленандер). С развитието на гноен перитонит Перитонитът е възпаление на перитонеума.
или капсулиране на абсцес, има значителен диапазон на температурата или постоянно висока температура.
В съответствие с повишаването на температурата пулсът зачестява, но това съответствие изчезва при перитонит.
Катарален остър апендицит
Симптоми:
Симптом на Ровзинг - поява или засилване на болка в дясната илеална област с компресия на сигмоидното дебело черво и резки натиск върху низходящото дебело черво;
- Симптом на Ситковски - поява или усилване на болка в дясната илиачна област в позицията на пациента от лявата страна;
- Симптом на Bartomier-Michelson - засилена болка при палпация на цекума в позицията на пациента от лявата страна.
Флегмонозен остър апендицит
В допълнение към симптомите, проявяващи се в катаралния стадий:
- симптом на Щеткин-Блумберг - рязко засилване на коремна болка с бързото отстраняване на палпиращата ръка от предната коремна стена след натиск;
Симптомът на Voskresensky е болезненост в дясната илиачна област при преместване на ръката с умерен натиск върху корема от епигастриума в дясната илиачна област през стегната риза (лекарят издърпва ризата на пациента над долния ръб за равномерно плъзгане).
Гангренозен остър апендицит (без перфорация)
Основни проявления:
- некроза на стената на апендикса;
- развитие на гнилостно възпаление;
- коремните болки намаляват или напълно изчезват поради смъртта на нервните окончания в възпаленото апендикс;
- постепенно увеличаване на симптомите на системна възпалителна реакция, дължаща се на абсорбцията на голямо количество бактериални токсини от коремната кухина;
- често се отбелязва повтарящо се повръщане;
- стомахът е умерено разтегнат (най-често);
- перисталтиката е отслабена или липсва;
- тежки симптоми на дразнене на перитонеума;
- телесната температура често е нормална или под нормалната (до 36 ° C);
При изследване на корема се отбелязва по-малко интензивно напрежение на коремната стена в дясната илиачна област в сравнение с флегмонозния стадий, но при опит за дълбока палпация болката рязко се увеличава.
Атипични форми на остър апендицит
Клинични проявления:
1. Емпиема Емпиема - значително натрупване на гной във всяка телесна кухина или в кух орган
приложение (1-2% от случаите на остър апендицит).
Тази форма на остър апендицит е морфологично близка до флегмонозен апендицит, но се различава клинично от него.
При емпием на апендикса тъпи коремни болки започват директно в дясната илиачна област (характерно за флегмонозен апендицит, изместването на болката от центъра на корема или епигастриума вдясно и надолу). Болките напредват бавно и стават максимално тежки едва на 3-5-ия ден от заболяването. По това време болката често става пулсираща. Може да се появи еднократно или двойно повръщане.
В началния период общото състояние на пациента е задоволително при нормална или леко повишена телесна температура. С развитието на пулсиращи болки, студени тръпки и повишаване на температурата до 38-39 o C.
Обективният преглед не разкрива напрежение в коремната стена и други симптоми на перитонеално дразнене. Като правило симптомите на Rovzing, Sitkovsky, Bartomier-Michelson са положителни. При дълбока палпация на дясната илиачна област се отбелязва значителна болка. При пациенти с тънка физика е възможно да се усети болезнено и рязко удебелено апендикс.
2. Ретроцекален остър апендицит(средно 5% от случаите на остър апендицит).
В 2% от случаите на тази форма апендиксът е разположен напълно ретроперитонеално. В същото време апендиксът, разположен зад цекума, може да влезе в контакт с черния дроб, десния бъбрек и мускулите на псоаса. Тази ситуация определя характеристиките на клиничните прояви на остър апендицит.
Началото на заболяването се характеризира с болка в епигастриалната област или в целия корем. По-нататъшните болки се локализират в областта на десния страничен канал или в лумбалната област.
Гаденето и повръщането са по-редки от нормалното положение на апендикса.
Често в началния етап има полутечен, кашав изпражнения със слуз (2-3 пъти), който се появява поради дразнене на цекума от възпален процес в непосредствена близост до него.
В случай на близко местоположение на апендикса и бъбрека или уретера могат да се появят дизурични явления.
Обективното изследване на корема не винаги разкрива типичните симптоми на апендицит (дори с разрушаването на апендикса); симптомите на перитонеално дразнене също не са изразени. Има болезненост в областта на десния страничен канал или малко над илиачния гребен. При изследване на лумбалната област често се открива мускулно напрежение в триъгълника на Петти Лумбален триъгълник (син. Петти триъгълник) - участък от задната коремна стена, ограничен отдолу от илиачния гребен, медиално от ръба на гръбначния мускул на гръбначния стълб, странично от външния наклонен мускул на корема; място за излизане на лумбалната херния
.
Характерен симптом на ретроцекалния апендицит е повишената болка с натиск върху цекума и едновременно повдигане на десния крак, изправен в колянната става (симптом на Образцов).
3. Тазов остър апендицит.
Тазовото (ниско) разположение на апендикса се среща при 16% от мъжете и 30% от жените. Поради факта, че жените често имат възпалителни заболявания на гениталиите, е трудно да се разпознае остър апендицит при пациенти с апендикс на таза.
Болестта има типично начало. Болката се появява в епигастриалната област или в целия корем и след няколко часа се локализира над пубиса или над ингвиналната връзка вдясно.
Гаденето и повръщането са необичайни.
В много случаи се отбелязват чести изпражнения със слуз и дизурични нарушения, свързани с близостта на апендикса, ректума и пикочния мехур.
Поради ранното очертаване на възпалителния процес, промените в телесната температура при тазовия апендицит са по-слабо изразени, отколкото при обичайната локализация на апендикса.
Обективният преглед с апендицит на таза не винаги разкрива мускулно напрежение в коремната стена и други симптоми на дразнене на перитонеума. Симптомите на Rovzing, Sitkovsky, Bartomier-Michelson са нехарактерни, но в някои случаи симптомът на Cope е положителен (болезнено напрежение на вътрешния обтурационен мускул). Трябва да се има предвид, че симптомът на Cope може да бъде положителен при други възпалителни процеси в областта на таза (с гинекологични заболявания).
При съмнение за тазов апендицит се правят вагинални и ректални изследвания. Те ви позволяват да идентифицирате болезнеността в областта на Дъгласовото пространство. Ректо-маточна кухина (syn. Douglas pocket, Douglas space) - депресия в теменната перитонеума, разположена между матката и ректума, странично ограничена от ректално-маточните гънки на перитонеума
както и излив Изливът е натрупване на течност (ексудат или транссудат) в серозната кухина.
в корема или възпалителен инфилтрат Инфилтрацията е тъканно място, характеризиращо се с натрупване на клетъчни елементи, които обикновено не са характерни за него, увеличен обем и увеличена плътност.
.
4. Субхепатален остър апендицит.
Високото медиално (субхепатално) разположение на апендикса е рядко и значително усложнява диагностиката на острия апендицит.
Пациентите имат болезненост и мускулно напрежение в десния хипохондриум, както и други симптоми на перитонеално дразнене. Такава локализация на проявите е по-показателна за остър холецистит, а не за остър апендицит. При поставяне на диагноза трябва да се обърне внимание на наличието на анамнеза, типична за пристъп на остър апендицит. Освен това при остър апендицит не е възможно да се палпира някакво патологично образувание в корема (с изключение на случаите на апендикуларна инфилтрация), а в повечето случаи на остър холецистит се осезава увеличен жлъчен мехур.
5. Левостранен остър апендицит.
Тази форма на остър апендицит е много рядка. Възможно е при обратното разположение на вътрешните органи (situs viscerum inversus) или в случай на подвижна сляпа кишка с дълга мезентерия Мезентерията е гънката на перитонеума, през която интраперитонеалните органи са прикрепени към стените на коремната кухина.
... Симптомите, характерни за апендицит в този случай, се отбелязват в лявата илиачна област.
С подвижна цекума, апендектомия Апендектомия - хирургична операция за отстраняване на апендикса
може да се направи от нормален десен достъп. Ако вътрешните органи са наистина обърнати, трябва да се направи разрез в лявата илиачна област. В тази връзка, при наличие на клинични прояви на левостранен остър апендицит, на първо място, трябва да се изключи обратното разположение на вътрешните органи, а след това апендицитът да се разграничи от другите остри заболявания на коремните органи.
6. Остър апендицит по време на бременност.
Има замъглена клинична картина на "остър корем" в резултат на следните фактори:
- хормонални, метаболитни и физиологични промени;
Изместване на вътрешните органи от нарастващата матка: апендиксът и сляпото черво се изместват краниално, коремната стена се издига и отдалечава от процеса;
- прогресивно отслабване на мускулите на предната коремна стена поради тяхното разтягане от нарастващата матка.
При бременни жени с остър апендицит се наблюдава остра коремна болка, която придобива постоянен болен характер. В типичните случаи на местоположението на апендикса болката се премества в дясното странично коремче, десния хипохондриум.
Характерен е положителен симптом на Taranenko - увеличаване на коремната болка при завъртане от лявата страна на дясната.
Ректалните и вагиналните изследвания имат висока диагностична стойност.
7. Остър апендицит при деца.
Появата на остър апендицит при малки деца често остава незабелязана от родителите, тъй като за детето е трудно да обясни точно първоначалните болки и да опише тяхната локализация. В резултат на това от началото на заболяването до откриването му преминава определен период от време, което създава впечатление за внезапна и бурна поява на апендицит.
В началния период малките деца се характеризират с преобладаване на общите явления над местните. При деца от по-младата възрастова група, за разлика от по-големите деца, се наблюдават многократно повръщане, висока температура и разхлабени изпражнения (тежестта на тези явления зависи от характеристиките на индивидуалната резистентност).
По правило повръщането се появява 12-16 часа след началото на заболяването. Фебрилната температура е често срещана. Диарията се появява поне в 25% от случаите. Тъй като тези явления са често срещани при деца под 3-годишна възраст с някакво заболяване, е възможна погрешна диагноза.
При малки деца локализацията на болката може първоначално да е несигурна; като правило децата сочат към областта на пъпа. Болката в повечето случаи е доста интензивна, така че децата често заемат принудително положение от дясната страна с крака, приведени към тялото. След като е избрало тази позиция, детето лежи спокойно и не се оплаква, но човек може да забележи страдащо, предпазливо изражение на лицето му.
Болезненост, локализирана в дясната илиачна област, се открива при 2/3 от пациентите; останалите имат болезненост, разпространена по целия корем. Важно е правилно и задълбочено да изследвате корема, за да определите локалната болка и естеството на болката.
При палпация повишената интензивност на болката може да се определи от изражението на лицето на детето и естеството на плача. Когато ръката се премести от лявата половина към дясната илиачна област, на лицето на детето се появява гримаса на болка и плачът става по-силен.
Ако детето се съпротивлява на прегледа, симптомът на мускулна защита се идентифицира най-добре по време на сън, по време на което мускулното напрежение и болезненост при усещане за корем продължават. При липса на остър апендицит коремът може свободно да се палпира във всички части, той остава мек и безболезнен. При наличие на апендицит в дясната част на корема се наблюдава мускулна защита и детето се събужда от болка.
Симптомите на Щеткин-Блумберг, Ровзинг, Раздолски, Воскресенски и други при малки деца, характерни за острия апендицит, често са неинформативни.
Възможни варианти за клиничната картина на острия апендицит при деца:
- дете с водниста диария и повръщане (остър апендицит може да действа като усложнение на гастроентерит);
- момче с блуждаеща коремна болка, отказващо да яде;
- дете на 8 години без болка, с объркване.
8. Остър апендицит при възрастни и сенилни лица.
Поради свързаните с възрастта атрофични промени в апендикса, в тази възрастова група заболяването се регистрира 2-3 пъти по-рядко, отколкото при младите хора.
В 30-50% от случаите, заедно с типичните варианти на хода, е възможна изтрита клинична картина (дори в случай на тежки деструктивни промени в процеса). В този случай болката, диспептичните и дизуричните разстройства са слаби, има нормална или леко повишена телесна температура, няма тахикардия. Физикалният преглед не разкрива характерното защитно напрежение на коремните мускули.
Поради изтрити клинични прояви, пациентите често търсят медицинска помощ дори при развитие на усложнения: перитонит Перитонитът е възпаление на перитонеума.
- апендикуларна инфилтрация и абсцес, които често могат да бъдат придружени от остра чревна непроходимост.
Наличието на тежки съпътстващи патологии значително утежнява хода на следоперативния период, който може да бъде фатален.
Диагностика
1. Рентгенови методи (обикновена рентгенография, ретроградна контрастна рентгенография) имат много ниска диагностична стойност и се извършват единствено с цел диференциална диагноза.
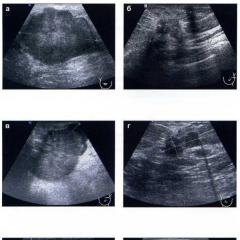
2. Ултразвук. Чувствителността на внимателно проведено ултразвуково изследване е 75-90%, специфичността е 86-100%, положителната прогнозна стойност е 89-93%, общата точност е 90-94%. В допълнение, с помощта на ултразвук е възможно да се идентифицират алтернативни диагнози. Стойността на метода е ограничена от субективното възприемане на картината и техническите грешки при подготовката и провеждането на изследването.
3. Компютърна томография(CT). Чувствителността е 90-100%, специфичността е 91-99%, положителната прогнозна стойност е 95-97% и точността е 94-100%.
CT признаци на остър апендицит (най-чести):
- увеличен апендикс;
- удебеляване на стената на апендикса;
- периапендикулярно възпаление.
Следните алтернативни диагнози могат лесно да бъдат идентифицирани с CT:
- колит;
- дивертикулит;
- запушване на тънките черва;
- възпалително заболяване на червата;
- кисти на придатъците;
- остър холецистит;
- остър панкреатит;
- запушване на уретера.
По очевидни причини методът не се препоръчва за бременни жени; ограничена употреба при деца и небременни жени в детеродна възраст.
4. Диагностична лапароскопия необходимо за изясняване на диагнозата при съмнителни случаи. Доказано е, че намалява ненужните апендектомии.
Методът е най-ефективен за диагностика на остър апендицит при жените, тъй като при 10-20% от пациентите с първична диагноза остър апендицит болката е свързана с гинекологична патология.
Лапароскопията трябва да се извършва по такъв начин, че при необходимост да е възможно незабавно да се пристъпи към спешна операция, включително лапароскопска апендектомия. Диагностичната лапароскопия обаче е инвазивна процедура, с приблизително 5% усложнения, повечето от които са упойка.
Диагностични везни
Далеч най-известният е резултатът на Алварадо за остър апендицит, който се основава на оценяване на редица параметри (включително клинични симптоми и лабораторни тестове).
Тази скала е лесна и икономична за използване. Поради някои недостатъци, клиницистите използват тази скала само като насока за включване на допълнителни инструментални методи за изследване в диагностичния алгоритъм.
Скала на Алварадо
| Симптоми | Точки |
| Миграция на болка към дясната илиачна ямка | 1 |
| Липса на апетит | 1 |
| Гадене, повръщане | 1 |
| Болезненост в дясната илиачна ямка | 2 |
| Положителни симптоми на перитонеално дразнене | 1 |
| Повишена температура | 1 |
| Левкоцитоза | 2 |
| Изместване на левкоцитната формула вляво | 1 |
| Обща сума | 10 |
Резултат от скалата на Алварадо
Лабораторна диагностика
1. Общ анализ на кръвта... При 70-90% от пациентите с остър апендицит се открива левкоцитоза, чието ниво зависи от морфологичния стадий на заболяването, възрастта на пациента и други фактори. Левкоцитозата има ниска специфичност при диагностицирането на остър апендицит, тъй като се среща и при други заболявания със симптоми на "остър корем".
Трябва да се има предвид, че при възрастните хора и хората с имунодефицит в началния стадий на остър апендицит може да няма промени в периферната кръв (левкоцитоза, неутрофилия, повишена СУЕ).
2. Общ анализ на уринатапроведено с цел диференциална диагноза.
Според някои проучвания нивата на 5-HIAA в урината (5-хидроксииндолецетна киселина, U-5-HIAA, 5-OIAA) могат да бъдат надежден маркер за възпаление на апендикса. При възпаление голямо количество серотонин, произведен от клетките на апендикса, се освобождава в кръвта и се превръща в 5-хидроксииндооцетна киселина, която след това се екскретира с урината.
Като точка на прекъсване се приема стойност на 5-HIAA от 10 µmol / L. Тестова чувствителност - 84%, специфичност - 88%. Положителните прогнозни стойности са 90%, отрицателните - 81%. По този начин U-5-HIAA осигурява по-висока диагностична точност в сравнение с други конвенционални лабораторни тестове. Тъй като възпалението прогресира до некроза на апендикса, концентрацията на 5-HIAA намалява. Това намаляване може да е предупреждение за перфорация на апендикса.
3. Биохимияпроведено с цел диференциална диагноза.
4. Тестове за бременностпо-специално се изисква човешки хорионгонадотропин (HCG). Положителният тест (бременност) не изключва възможността за остър апендицит.
При деца и младежи лабораторна триада се счита за доста точно потвърждение на диагнозата остър апендицит: левкоцитоза, неутрофилия, повишени нива на С-реактивен протеин. В групата пациенти над 60-годишна възраст чувствителността и специфичността на тази комбинация за потвърждаване на диагнозата са намалени.
Диференциална диагноза
Остър апендицит поради изключителната вариабилност на местоположението на апендикса и честата липса на специфични симптоми трябва да се диференцира с почти всички остри заболявания на коремната кухина и ретроперитонеалното пространство.
Остър гастроентерит
За разлика от острия апендицит, появата на остър гастроентерит се характеризира с доста силни схващащи болки в горната и средната част на корема. В почти всички случаи при разпит на пациента се разкрива провокиращ фактор под формата на промяна в диетата. Почти едновременно с появата на болка има повтарящо се повръщане, първо изядена храна и по-късно жлъчка. При значително увреждане на стомашната лигавица може да се наблюдава примес на кръв в повръщаното. Няколко часа по-късно, на фона на схващащи болки, често се появяват чести разхлабени изпражнения. Телесната температура обикновено е нормална или субфебрилна.
Обективно изследване на корема: няма локализирана болезненост, симптоми на перитонеално дразнене и симптоми, характерни за остър апендицит.
Аускултация на корема: повишена перисталтика.
Дигитално ректално изследване: липсват наличие на течни изпражнения, примесени със слуз, надвисване и болезненост на предната ректална стена.
Лабораторна диагностика: умерена левкоцитоза, прободен удар няма или е незначителен.
Остър панкреатит
Началото на остър панкреатит се характеризира с остри болки в горната част на корема (често от херпес зостер). Често се отбелязва облъчване на болки в гърба. Има многократно повръщане на жлъчка, което не носи облекчение.
В началния стадий на остър панкреатит пациентите са неспокойни, но с усилване на интоксикацията те стават летаргични и адинамични. Бързото прогресиране на заболяването може да причини колапс.
Отбелязва се бледност на кожата, понякога - акроцианоза. Пулсът е значително увеличен. Температурата остава нормална (поне през първите часове).
Обективно изследване. Болезнеността в епигастриалната област понякога не е много изразена, което не съответства на тежестта на общото състояние на пациента. В дясната илиачна област болката в повечето случаи отсъства. Симптомите, имитиращи остър апендицит, могат да се появят само в късните стадии на остър панкреатит, тъй като изливът от оменталната бурса и десния хипохондриум се разпространява към десния страничен канал и илиачната област.
Установяването на правилната диагноза се улеснява от:
- медицинска история;
- наличието на максимална болка в епигастриалната област;
- Симптоми, характерни за острия панкреатит: липса на пулсация на коремната аорта в епигастриума, наличие на болезнено съпротивление на коремната стена точно над пъпа и болезненост в левия ребрено-гръбначен ъгъл.
Диференциалната диагноза в трудни случаи се подпомага от лабораторно изследване на съдържанието на амилаза в кръвта и урината.
Ултразвукът и лапароскопията могат да открият признаци, специфични за панкреатит.
Перфорация на стомашна или дуоденална язва
Това усложнение на язвената болест има характерна клинична картина. Точната диагноза се установява в присъствието на класическата триада (стомашна анамнеза, болка "кама" в епигастриума, широко разпространено мускулно напрежение). Също патогномонично за перфориран симптом на язва на стомаха или дванадесетопръстника е често срещаното изчезване на чернодробна „тъпота“. В допълнение, перфорацията на язвата много рядко се придружава от повръщане.
Трудности могат да възникнат при диференциалната диагноза на остър апендицит и покрита перфорация на язвата. При покрита перфорация съдържанието на стомаха, което е навлязло в коремната кухина и произтичащият от тях излив постепенно се спускат в дясната илиачна ямка и се задържат там. По същия начин болката се измества: след покриване на перфорацията болката отслабва в епигастриума и се появява в дясната илиачна област.
Поради такъв фалшив симптом на Кохер-Волкович е възможно погрешно заключение за наличието на остър апендицит. Диагностичните грешки се улесняват и от факта, че мускулното напрежение и други симптоми на перитонеално дразнене се отбелязват в дясната илиачна област.
Извършва се оценка на непосредствената и далечната история на заболяването. В полза на перфорирана язва свидетелстват:
- съществуващ дискомфорт в стомаха;
- преки индикации за предшестваща пептична язва;
- началото на заболяването не е скучно, но с много остра болка в епигастриума;
- не често повръщане.
Перкусия или рентгеново откриване на свободен газ в коремната кухина помага да се разрешат съмненията.
Остър холецистит
Острият холецистит започва с много остра болка в десния хипохондриум с типично облъчване в дясното рамо и лопатката. Също така, началото на заболяването, като правило, се характеризира с наличието на жлъчни (чернодробни) колики, което често е придружено от многократно повръщане на храна и жлъчка.
Анамнеза. При разпит на пациента обикновено се оказва, че пристъпите на болка са се случвали многократно и тяхната поява е свързана с промяна в обичайната диета (прием на големи количества мазни храни, алкохол и др.). В някои случаи е възможно да се установи наличието на преходна жълтеница, която се появява скоро след пристъп на болка.
При провеждане на обективно проучване трябва да се има предвид, че при високо положение на апендикса максималната болка и мускулното напрежение се локализират в страничните части на дясното подребрие, а при холецистит тези признаци се разкриват медиално.
При остър холецистит често се палпира увеличен и рязко болезнен жлъчен мехур.
Телесната температура е значително по-висока в сравнение с апендицита.
Ултразвукът ви позволява да идентифицирате признаци, типични за възпаление на жлъчния мехур (увеличаване на обема на пикочния мехур, дебелината на стените му, наслояване на стените и т.н.).
Дясната бъбречна колика
Започва не с тъпи, а с изключително остри болки в дясната лумбална или дясна илиачна област. Често на фона на болката се появява повръщане, което има рефлекторен характер. В типичните случаи болката излъчва в дясното бедро, перинеума и гениталиите.
Дизуричните разстройства се отбелязват под формата на болезнено често уриниране. Трябва да се има предвид, че дизурични разстройства се наблюдават и при остър апендицит (в случай на непосредствена близост до възпаленото апендикс до десния бъбрек, уретера или пикочния мехур), но по-слабо изразени, отколкото при бъбречна колика.
Анамнеза. За разлика от бъбречната колика, при апендицит никога няма много силни пароксизмални болки с посоченото по-рано облъчване.
Физическо изследване. Пациент с бъбречна колика не показва интензивна коремна болка и симптоми на перитонеално дразнене.
За окончателната диагноза се извършва лабораторен тест за урина, спешна урография или хромоцистоскопия.
В някои случаи е ефективна обичайната обикновена рентгенография на пикочните пътища, която може да разкрие сянка на рентгеноконтрастния камък.
Ултразвукът може да открие камъни в проекцията на десния уретер, увеличаване на размера на десния бъбрек при редица пациенти.
Дяснен пиелит (пиелонефрит)
Болестта, като правило, има подостро начало и се характеризира с тъпа пропукваща болка в лумбално-илиачната или мезогастралната област. Повръщането и дизурията в началото на заболяването често липсват. 1-2 дни след началото на заболяването се наблюдава рязко повишаване на телесната температура до 39 ° C и повече).
Анамнеза. Пиелитът е основно следствие от нарушено уриниране, причинено от уролитиаза, бременност, аденом на простатата и други заболявания.
Обективно изследване. Остра болезненост при палпация на корема и симптоми на перитонеално дразнене не се откриват дори при наличие на очевидни признаци на гнойна интоксикация. При пиелит често има болка в мезогастралния регион, илиачната област и положителен симптом на Образцов.
Изследването на урина с пиелит разкрива пиурия.
Проучването и контрастната урография при пиелит често разкриват едностранната или двустранната пиелектазия на пациента, която също може да бъде установена чрез ултразвук.
Прекъсната извънматочна бременност и апоплексия на десния яйчник
В някои случаи тези заболявания могат да имитират клиничната картина на острия апендицит. За разлика от последните, те се характеризират с внезапна поява на остра болка в долната част на корема. Отбелязват се признаци на кръвозагуба: замаяност, слабост, бледност на кожата, тахикардия.
Анамнеза. Забавена менструация (извънматочна бременност) или средата на менструалния цикъл (апоплексия).
Липсват хипертермия и левкоцитоза, разкрива се анемия.
Палпацията на корема не разкрива напрежението на мускулите на предната коремна стена, но оттеглянето на ръката е придружено от повишена болка (симптом на Kulenkampf).
Остър аднексит
Това е възпалителна лезия на маточните придатъци, която има прояви, подобни на острия апендицит.
Разлики:
- отсъствие на симптом на Кохер-Волкович;
- наличие на отделяне от гениталния тракт;
- често висока температура.
Обективно изследване: несъответствие между достатъчно изразени признаци на интоксикация и минимални прояви от страна на корема; симптомът на Щеткин-Блумберг е предимно отрицателен.
Вагиналното изследване разкрива разширени и болезнени придатъци, болезненост по време на тракция на шийката на матката.
Ултразвукът и лапароскопията също са от голямо значение за откриване на заболявания на женските полови органи.
;
Перитонит;
Сепсис.
Следоперативни усложнения:
1. Според клинично-анатомичния принцип:
1.1 Усложнения от хирургичната рана:
- кървене от рана;
- хематом;
- серома Серомата е натрупване на серозна течност. Възниква поради пресичането на лимфните капиляри, чиято лимфа се събира в кухината между подкожната мастна тъкан и апоневрозата, което е особено изразено при затлъстелите хора при наличие на големи кухини между тези тъкани
;
- инфилтрация;
- нагнояване;
- инцизионна херния;
- разминаване на ръбовете на раната без / с евентрация Евентрация - пролапс на вътрешни органи от коремната кухина през дефект в стената му (често през операционна рана)
;
- келоидни белези;
- невроми;
- белег ендометриоза.
1.2 Остри възпалителни процеси на коремната кухина:
- инфилтрати и абсцеси на илеоцекалната област;
- абсцеси на ректално-маточната кухина;
- между чревни абсцеси;
- ретроперитонеална флегмона;
- субфреничен абсцес;
- субхепатален абсцес;
- локален перитонит;
- широко разпространен перитонит;
- култ.
1.3 Усложнения от страна на стомашно-чревния тракт:
- динамична чревна непроходимост;
- чревни фистули;
- стомашно-чревно кървене;
- адхезивна болест.
1.4 Усложнения от сърдечно-съдовата система:
- сърдечно-съдова недостатъчност;
- тромбофлебит;
- пилефлебит Pylephlebitis - възпаление на порталната вена; възниква като усложнение на гнойни процеси в коремната кухина, като остър гноен апендицит.
;
- белодробна емболия;
- кървене в коремната кухина.
1.5 Усложнения от страна на дихателната система:
- бронхит;
- пневмония;
- плеврит Плеврит - възпаление на плеврата (серозната мембрана, която покрива белите дробове и покрива стените на гръдната кухина)
(сух, ексудативен);
- абсцес и гангрена на белите дробове;
- ателектаза Ателектазата е състояние на белия дроб или част от него, при което алвеолите съдържат малко или никакъв въздух и изглежда се срутват.
бели дробове.
1.6 Усложнения от отделителната система:
- остра задръжка на урина;
- остър цистит;
- остър пиелит Пиелит - възпаление на бъбречното легенче
;
- остър нефрит;
- остър пиелоцистит.
1.7 Други усложнения (остър паротит, следоперативна психоза и др.).
2. По време на разработка:
2.1 Ранни усложнения - настъпват през първите 2 седмици от датата на операцията. Тази група включва повечето усложнения от следоперативната рана и почти всички усложнения от съседните органи и системи.
2.2 Късни усложнения - заболявания, които са се развили след 2-седмичен следоперативен период:
2.2.1 От страна на следоперативната рана:
- инфилтрати;
- абсцеси;
- лигатурни фистули;
- инцизионна херния;
- келоидни белези;
- невроми Неврином - доброкачествен тумор, който се развива от клетките на обвивката на Шван (обвивка на миелиновото нервно влакно)
белези.
2.2.2 Остри възпалителни процеси в коремната кухина:
- инфилтрати;
- абсцеси;
- култ.
2.2.3 От стомашно-чревния тракт:
- остра механична чревна непроходимост;
- адхезивна болест.
Лечение в чужбина
Острият апендицит е полиетиологично заболяване. Възпалителният процес се основава на бактериален фактор. По своята същност флората може да бъде специфична и неспецифична.
Специфично възпаление на апендикса може да бъде с туберкулоза, дизентерия, коремен тиф. В допълнение, болестта може да бъде причинена от протозои: балантидии, патогенни амеби, трихомонади.
В по-голямата част от случаите обаче острият апендицит е свързан с неспецифична инфекция от смесен характер: Е. coli, стафилококи, стрептококи, анаеробни микроорганизми. Най-честият патоген е Е. coli. Тази микрофлора е постоянно в червата, не само без да оказва вредно въздействие, но е необходим фактор за нормалното храносмилане. Само когато възникват неблагоприятни условия в апендикса, той проявява своите патогенни свойства.
Допринасящи фактори са:
Запушване на лумена на апендикса, причиняващо застой на съдържанието или образуване на затворена кухина. Блокирането може да бъде причинено от копролити, лимфоидна хипертрофия, чужди тела, хелминти, лигавични запушалки, деформации на апендикса.
Съдови нарушения, водещи до развитие на съдова конгестия, тромбоза и поява на сегментна некроза.
Неврогенни нарушения, придружени с повишена перисталтика, разтягане на лумена, повишено образуване на слуз, нарушения на микроциркулацията.
Има и общи фактори, които допринасят за развитието на остър апендицит:
Хранителен фактор.
Наличието в организма на огнище на инфекция, от което настъпва хематогенно разпространение.
Болести, придружени от тежки имунни реакции.
Под въздействието на етиологични фактори започва серозно възпаление, микроциркулацията се нарушава в още по-голяма степен, развива се некробиоза. На този фон размножаването на микроорганизмите се увеличава, концентрацията на бактериални токсини се увеличава. В резултат на това серозното възпаление се заменя с деструктивни форми, развиват се усложнения.
Класификация на острия апендицит.
Класификацията на острия апендицит има клинично-морфологичен характер и се основава на тежестта и разнообразието на възпалителните изменения и клиничните прояви.
Форми на остър апендицит.
Остър прост (повърхностен, катарален) апендицит.
Остър деструктивен апендицит.
Флегмонозен (със и без перфорация)
Гангренозен (със и без перфорация)
Усложнения на острия апендицит:
Предоперативни усложнения:
Перитонит (локален, дифузен, дифузен, общ)
Апендикуларна инфилтрация
Периапендикуларен абсцес
Флегмон на ретроперитонеална тъкан
Сепсис, генерализиран възпалителен отговор
Пилефлебит
Следоперативни усложнения (ранни и късни) [I.M. Matyashin et al. 1974]:
Усложнения от хирургичната рана:
Инфилтрат
Нагнояване
Хематом
Лигатурна фистула
Усложнения от коремната кухина:
Инфилтрат
Абдоминален абсцес (илеоцекален, пространство на Дъглас, интерлоп, субфреничен)
Запушване на червата
Перитонит
Чревна фистула
Стомашно-чревно и интраперитонеално кървене
Усложнения, които не са свързани с операционната зона:
От дихателната система (ARVI, бронхит, пневмония)
Други усложнения (миокардит, перикардит, пиелонефрит, психо-функционални разстройства).