Термические ожоги. Травмы с особенностями
Из 388 детей, лечившихся по поводу глубоких ожогов, умерло 44, что составляет 11,34%. Если учесть, что эти цифры отражают данные о больных только с глубокими ожогами, обусловливающими более тяжелое течение ожоговой болезни , то такой процент является относительно невысоким.
При оценке величины летальности необходимо принять во внимание и специфику комплектования больных. Значительная часть их доставлена из отдаленных районов страны, нередко в нетранспортабельном состоянии. Среди таких больных наиболее высокая летальность. Половина умерших больных (22 из 44) были доставлены в настолько тяжелом состоянии, что они погибли прежде, чем мы смогли применить им наиболее эффективный метод лечения - кожную пластику. Кроме того, у 4 детей причиной смерти явился не ожог, а другие патологические процессы, о которых будет сказано ниже. Поэтому приведенные цифры летальности следует рассматривать как ориентировочные. Они отражают результат лечения весьма специфического контингента больных.
Анализ данных литературы о летальности у обожженных не позволил нам составить определенного представления о действительной величине ее, так как приводимые цифровые данные чрезвычайно противоречивы (от 2,1%, по данным И. Д. Казанцевой, до 36,9%, по данным С. Д. Терновского).
Многие авторы, приводя низкие цифры летальности, объясняют это благотворным влиянием на течение заболевания методов лечения, применяемых ими. Весьма скептическую оценку таким объяснениям дал Ю. Ю. Джанелидзе. Он писал, что процент летальности зависит не от обработки ожога раствором бриллиантового зеленого или окуривания парами йода, а от тяжести ожога. Полную поддержку эта оценка нашла со стороны Г. Д. Вилявина, О. В. Шумовой, В. О. Верхолетова и др. Следует заметить, что оценка Ю. Ю. Джанелидзе справедлива только в отношении роли консервативного лечения поверхностных ожогов, при которых независимо от применяемых средств исход в большинстве случаев благоприятный; что же касается глубоких, тем более обширных, ожогов, то недооценивать значение методов лечения (в частности, кожной пластики) в этих случаях - значит впасть в грубую ошибку.
При глубоких ожогах, на наш взгляд, летальность является показателем не только тяжести контингента больных, но и эффективности применяемых методов лечения.
Большинство авторов, подчеркивая более тяжелое течение ожогов у детей в связи с этим и более высокую летальность у них, не учитывают при этом даже величины общей площади ожога. Однако, как показали наши наблюдения, летальность прежде всего зависит от площади глубокого ожога, определяющего тяжесть течения и исход ожоговой болезни. Число летальных исходов возрастает с увеличением площади глубокого ожога.
Глубокие ожоги площадью свыше 50% поверхности тела у детей оказались несовместимыми с жизнью. Высокая летальность остается и при ожогах площадью от 30 до 50% поверхности тела. Из 20 больных этой группы жизнь удалось сохранить только четырем. Среди 6 больных, умерших в результате глубокого ожога площадью менее 20% поверхности тела, у четверых смертельный исход с ожогом не связан. В одном случае причиной смерти была реакция на переливание крови (у больной имелись эндокринные нарушения, тимико-лимфатический статус), в двух случаях - травма черепа. У четвертой больной с площадью ожога 10% поверхности тела смертельный исход обусловлен психическим и физическим недоразвитием девочки, которая страдала болезнью Дауна.
Примечательно, что у большинства умерших глубокий ожог локализовался в области туловища и лица, шеи и верхних конечностей. Такая локализация ожога, по-видимому, обусловливает более тяжелое течение ожоговой болезни. Изолированное поражение нижних конечностей, ягодиц и промежности было только у 4 из 44 умерших. Эти 4 детей имели обширные глубокие ожоги (в пределах 30% поверхности тела), осложнившиеся артритами, сепсисом , анемией , пневмонией и т. д.
Сопоставление наших данных с данными об исходах ожогов у взрослых позволяет сделать вывод, что дети переносят ожоги не только не хуже, чем взрослые, а даже в некоторых случаях, обладая высокими регенеративными способностями, не имея возрастных патологических изменений со стороны внутренних органов и систем, способны перенести более тяжелые ожоги.
Убедительные данные о более низкой летальности у детей, чем у взрослых, представлены В. И. Филатовым, изучавшим на большом клиническом материале ожоговое истощение. Летальность у детей (до 16 лет), по данным автора, составила 6,1%, у взрослых (от 17 до 50 лет) -20,1%, у больных старше 50 лет -35%. К такому же выводу пришли 3. Е. Евхаритская и Т. Я. Арьев, указывающие, что продолжительность жизни детей, пострадавших от ожогов, несовместимых с жизнью, больше, чем у взрослых. Этот факт не может не говорить о том, что дети ожоговую травму переносят не хуже, чем взрослые.
Зависимость летальности от возраста и обширности ожога подробно изучали Bull и Fischel, которые отметили, что летальность в возрасте от 0 до 14 лет и от 15 До 44 лет примерно одинаковая. Не подтвердили мнение авторов, установивших высокую летальность у детей (по сравнению со взрослыми), и данные В. Д. Братуся. Доброкачественный характер в большинстве случаев ожогов у детей отмечает Fourrier.
С. Д. Терновский и С. Я. Долецкий, говоря об особенностях хирургии детского возраста, указывают, что регенеративные процессы в тканях и органах, завершающие патологический процесс, у детей протекают необыкновенно живо. Жизнеспособность и восстановительные свойства детских тканей выше таковых у взрослых. Дети переносят ожоги тяжелее, чем взрослых, страдает и сердечно-сосудистая система. Смерть ребенка в результате паралича сердца наблюдается редко.
На фоне приведенных данных крайне нелогичны утверждения ряда авторов, подчеркивающих более тяжелое течение ожогов у детей по сравнению со взрослыми. Подобные утверждения не подтверждены фактами. Ни в одной из работ, в которых отмечается более тяжелое течение ожогов и более высокая летальность у детей, мы не встретили статистических сравнений с исходами ожогов у взрослых. Более того, некоторые авторы, приводя невысокий процент летальности у детей (Н. Д. Казанцева, например, указывает 2,1%), который намного ниже данных о летальности у взрослых, тут же утверждают, что дети переносят ожоги тяжелее, чем взрослые. Создается впечатление, что когда-то высказанное мнение о высокой летальности у детей механически переносится и в работы, опубликованные в последние годы. Если высокую летальность при ожогах у детей, имевшую место в прежние годы, связывали с низкой сопротивляемостью их ожогам, то как же можно объяснить значительное снижение ее в настоящее время? На наш взгляд, сопротивляемость детского организма патологическим процессам вообще и ожогам в частности за какие-то 15-20 лет не могла повыситься так резко, чтобы летальность с 20-30% за это время снизилась до 2-3%.
Основные объяснения высокой летальности при ожогах у детей в те годы следует искать не в более тяжелом течении ожогов у них, а в несовершенстве методов лечения и трудностях применения их у младшего возраста детей. Что касается анатомо-физиологических особенностей детского организма, обусловливающих в основном не более тяжелое течение ожоговой болезни, а иные потребности в средствах для компенсации нарушений в органах, системах, обмене веществ и т. д., то правильный учет этих потребностей растущего детского организма в большинстве случаев сделает течение ожоговой болезни и исход более благоприятными.
Особое значение при определении тяжести ожога у детей, а следовательно, и при определении объема проводимых мер по борьбе с нарушениями в организме, вызванными ожогом, имеют особенности строения кожи (она более тонкая, поражается поэтому глубже) и относительно большая поверхность тела к объему и весу тканей и крови. Недооценка большинства анатомо-физиологических особенностей детского организма может неправильно определить объем лечебных мероприятий, привести к неблагоприятному исходу.
Более высокая летальность, наблюдающаяся у детей грудного возраста, на наш взгляд, также объясняется не меньшей сопротивляемостью их ожоговой травме, а техническими трудностями проведения противошоковых и других лечебных мероприятий. Нередко в силу маленького роста ребенка допускаются ошибки в определении площади ожога и тяжести состояния больного. Неправильно в таких случаях определяется и объем лечебных мероприятий. При правильном проведении лечения во всех периодах ожоговой болезни более легкому и более быстрому, чем у взрослых, заживлению ожогов у детей способствуют высокие регенеративные способности тканей детского организма.
В последние годы большое внимание уделяется изучению причин смерти при ожогах, имеющих определенное значение в построении плана лечения ожоговой болезни. Патологоанатомические исследования ряда авторов указывают на различия в изменениях внутренних органов в острый период ожоговой оолезни и в период ожогового истощения. По данным Е. В. Гублера, В. М. Пинчук и В. И. Скорика, во внутренних органах в острый период наблюдаются в первую очередь нарушения кровообращения и их последствия, в период истощения - тяжелые дистрофические изменения. В связи с этим определенный интерес представляет изучение сроков летальности, зависящих от таких причин, как площадь глубокого ожога, осложнения и сопутствующие заболевания, а также от эффективности проводимого лечения. С годами, по мере усовершенствования методов лечения, смертельные исходы стали наблюдаться в основном только в группах тяжело обожженных, а продолжительность выживания значительно увеличилась.
Большинству больных, несмотря на обширнейшие глубокие ожоги, длительное время удавалось сохранить жизнь. В первые двое суток умерли только 3 детей, при этом у одного из них смерть наступила в результате травмы головы. Причиной смерти двух других был шок, развившийся при ожогах площадью 30 и 38%. поверхности тела соответственно. Шоковое состояние в одном случае продолжалось 24 часа, в другом-31 час. Выведение из шока одного больного затруднялось предшествовавшим хроническим гломерулонефритом , другого - поражением ожогом шеи и грудной клетки, способствовавшим развитию отека и ателектазов в легких.
Наиболее продолжительной борьба за жизнь была в 3 случаях. Смертельный исход у этих больных наступил соответственно через 122 дня, 1 год 49 дней и 3 года 22 дня после ожога. В двух случаях продолжительного лечения смерть наступила в результате амилоидоза печени, почек и селезенки, в третьем причиной смерти явилась посттрансфузионная реакция.
Широко распространено мнение о том, что морфологические изменения внутренних органов при тяжелых ожогах могут с течением времени принять необратимый характер. И. А. Криворотов и др. считают, что необратимые изменения наступают уже через 15 дней после ожога, Б. А. Петров - через несколько месяцев. По мнению В. Д. Братуся и Б. А. Петрова, сепсис и амилоидоз являются тем необратимым состоянием, которое приводит к летальному исходу. В. И. Филатов на основании опыта лечения большого числа обожженных больных и анализа секционного материала высказывает сомнение о необратимости изменений в жизненно важных органах. По данным автора, причиной летального исхода в периоде истощения, как правило, являются не необратимые изменения во внутренних органах, а различные осложнения ожоговой болезни.
Анализ аутопсий умерших от ожогов детей показал, что только в двух (из 44) случаях имелись изменения во внутренних органах (амилоидоз), которые можно отнести к необратимым состояниям. У всех остальных обнаружены такие изменения, которые наблюдались в большом числе случаев у других больных, перенесших тяжелую ожоговую болезнь с благоприятным исходом. Функция внутренних органов у них по мере выздоровления нормализовалась, что говорит об обратимости у детей даже тяжелых изменений во внутренних органах.
Патологоанатомическому исследованию подверглись 43 из 44 умерших детей. Секции не подвергся умерший на 2-й день после ожога. Одновременно с ожогом (площадь глубокого ожога 12% поверхности тела) мальчик получил тяжелую травму головы, что и явилось непосредственной причиной смерти. Изменения во внутренних органах, обнаруженные на вскрытии, были разнообразными. Наиболее частыми находками являются дистрофии миокарда, печени и почек. Эти изменения обнаруживались даже у больных, умерших на 3-5-8-й день после ожога. Дистрофия указанных органов не отмечена только в одном случае смерти, наступившей в первые сутки после ожога. Почти у всех умерших отмечался отек вещества головного мозга и мягких мозговых оболочек, что, по-видимому, с ожоговой болезнью не связано и возникает в атональном периоде у большинства умирающих больных. В легких обнаруживались такие изменения, как бронхопневмония, эмфизема , ателектаз и отек. Сравнительно часто находили убыль липоидов в коре надпочечников и гиперплазию пульпы селезенки. В одном случае выявлена атрофия щитовидной железы.
Большим разнообразием по сравнению с другими органами отмечались изменения в желудочно-кишечном тракте. Здесь обнаруживались эрозивные гастриты , язвенные колиты , атрофия слизистой оболочки желудка и кишечника, язвы двенадцатиперстной кишки , кровоизлияния на слизистой оболочке желудка и кишечника, острое расширение желудка, парез кишечника.
Из многочисленных и разнообразных изменений, выявленных при аутопсии во внутренних органах, большинство явились факторами, способствующими смертельному исходу. Непосредственной причиной смерти были только некоторые из них, являющиеся наиболее тяжелыми осложнениями ожоговой болезни.
Из 74 обнаруженных на секции осложнений ожоговой болезни непосредственными причинами смерти у 41 умершего было 61 осложнение. Преобладание числа причин смерти над числом погибших от ожогов детей означает, что летальный исход зачастую обусловлен комплексом двух или более причин. Так, например, в 17 случаях причиной смерти явились бронхопневмония и септикопиемия, по одному случаю - диффузный гнойный бронхит и обильное желудочное кровотечение, септикопиемия и амилоидоз паренхиматозных органов и т. д.
Ожоговая болезнь, тем более длительная, вызывает патологические изменения в большинстве внутренних органов, поэтому нередко бывает трудно выделить осложнение, которое явилось основной и непосредственной причиной летального исхода. Тем не менее в ряде случаев можно отчетливо определить какую-либо одну причину смерти.
Непосредственными причинами смерти в единственном числе были следующие патологические процессы: сепсис, септикопиемия, бронхопневмония, некроз культи двенадцатиперстной кишки (после резекции желудка по поводу перфорации язвы Курлинга) и перитонит, шок, ушиб головного мозга, посттрансфузионная реакция.
Причины смерти при ожогах расценивали в литературе по-разному. По наблюдениям многих авторов, относительно высокая летальность была в периоде шока. Эта причина является наиболее частой в раннем периоде ожоговой болезни. По данным Н. Д. Казанцевой, проанализировавшей многочисленный клинический материал, в первые 48 часов от ожогов умерли 50 (из 101) детей. На высокую летальность от шока указывают О. И. Васильева (15 из 25 умерших), Н. Р. Блуменау (50%), 3. Е. Горбушина (16 из 21), М.Р. И. Шахшаев (до 80%) и др.
Основной причиной поздней смерти от ожогов С. Д. Терновский считает сепсис и другие инфекционные осложнения, наиболее частыми проявлениями которых, по его мнению, являются пневмонии, гнойные плевриты , отиты , пиемические очаги и др. О преобладании инфекционных осложнений среди причин смерти в позднем периоде ожоговой болезни говорят и другие авторы. На инфекцию - сепсис с сопутствующими осложнениями (пневмония) как на главную причину смерти при ожогах указывают Feller и Hendrix. Sevit причины смерти при ожогах делит на бактериальные и небактериальные, при этом первые он наблюдал в большинстве (64,5%). Автор отмечает прогрессивное повышение распространения инфекционных причин смерти, несмотря на регулярное общее и местное применение антибиотиков. По его данным, смертельный исход чаще вызывался двумя и более причинами. Из бактериальных причин смерти (78 случаев, 64,5%) септицемия отмечена в 45 случаях, бронхопневмония - в 30.
Среди непосредственных причин смерти в наших наблюдениях в большинстве также были инфекционные осложнения, в частности септические, бронхопневмония, плеврит и гнойно-фибринозный перикардит (по одному случаю) и др. В 2 случаях причиной смерти была бронхопневмония с абсцедированием, в одном - с нагноением инфаркта легкого. Очень частыми секционными находками были метастатические гнойные очаги во внутренних органах. В почках (в основном корковое вещество) они обнаружены в 10 случаях, в легких - в 5 и в слизистой оболочке кишечника - в 2 случаях. По одному разу гнойники были найдены в печени, селезенке, под плеврой и даже в стенке мочевого пузыря.
Следует отметить, что даже среди тех детей, которые умирали от тяжелых осложнений ожоговой болезни, зачастую имели место факторы, способствующие летальному исходу. У 28 умерших больных было отмечено выраженное ожоговое истощение, в 2 случаях смертельному исходу способствовала обширная некрэктомия с одновременной аутопластикой. Ни у кого не вызывает сомнений связь исхода ожоговой болезни с предшествовавшими заболеваниями, с общим состоянием пострадавшего. Определенное влияние в этом отношении на смертельный исход у 3 детей оказали обнаруженные на вскрытии и установленные из анамнеза хронические заболевания легких, печени и почек.
Несколько больных (5) доставлены из отдаленных районов страны в явно нетранспортабельном состоянии. Площадь глубокого ожога у них была очень обширной (22, 45, 50, 60 и 70% поверхности тела), а состояние очень тяжелым; в ближайшие часы (до 48 часов) после поступления в клинику они погибли. В других лечебных учреждениях длительность лечения таких больных была от 32 до 57 дней.
Таким образом, как показал анализ данных патологоанатомических исследований умерших больных, прогноз при ожогах зависит от многих факторов, среди которых большое значение имеют общее состояние пострадавшего до травмы, локализация ожога, осложнения, характер лечебных мероприятий и др. Особое влияние по сравнению с указанными факторами на прогноз при ожогах оказывает обширность глубокого повреждения кожных покровов - очевидное первичное звено всех нарушений в организме при ожоговой болезни. На этом фоне инфекционные осложнения проявляют свое неблагоприятное воздействие, становясь непосредственной причиной смерти больного.
8-летний Володя Бубела, получивший ожоги 75 процентов поверхности тела, нуждается в ежедневном переливании крови
На днях мальчика, пострадавшего в результате пожара, перевезли из львовской больницы в Киев. Родные постоянно ищут доноров крови
В тот день, 21 мая, я была дома, - рассказывает 20-летняя тетя мальчика Кристина. - Внезапно прибежала соседка с криком: «Горит крыша вашего сарая». Я выскочила во двор, а мне навстречу - обгоревший племянник. Целыми на нем остались только часть футболки и кусочек трусиков. Сзади одежды не было. Я сразу увидела, что больше всего пострадала правая сторона тела и лица, особенно ушко. Правда, левая ручка тоже была обожженной… Сообразила, что раны нужно обработать пантенолом. Вызвала «скорую». Вова не плакал, не кричал. Он очень хотел пить и спать. Сразу выпил литр воды. Я застелила кресло чистой тканью и посадила Вову. Положить его было страшно - все тело было одной сплошной раной. И просила не засыпать, не закрывать глазки. Врач «скорой» по телефону меня предупредил: «Если заснет, мы его потом не разбудим». Вот я и тормошила Вову вопросами и просьбами.
Приехавшие врачи оказали ребенку первую помощь, ввели обезболивающие препараты. И отвезли во львовскую больницу, где его сразу забрали в операционную. Уже туда примчались мама мальчика и ее второй муж.
Мы так и не знаем, как все случилось, - говорит мама Володи Мария. - Соседка рассказала, что она была на огороде и увидела, как из-под крыши повалил дым. В проеме был Вова. Как он туда забрался - никто не понимает. Ведь лестницы, которую приставляем, чтобы залезть наверх, не было. Мы храним под крышей кукурузу, доски, сено… Все сухое. Горело быстро и сильно. Вову стащил вниз сосед. При этом он сам серьезно обжег руки, грудь, живот.
Соседу тоже вызывали врачей, - добавляет Кристина. - Раны обработали и отпустили домой. Но перевязки ему еще долго придется делать. Если бы не он, даже не знаю, как Вова спустился бы сверху.
Самого мальчика невозможно расспросить о том, что произошло. Чтобы он не чувствовал боли, его ввели в медикаментозный сон - ребенок постоянно находится под действием обезболивающих препаратов.
Конечно, я допускаю, что Вова решил что-то поджечь на крыше, - говорит Мария. - Правда, спички его не интересовали, я никогда не замечала у него тяги к кострам, огню. Но ему могла прийти в голову какая-то идея. Ребенок же…
*«Что произошло в сарае, почему начался пожар - никто не знает», - говорит Мария
Вова серьезно пострадал, - говорит ведущий хирург Киевского городского центра термических травм и пластической хирургии, доцент Национального медицинского университета имени Богомольца, доктор медицинских наук, заслуженный врач Украины Ольга Коваленко. - У него обожжено более 75 процентов поверхности кожи. Неповрежденными остались небольшие участки груди и живота. У меня такое впечатление, что мальчик пытался свернуться клубочком, когда вокруг пылал огонь. Состояние ребенка остается тяжелым. Из-за огромной раневой поверхности страдают все органы и системы, включая дыхательную и сердечную. Поэтому мы не только закрываем ожоговые раны, но и поддерживаем работу всего организма. Ребенок все еще не может самостоятельно дышать. Вове уже сделали четыре операции. Чтобы закрыть самые глубокие раны, использовали свиную кожу. Взяли лоскуты и у мамы. Каждый день переливаем кровь и плазму. Такое комплексное лечение обходится дорого. К сожалению, клиника может обеспечить пациентов не всеми препаратами, поэтому часть расходов ложится на плечи родителей. Сколько мальчик будет находиться в реанимации, сложно сказать. По опыту знаем, что при таких обширных ожогах это занимает не менее трех месяцев…
 *Так выглядит Вова сейчас. Вот уже три недели его состояние остается крайне тяжелым
*Так выглядит Вова сейчас. Вот уже три недели его состояние остается крайне тяжелым
Врачи ожогового центра каждый раз напоминают нашим читателям, что все их пациенты нуждаются в поддержке, в том числе материальной. И просят всех, кто может, приходить сдавать кровь по адресу: Киев, улица Краковская, 13. Перечислить средства для пациентов ожогового центра клинической больницы № 2 можно на счет ГУ ДКСУ в городе Киеве, код банка 820 019, код ЄДПРОУ 25 637 595, расчетный счет 3542 2301 049 859.
Девять лет назад, когда вся страна помогала Насте Овчар, которая получила тяжелые ожоги, спасая из огня свою младшую сестричку, много говорилось о необходимости создания современной ожоговой клиники. К сожалению, все так и осталось на уровне обсуждений. Для лечения обожженных людей по-прежнему не созданы условия, нет современной аппаратуры. Все держится на энтузиазме врачей.
Львовские врачи объяснили свое решение перевезти Вову в Киев: в столице опыта у специалистов больше, - говорит Мария. - Тут мы сразу начали расспрашивать, выживают ли дети с такими ожогами. Нам ответили, что не раз вытаскивали пациентов, обгоревших практически полностью - с ожогами 95 процентов поверхности тела. Но все зависит от возможностей организма ребенка…
В Киеве у этой семьи нет знакомых. Они сняли квартиру неподалеку от больницы, где находится Вова.
К Вове не позволяют заходить, - добавляет мама. - Я вижу сына, когда врачи везут его в операционную. Он весь в бинтах. Кожа на лице потрескавшаяся… Господи, главное, чтобы Вова выжил. Ведь еще дня не было, чтобы врачи сказали: мальчику стало лучше. Говорят одно и то же: состояние вашего ребенка стабильно тяжелое.
Мария очень растеряна и напугана. Без моральной поддержки ей не обойтись. Тем более что ей самой провели уже две операции: взяли с ног кожу для Вовы. Поэтому ее не оставляют муж и сестра. Хотя Кристина обеспокоена не только состоянием племянника. Ее муж сейчас воюет в Донецкой области. Его призвали полтора месяца назад и после подготовки отправили на границу с Россией.
Неизвестно, когда муж вернется, - вздыхает Кристина. - Главное, чтобы не пострадал, не погиб.
P. S. Все, кто готов помочь этой семье, кто может сдать кровь для Вовы, могут связаться с Кристиной по телефону (067) 832−93−26. Номер банковской карточки «Приватбанка» 5168 7423 1166 3508.
Фото из семейного альбома
Читайте нас в Telegram-канале, Facebook и Twitter
fakty.ua
2. Смерть от ожогов. Механизм смерти. Причины смерти. Ожоговая болезнь. Секционная диагностика в зависимости от причины смерти.
Влияние на организм высокой температуры может быть общим и местным, когда возникают ожоги, что в судебно-медицинской практике встречается значительно чаще. Примерно 75% - это ожоги от действия пламени, в 10- 15% от горячей жидкости, реже могут наносить повреждения горячие газы или пар, а также накаленные предметы или вещества при их контактном действии.
Ожоги более 40-50%, а у детей и при значительно меньшей поверхности, не совместимы с жизнью. Для определения площади поражения пользуются правилом «девятки». В соответствии с ним, голова и шея составляют 9%, передняя и задняя поверхности туловища по 18% (две девятки), площадь верхней конечности, бедра, голени со стопой - по 9%. Если же не вся поверхность указанных областей повреждена, то примерный подсчет можно сделать с помощью ладони с раскрытыми пальцами, что составляет 1,1% тела взрослого человека. При описании мелких ожогов их измеряют в обычном порядке с помощью линейки.
Ожоги, выявленные на теле человека или трупе, требуют установления не только площади, но и глубины поражения, которое делится на 4 степени и имеет значение для определения прогноза.
Первая степень характеризуется покраснением и припуханием кожи. На трупе цвет изменяется, становится незаметным, кожа слегка шелушится. Нередко такие ожоги на трупе не устанавливаются.
Вторая степень сопровождается острым воспалением кожи с образованием пузырей, наполненных жидкостью. Пузыри лопаются, оставляя овальные или круглые пятна, напоминающие ссадины. После заживления какие-либо следы обнаружить не удается.
Третья степень поражения приводит к омертвению (некрозу) эпидермиса и самой кожи по ее поверхности (III степень), либо к омертвению всех слоев кожи (111-6 степень). После отторжения тканей в течение 2-3 недель такие ожоги оставляют рубцы.
Четвертая степень характеризуется омертвением всех тканей: кожи, мышц, сухожилий, костей. На поверхности обычно образуется обугливание ткаьей. При заживлении - гнойные раны с дефектами, а на их месте рубцы, стягивающие мягкие ткани и ограничивающие подвижность конечностей, обезображивающие, что требует оперативного вмешательства.
Обнаруженные повреждения заносятся на схемы тела человека, затем заштриховываются условными обозначениями в соответствии со степенью ожога.
Если потерпевший со II-IV степенью ожога не умер сразу, то развивается ожоговая болезнь, нередко осложняемая ожоговым шоком, септикопиемией (заражением и сгущением крови) с интоксикацией всего организма, воспалением легких, гнойными абсцессами и флегмонами, ожоговым, истощением.
Зависимость между площадью ожога и его степенью определяет и причиненный вред здоровью. В частности, к тяжкому вреду здоровью по признаку опасности для жизни относятся термические ожоги III-IV степени с площадью поражения свыше 15%, ожоги III степени - более 20% поверхности тела, ожоги II степени, превышающие 30% поверхности тела.
В ранние сроки смерть при действии высокой температуры наступает от действия ожогового шока. В поздние сроки - от ожоговой болезни, острой почечной недостаточности, острых язв желудочно-кишечного тракта и различных инфекций (пневмонии, септикопиемии и др.). При тяжелых ожогах через значительное время может наступить смертельное истощение организма.
Перед судебно-медицинским экспертом часто ставят вопрос о происхождении, источнике ожогов. Для обваривания характерны образование ожогов в виде потеков от отекания горячей жидкости, а также отсутствие изменений волос на обожженном участке. На одежде соответственно ожогу и вокруг него можно обнаружить остатки или составные части вещества, каким произведено обваривание (молоко, суп и т.д.). При захватывании горячих предметов ожоги локализуются в области кистей рук. При непосредственном контакте с раскаленными предметами нередко на частях тела образуются ожоги, повторяющие форму этих предметов. Труднее отличить ожоги пламенем от повреждения кислотами. Химические ожоги не сопровождаются образованием пузырей, а струпы имеют различную окраску в зависимости от особенностей кислоты. Для установления химического вещества, вызвавшего ожог, необходимо подвергнуть судебно-химическому исследованию пораженные ткани трупа и одежду.
Признаками прижизненного происхождения ожогов являются артериальные тромбы в поврежденных областях, краевое расположение и миграция лейкоцитов. Другой показатель прижизненности ожогов - жировая эмболия сосудов легких, обнаружение части угля в кровеносных сосудах внутренних органов. Показателем прижизненного пребывания в пожаре может быть обнаружение карбоксигемоглобина в крови.
При обгорании трупа происходят испарение влаги, свертывание белка, уплотнение и укорочение мышц, что придает трупу своеобразную «позу боксера». Эта поза посмертного происхождения.
studfiles.net
50 ожога тела прогноз - Медицина с нами

В разделе Болезни, Лекарства на вопрос Термический ожег. Какой процент поражения кожи считается смертельным? Пострадавшему 30 лет. заданный автором Ёехмет лучший ответ это Важен процент ожОга и его степень, состояние организма перед травмой, своевременность и правильность оказания помощи, наличие или отсутствие осложнений. С 50% можно иметь надежду и ждать. Первоисточник хирург
Ответ от Дервиш из Тебриза[гуру]более 75%, 1% примерно с ладонь. Ответ от Евгений Маслов[эксперт]Можно ипри 15% скопытится можно и при 90% выжить, ты-же степень ожога не сказал Ответ от Люблю кошек[гуру]Всё зависит от тяжести состояния, септического осложнения. Особо бывают опасны ожоги дыхательных путей, они чаще всего сопровождаются тяжкими осложнениями, спустя несколько дней Ответ от Арина Куракова[гуру]Шок наступает при ожогах I степени более 30% поверхности тела и при ожоге II-IV степеней - более 10%. Ответ от Igrok[гуру]Естественно,
всё строго индивидуально.. . Когда некто БОМЖ, Керимов, у Нице, любимую даму Кандилаки из машины вытаскивал, то обгорел так, что на 3 трупа хватило бы.. . Ничего, маленькая бесплатненькая клиника там же недалеко в Швейцарии.. . И до сир бегает, как новенький.. . Да, Кандилаки и машину кажется сменил...Ответ от БрЮнетка[гуру]зависит от степени ожога, но ожог любой ожог более 25% тела считают опасным, 50% - 75% от площади тела может быть смертельным.Ответ от ЂПП РМЭ Марий Эл[новичек]мне 36. 2 недели назад выписали из ожоговой. 30% поверхности было поражено, но я через 1,5 месяца начала ходить (ноги были сильно повреждены). все индивидуально. санитарка рассказала что парень при 85 % выжил а еще другой при 62% умерОтвет от 2 ответа[гуру]Привет! Вот еще темы с нужными ответами:
Стержневая мозоль: лечение, прогноз, симптомы, диагностика, причины
Перелом лодыжки со смещением и без: симптомы, лечение, прогнозы
Субарахноидальное кровоизлияние: причины, симптомы, как лечить, прогноз
Перелом 5 плюсневой кости стопы: диагностика, реабилитация, прогнозы
doctor-medic.ru
86. Определение тяжести (и прогноза) ожога по индексу Франка:
При подсчете индекса Франка учитывается:
а)Площадь ожоговой поверхности (Ожог 1, 2 и 3а степени), выраженная в процентах
б) Площадь ожоговой поверхности (Ожог 3б и 4 степени) , выраженная в процентах и умноженная на коэфициент 3
в) Ожог дыхательных путей, составляющий 30% индекса и типа А+Б+В (Например у пострадавшего ожог поверхности 3б степени, составляющий 40%, причем ожог глубокой степени 3б, составляет 12% , также имеется ожог дыхательных путей, значит 30. Индекс Франка = (40 – 15 отнимается глубокий ожог) + (15 * 3) + 30 = 100 единиц.
Прогноз благоприятный, если ИТП меньше 30 единиц
Прогноз относительно блапоприятный, если ИТП = 31- 60 единиц
Прогноз сомнительный, если ИТП 61 – 90 единиц
Прогноз неблагоприятный, если ИТП более 90 единиц
87. Периоды ожоговой болезни. Их характеристика.
Ожоговая болезнь (ОБ) – комплекс симптомов, развивающихся вследствие термического повреждения кожных покровов и подлежащих тканей.
ОБ развивается при поверх.ожогах 2 и 3А степени более 15% тела и глубоких – более 10%
Периоды ОБ:
1 – ожоговый шок (до 72 ч) – плазмопотеря, обезвоживание, сгущение крови. АД в норме, увелич ЧСС, возбуждение НС
2 – острая ожоговая токсемия (до 8 суток) – ЦНС наиболее уязвима – увелич t, недомогание, жажда, нет аппетита
3 – септикотоксиемия (несколько месяцев) – присоединение инфекции
4 – реконвалесценция (несколько лет) – полное закрытие обожженой поверхности, нет эррозии ран
88. Первая помощь при термических ожогах
ПМП: 1, 2 степень: Убрать поражающий фактор, охладить место ожога (10 – 15 минут), чистой сухой стерильной салфеткой, сверху холод (или под холодной проточной водой)
Глубокие ожоги – асептическая сухая повязка, сверху холод, обесболивание, даем обильное питье, желательно щелочной без газа.
Признаки и симптомы:-
1 степень – боль, покраснение
2 степень – появление волдырей
3- рана, лопанье волдырей
4 степень – обугливание и отсутствие чувствительности
Чего НЕ делать – смазывать маслом, кремом, белком, мазями, наносить пену на ТОЛЬКО ЧТО обожженные участки, отрывать прилипшую одежду, прокалывать пузыри и мочиться на ожог
Площадь ожога более 5 ладоней пострадавшего, ожог у ребенка или у пожилого человека, ожог третьей степени, обожжена паховая облать, рот, нос, голова, дыхательные пути, обожжены 2 конечности.
Дополнительно: ладонь пострадавшего = 1% тела
Ожог дыхательных путей принимается за 30% ожога первой степени.
89.Сущность закрытого метода лечения ожогов.
Метод основан на применении повязок с различными лекарственными веществами.
Закрытый метод лечения ожогов более распространен и имеет целый ряд преимуществ. С его помощью можно легко изолировать рану и создать оптимальные условия для ее медикаментозного лечения. К основным недостаткам этого метода относится трудоемкость, большой расход материалов и сильная боль, которую вынуждены испытывать пострадавшие во время перевязок.
При ожогах I степени на повреждённую поверхность накладывают мазевую повязку. Заживление происходит в течение 4-5 дней. Смена повязки показана через 1-2 дня.
При ожогах II степени после первичного туалета ран накладывают мазевую повязку, используя мази на водорастворимой основе, обладающие бактерицидным действием. Повязку меняют через 2-3 дня. Если развивается гнойное воспаление, выполняют дополнительный туалет раны - удаляют пузыри и накладывают влажновысыхающие повязки с растворами антисептиков.
При ожогах IIIа степени осуществляют туалет здоровой кожи вокруг зоны повреждения и накладывают повязку. При лечении таких ожогов необходимо стремиться к сохранению или образованию сухого струпа. Если поражённый участок представлен сухим струпом светлокоричневого цвета, накладывают сухую повязку. Если струп мягкий, бело-серого цвета, используют влажно-высыхающую повязку с антисептиком для подсушивания поверхности ожога. На 2-3-й неделе струп отторгается.
При ожогах IIIб и IV степеней местное лечение направлено на ускорение отторжения некротических тканей. Перевязки меняют через день, что позволяет наблюдать за состоянием ран. В большинстве случаев, учитывая выраженный болевой синдром при снятии повязок и обработке ран, перевязки выполняют под наркозом.
studfiles.net
Термические ожоги классификация | Местное действие высоких температур
На XXVII Всесоюзном съезде хирургов была принята следующая классификация ожогов: I степень - эритема кожи, II - образование пузырей, IIIа - некроз кожи с частичным повреждением росткового слоя, III6 - повреждение всей толщи кожи, IV степень - некроз кожи и подлежащих тканей.
Судебно-медицинскому эксперту нередко приходится решать вопрос об источнике ожогов. Для ожогов, образовавшихся при действии жидкости, характерно образование потеков от горячей жидкости, которая может проникать на участки тела, прикрытые неповрежденными частями одежды или обуви (голенища сапог, носки и др.). Волосы при действии горячих жидкостей не повреждаются, а на обожженных участках тела могут быть обнаружены составные части жидкостей.
При действии пламени на ожоговых поверхностях сохраняются следы копоти, происходит опадение волос. Если при обваривании потеки распространяются вниз, то при ожогах пламенем повреждения распространяются вверх по ходу языков пламени. Локализация ожогов нередко помогает решить вопрос о положении пострадавшего в момент происшествия. Если в период действия пламени пострадавший находился в горизонтальном положении, то полосы ожогов могут иметь поперечное направление. У охваченного пламенем стоящего или идущего человека нередко обнаруживаются продольно восходящие полосы ожогов и копоти.
В оценке тяжести повреждения, помимо глубины ожога, важное значение имеет определение его площади, обычно выражающейся в процентах к общей поверхности тела.
Для определения площади ожоговой поверхности при исследовании трупа наиболее целесообразно пользоваться так называемым правилом девяток. Метод основан на том, что отдельные области тела составляют определенный процент от общей поверхности тела: так, площадь одной верхней конечности - 9%, бедра - 9%, голени со стопой - 9 %, передней поверхности туловища - 18 %, задней - 18 %, шеи - 1 %, промежности - 1 % (рис. 85).
Рис. 85. Определение площади ожогов.
Ожоги, захватывающие 40-50 % поверхности тела, не совместимы с жизнью, хотя описаны единичные случаи выздоровления при ожогах, занимавших до 70-80 % поверхности тела. Если поражено около трети площади тела, состояние пострадавших крайне тяжелое. Нередко, особенно у детей, смертельный исход наступает после ожогов, занимающих сравнительно небольшой участок тела (шея, грудь, лицо, конечность).
Патологические изменения при ожогах не ограничиваются местными поражениями тканей; обширный и глубокий ожог обусловливает разносторонние, длительные и тяжелые функциональные нарушения внутренних органов и систем организма - ожоговую болезнь. Этим названием подчеркивается, что ожог следует рассматривать как болезнь организма в целом, а не только как локальное термическое поражение кожных покровов. В течении ожоговой болезни выделяют следующие периоды: ожоговый шок, токсемия, инфекция, истощение и выздоровление.
Ожоговый шок сопровождается уменьшением объема циркулирующей крови, гемоконцентрацией, олигурией и разрушением форменных элементов крови. Развивающиеся при этом микроциркуляторные нарушения ведут к нарастанию гипоксии ряда органов, в том числе и сердца. Ожог вызывает резкое ухудшение сократительной способности миокарда. Сравнительно редким, но грозным осложнением является инфаркт миокарда. Фактором, предрасполагающим к его развитию, является характерное для ожоговой болезни повышение свертываемости крови со склонностью к тромбообразованию.
Довольно частым осложнением ожоговой болезни являются острые язвы желудочно-кишечного тракта. Наиболее часто они располагаются на слизистой оболочке луковицы двенадцатиперстной кишки, реже - желудка. По своему генезу эти язвы являются пептическими. При тяжелом ожоге всегда развивается острая почечная недостаточность.
Установлено, что тяжесть ожогового шока и последующая аутоинтоксикация определяются не общей площадью поражения, а площадью обожженной поверхности, на которой кожа некротизирована на всю ее толщу. Глубокое поражение кожи является первичным и наиболее важным фактором в патогенезе ожоговой болезни в целом. Именно площадью глубоких ожогов в значительной степени определяется исход поражения. Такие основные симптомы ожогового шока, как сгущение крови, олигурия, поражение печени, могут отсутствовать при поверхностных, хотя и обширных ожогах.
www.medical-enc.ru
"Мне повезло больше, чем Оксане Макар…" | Днепр вечерний
Многодетная мать, получившая 75 % ожогов тела, пошла на поправку
Татьяна Андронова считает, что чудо стало возможным благодаря помощи замечательных людей
Татьяна Андронова, 30-летняя мать шестерых детей из села Евдокиевка Магдалиновского района, получившая 75 процентов ожогов тела, переведена в обычную палату. Специалисты областной больницы имени И.Мечникова, где она находится с декабря прошлого года, считают, что сейчас пациентке уже ничего не угрожает - все обожженные участки тела покрыты кожей, которая, к счастью, прижилась. «Вечерка», постоянно наблюдавшая за состоянием здоровья этой женщины, побывала у нее в палате.
В мире не существует мелочей. Каждый случай, происшедший с нами, будь то болезнь, ДТП или же производственная травма, не просто происшествие, а урок, преподанный жизнью. Я шла к Татьяне с одним-единственным вопросом: чему научила ее эта трагедия, какие уроки она извлекла из случившегося.То, что эта женщина осталась жива, бесспорно, чудо. То, что ей были выделены в достаточном количестве средства на лечение, – чудо вдвойне. То, что попала к специалистам высокого класса, вне всяких сомнений – чудо....В палате рядом с моей героиней вижу Айнур – старшую дочь Татьяны. Зная, что до настоящего времени к ней никого, кроме мужа, мамы и сестры не пускали, удивляюсь.- Мы очень соскучились, - поясняет Татьяна, прижимая к себе дочь. - А не приглашала ее к себе, очень переживала, что испугается моего внешнего вида.Руки Татьяны, лежащие поверх пододеяльника, покрыты ожоговыми шрамами, шея, грудь – тоже. - Вы не смотрите, что я вся в шрамах, - говорит собеседница, - главное, что жива. Я очень хочу жить ради своих детей. Я сделала такую огромную глупость, решив покончить с собой. Хотела расстаться с жизнью и до сих пор понять не могу, ради чего я это сделала. Муж мой не стоит того, чтобы из-за него лишать себя жизни. Я это хорошо осознаю сейчас. А в тот злополучный день плохо соображала, что со мной происходит. Такое впечатление, что это была как будто и не я совсем. Потеряла рассудок. В тот миг, когда облила себя бензином, – никого не видела и не слышала. Если сейчас вернуть то время – никогда бы этого не сделала. По словам Татьяны, она всегда очень боялась боли. Небольшой порез или укол для нее были трагедией, а тут такое сотворила.- Сейчас я очень хорошо понимаю, что на свете нет ничего важнее моих детей, - старается выговориться собеседница. - Их надо поднимать, им надо учиться, они у меня неглупые, очень старательные в учебе.Татьяна полна оптимизма, рассказывает, что совсем скоро ее выпишут и переведут поближе к дому – в Магдалиновскую районную больницу.Она просит через газету поблагодарить всех, кто вернул ее к жизни. Особенно губернатора Александра Вилкула за финансовую помощь. - Без Александра Юрьевича я бы не выкарабкалась с того света, - утверждает женщина. - Сколько буду жить, столько и благодарить заведующего отделением интенсивной терапии гнойно-септического профиля Николая Федоровича Мосенцева. В первые, самые тяжелые дни он ни на шаг не отходил от меня. Был вместо ангела-хранителя. Дай Бог им всем здоровья, долгих лет счастливой жизни. А еще я бы не выжила без золотых рук пластического хирурга, доцента кафедры общей хирургии Бориса Викторовича Гузенко.- Знаете, даже не предполагала, сколько на свете хороших людей, - восхищенно говорит Татьяна.- А я боялась разойтись со своим благоверным, боялась остаться один на один со своими семейными проблемами. Теперь-то точно знаю, что мир не без добрых людей. И я справлюсь.С больничной койки Татьяна не поднимается. Утверждает, что это временное явление. Недавно ей последний раз провели операцию по пересадке кожи (которую постоянно брали с ног), требуется время, чтобы все зажило. - До этого я уже самостоятельно передвигалась и обслуживала себя, - утверждает женщина. - Удивительно, но, оказывается, за каких-то три месяца можно полностью забыть все навыки самообслуживания. - Что помогло тебе вернуться к жизни? - интересуюсь у собеседницы.- Когда пришла в сознание после содеянного, так сильно захотелось жить, - не спеша, как бы размышляя, говорит она. - Я ведь знаю историю Оксаны Макар, у которой обгорело 55 процентов кожи, а она не выжила...Тема нашей беседы плавно переключается на детей. О них мы, женщины, можем говорить сутками. Таня показывает фото всех своих детишек, запечатленных на мобильном телефоне. -У Назара очень хорошая память, - с гордостью сообщает она, показывая вихрастого мальчишку. - Как-то еще до школы он выучил слова Гимна Украины и часто дома пел. А тут 1 сентября на торжественной линейке включают гимн, и мой первоклассник начинает петь, перекрикивая колонки. Все учителя были удивлены таким необычным учеником. Наш маленький Миша очень любит животных. А Айнур, пока меня рядом не было, начала сочинять стихи. Она мне прочитала несколько своих стихотворений по телефону - я плакала. ...Находясь в больнице, я немало размышляла о своей жизни. Господи, я так глупо поступала, терпела унижения, боялась остаться одна. Теперь знаю, что дороже детей нет ничего на свете.Комментарий специалиста:- При поступлении у Татьяны Андроновой наблюдался сложный обширный ожог, практически не совместимый с жизнью, - считает пластический хирург, доцент кафедры общей хирургии Днепропетровской медицинской академии МОЗ Украины Борис Гузенко. - 52 процента тела пациентки имели глубокий ожог, 70 процентов – общий ожог. Она пережила 11 операций по пересадке кожи и множество сложных перевязок. Сложность ее лечения состояла в нехватке донорской кожи. Здоровыми у нее оставались только нижние конечности, оттуда мы и брали кожу для пересадки. За это время случилось несколько эпизодов сепсиса, когда мы могли потерять ее. Но благодаря хорошему материальному обеспечению и уходу Татьяна выжила.Лечение таких пациентов с выпиской из больницы не заканчивается. Татьяне Андроновой предстоит еще длительный курс реабилитации: ей необходимо набрать массу тела, пройти восстановительный курс прежде всего внутренних органов и кожи в специальном санатории.Анна ДОЛГАЕВА
dv-gazeta.info
Травмы с особенностями - ВСП.RU
Говорят, что всё познаётся в сравнении и на контрастах. Особенно рельефно эта истина проявляет себя в самых сложных и трудных отделениях медучреждений, например в ожоговом отделении Иркутской городской клинической больницы № 3. Кожа – самый крупный по площади орган человеческого тела, и её травмы (ожоги, отморожения, поражения электрическим током) лечатся и длительно, и многоступенчато, и непросто. Человек может жить без одной почки, без части печени, без желудка, без селезёнки. Без кожи жить человек не может! В развитых странах ожоговых отделений практически нет – высокий уровень жизни не приводит к таким травмам, там практически не фиксируются ожоги у детей. У нас же ожоговое отделение по-прежнему остаётся очень востребованным – в связи с социальной спецификой данного вида травмы. И некоторые люди попадают сюда по несколько раз в своей жизни.
Работают самые стойкие
Боль – это то, чего боятся практически все люди. Боль при ожогах тела изматывает как никакая другая (разве что онкологическая превосходит её) – неутихающая, монотонная, но монотонность эта имеет такую силу и накал, что просто сводит с ума. Движения доставляют боль, и даже лежачее положение не всегда приносит долгожданное облегчение. Поэтому в ожоговом отделении большое значение имеет не только профессиональное мастерство врачей, но и их личные качества – способность сострадать, умение сосредоточиться, работать, несмотря на шокирующие картины. Ведь когда привозят больного с 80 процентами ожогов тела, не до сантиментов. Эмоциональная выносливость и стойкость при чётком понимании человечной миссии врача – это сочетание очень важно.
По науке, врачи, работающие в ожоговой медицине, именуются «комбустиологи». Эта отрасль медицины изучает тяжёлые ожоговые поражения и связанные с ними патологические состояния, в частности, ожоговый шок. В науку включены и методы лечения этих состояний. Правда, в России сегодня данной специализации в реестре медицинских специальностей как таковой нет. Именно поэтому ожогами занимаются травматологи или хирурги.
Андрей Щедреев возглавляет ожоговое отделение с 1991 года. Во время отпуска его заменяет Елена Долбилкина. Она говорит, что в отделении нет случайных людей: кто-то увольняется после первого рабочего дня, кто-то выдерживает месяц-другой и тоже уходит, действует принцип естественного отбора, остаются лишь те, кто может оказывать такую помощь. Сегодня костяк отделения составляют пятеро врачей-травматологов и врач-анестезиолог. Обезболивание крайне важно в этом отделении, тем более что операции проводятся практически каждый день, по 11-12 в сутки. В 2008-2009 произошло полное переоборудование отделения в соответствии с современными нормами, выполнен капитальный ремонт. И сегодня в иркутском ожоговом есть всё необходимое.
Отделение рассчитано на 45 коек, есть ещё 10 коек дневного пребывания. Такой принцип очень удобен, это сделано для того, чтобы все нуждающиеся могли получить помощь – не хватает хирургов на местах, в поликлиниках. Есть особенности термической травмы, особенно у детей, при которых не все врачи-хирурги могут скорректировать лечение, необходим именно врач, специализирующийся на ожогах. При амбулаторной форме пациенты приходят на осмотр, перевязку и затем отправляются домой. Это удобно и пациентам, и врачам – разгружается отделение, бывают ситуации, при которых невозможно полный объём нуждающихся положить в больницу. Точно также не все нуждаются в операции. Палата реанимации – на 4 койки. Сюда попадают самые тяжёлые пациенты, те, что поступают в острые моменты первых часов травмы, пациенты с большими площадями ожогов, все, кому необходима реанимационная помощь до стабилизации состояния.
Если рубцы мешают двигаться и жить

Операции проводятся практически каждый день, по 11-12 в сутки
Особенность ожогового в том, что это не только сложное отделение, социальное, оно единственное в области смешанное. Здесь лежат и взрослые, и дети. С чем это связано? С суровой российской действительностью. Конечно, хотелось бы иметь отдельный детский блок или хотя бы этаж, но пока такой возможности нет. И на сегодня это единственное в области отделение с функциями областного ожогового центра. Многих пациентов сюда привозят санавиацией из районов Иркутской области.
– К нам поступает вся ожоговая травма, отморожения, электротравмы, люди с ранами от укусов собак, с пролежнями, словом, все ситуации, которые требуют замещения и восстановления кожного покрова, операций по пересадке кожи, – рассказывает Елена Долбилкина. – И мы выполняем все виды операций – от момента острой травмы до работы с её последствиями, реабилитации.
Особенность ожогов в том, что это травма с последствиями как для внешнего вида, так и для сохранения функций конечностей. Операции по устранению таких последствий входят в перечень выполняемых в ожоговом отделении.
– Есть операции при острой травме и реконструктивно-восстановительные. Есть ежедневный консультативный приём, к нам может обратиться любой человек с последствиями ожогов. Если ему необходимо оперативное вмешательство и есть возможность его провести, мы назначаем время. Если мы не можем выполнить необходимую операцию, значит, просто консультируем и направляем в другие лечебные учреждения, где ему может быть оказан такой вид операций.
– Эти операции можно назвать косметическими?
– Дело не столько в косметике, сколько в устранении функциональных недостатков. После тяжёлых ожогов всегда образуются рубцы. Самые тяжёлые случаи для людей – когда рубцы образуются в области суставов, они страшно мешают жить. Люди с подобными рубцами без оперативного лечения становятся глубокими инвалидами, неспособными обслужить себя. Поэтому для нас самая главная цель – восстановить движение. Особенное значение такие операции приобретают у людей молодого возраста, когда человек вполне трудоспособен. Оттого наши задачи не косметические. Наша реабилитационная терапия направлена в первую очередь на восстановление функций после ожогов, ведь это самые серьёзные последствия. Человек с некрасивой кожей может жить, а с рубцами, которые препятствуют движению суставов – нет, они ежесекундно доставляют физический дискомфорт и не дают человеку того качества жизни, в котором он может существовать и работать. Есть ещё проблема детских рубцов. Так устроено природой, что ребёночек растёт, а рубцы – нет, они не поспевают за развитием малыша. Если ожог получен в маленьком возрасте, то со временем рубец, полноценно закрывавший площади и дававший движения суставам, у выросшего ребёнка не обеспечит эту функцию, он будет мешать. И чем больше времени пройдёт, тем выше риск деформации конечности, возможны искривления пальцев, дефекты походки. Это непосредственная наша задача; устранять рубцы, которые являются только косметическим дефектом, – уже не наша функция.
И при 80% ожогов тела можно выжить

«Это не героизм,а просто работа», – говоритЕлена Долбилкинао труде своих коллег
Врачи утверждают, что хирургия в последнее время стремительно развивается. И необходимо отметить, что всё, используемое в мире для лечения ожогов, в той или иной степени применяется в Иркутске. «Есть и знания, и навыки, и материалы. Но есть и некие юридические моменты, например, во всём мире развивается клеточная терапия (использование всевозможных новых клеточных материалов и биологических раневых покрытий, созданных таким образом), а в России она пока ограничена», – говорит наша собеседница.
– Общемировая тенденция – сокращение числа ожоговых отделений, – подчеркнула Долбилкина. – Прежде всего потому, что в высокоразвитых странах ожогов очень мало, это связано с высоким уровнем жизни, особенностями охраны труда (редко случаются производственные травмы), привычкой людей пользоваться качественными бытовыми приборами и в соответствии с инструкциями к этим приборам. И уж тем более не сделанными кустарными способами, в собственных гаражах из подручных средств или «усовершенствованными» из уже имеющихся. На ожоговой травме словно клеймо стоит – это социальная травма.
Ещё один показатель не в пользу России – в развитых странах практически нет детской ожоговой травмы. Это напрямую связано с особенностями законодательства, которое предусматривает очень серьёзные наказания для родителей вплоть до изъятия детей, лишения родительских прав пожизненно. В таких странах считается, что если ожог получил ребёнок до трёх лет – это стопроцентная вина родителей. Российское же законодательство очень слабое, капитальных наказаний для легкомысленных матерей нет. Конечно, бывают драматические случайности – добрался ребёнок до чайника или кнопочку на пароварке нажал, а оттуда – горячий пар. Врачи констатируют: самые частые ожоги у детей – это ожоги кипятком. Бывают и трагические закономерности – мама обожгла одного ребёнка и через несколько лет поступила в ожоговое уже со вторым. И за первого толком не была наказана, хотя такие случаи всегда передаются в инспекцию по делам несовершеннолетних. И детишек в последние годы стало больше – если раньше детских палат было одна-две, то сейчас порой не хватает и трёх.
Несмотря на то что у термической травмы есть определённый момент случайности, специалисты с уверенностью говорят, что основной провоцирующей причиной получения ожогов и отморожений в нашей стране было и есть пьянство. В любое время года. Особое социальное значение ожоговое отделение приобретает в зимний период. Сибирь – это суровые зимы, длительный отопительный период, большое количество ветхого жилья, использование в качестве обогрева различных печей, кустарных обогревателей. Длительные праздники – это и длительные алкогольные застолья. Отдельная проблема отделения – люди без определённого места жительства, получающие тяжёлые отморожения зимой. После того как их пролечили и если они могут ходить, такие пациенты снова возвращаются на улицу и часто получают повторное отморожение. Некоторые из них поступают в отделение каждую зиму. Если отморожение у таких пациентов привело к утрате конечностей и они не могут уйти, после выписки им дают место в Иркутском хосписе, где за ними ухаживают, восстанавливают документы. Всё лечение лиц без определённого места жительства оплачивает город.
Конечно, поступают и больные после пожаров, чаще всего из районов. Лечение такой травмы связано с большими материальными затратами (впрочем, отделение сегодня на 100 процентов обеспечено лекарствами и материалами), больные нуждаются в постоянном уходе, а на персонал ложится тяжёлая моральная нагрузка. А как иначе, если в отделении лежат сразу несколько человек с ожогами тела в 50–60–80 процентов? При этом врачи говорят, что не всегда выживаемость связана с площадью ожогов. Бывает и гибель пациентов с небольшим процентом ожогов, но с большой глубиной.
– Выздоровление, выживаемость связаны с многим факторами – в каком возрасте был получен ожог, от пламени или кипятка? – отмечает Елена Долбилкина. – В каком состоянии человек? Есть ли у него хронические заболевания? Насколько глубоко поражены слои кожи или остались какие-то участки, которые могут зажить самостоятельно? В последние годы в нашем отделении смертность на уровне общероссийской, иногда даже ниже. И ещё в последние три года у нас не умер ни один ребёнок. Мы этим гордимся, это тот факт, что даёт на силы работать дальше.
– При пересадках используется только кожа больного?
– Да, приживается либо собственная кожа, либо от идентичного близнеца (брата или сестры), этот метод называется аутопластика. Есть другая методика – аллопластика, пересадка кожи от человека к человеку. К сожалению, чужая кожа может продержаться на ожоговой поверхности лишь 15–17 дней, это период первичного приживления, затем она отторгается. Раньше этот метод широко применялся в мире, хотя бы для того, чтобы выиграть время, если, к примеру, у человека не было своих донорских ресурсов. Сейчас с этим сложнее – выросла проблема СПИДа, мы не можем гарантировать, что донор кожи не инфицирован, так как инкубационный период у болезни длительный. Есть проблема и гепатитов С. Поэтому проще и надёжнее использовать специально разработанные и современные раневые покрытия, которые временно выполняют функцию кожи. Они, конечно, не приживаются, но дают оптимальную среду – глубокая рана, которая не может зажить самостоятельно, быстро очищается и готовится к операции. А если ожог поверхностный – рана просто заживает под такими раневыми покрытиями. И есть ещё одна очень важная конструктивная особенность современных покрытий – это их атравматичность, они не прилипают к ране, такие повязки хорошо фиксируются, отлично впитывают отделяемое из ран и легко удаляются при перевязке, не причиняя болезненных ощущений пациентам.
Из Египта в больницу
Сейчас, когда пригрело солнце, пришла пора солнечных ожогов. После долгой зимы люди вырываются загорать, как в последний раз в жизни, и порой получают тяжёлые солнечные ожоги. И это тоже пациенты ожогового отделения. Случаются солнечные ожоги и до 90% поверхности тела. Из Египта, Турции некоторые туристы приезжают в ожоговом шоке и с тяжёлыми последствиями. Отпуск с «обугливанием» под солнцем доведёт не до шоколадного загара, а до боли, волдырей, а иногда и инфицирования с последующей пересадкой кожи. Не рассчитал жар египетского солнца иркутянин Алексей М. Сразу по приезде он был госпитализирован в ожоговое отделение:
– На майские праздники я на 5 дней летал в Египет, надо было себя как-то порадовать. Вообще-то я путешественник со стажем. Но погода была пасмурная, дул ветер, я не думал, что можно так загореть. За эти 5 дней хотелось всё сразу успеть. Не рассчитали время, загорали и после полудня (самое агрессивное солнце), и даже когда кожа начала сгорать, я купался, не сидел в номере. Сюда приехал и обратился врачам за консультацией. А меня сразу положили. Во всём нужно знать меру, теперь я это точно знаю.
Когда Алексей будет выписан, врачи ему скажут не «До свидания», а «Прощай», такова традиция. Сами пациенты выходят и стремятся поскорее забыть все подробности, все муки и всю пережитую боль. Хотя забыть такое трудно. Поэтому будьте аккуратны с огнём, с солнцем, следите за детьми. Ожоговое – это отделение, куда лучше не попадать.
www.vsp.ru
Летальность пострадавших от ожога широко варьируется в зависимости от глубины и размера ожога, состояния здоровья больного, его возраста и наличия сопутствующего поражения органов дыхания. Причина большинства смертельных исходов от ожогов - ингаляция дыма, которая обычно оказывается фатальной, прежде чем пострадавших доставляют в больницу.
Среди ранних осложнений после поступления в стационар преобладают гиповолемический шок и вызванная дымом обструкция дыхательных путей, а наиболее частым и смертельным поздним осложнением является сепсис. Респираторное повреждение оказывает основное влияние на прогноз и может вдвое увеличить вероятность смерти от любого ожога. Возраст - также важный фактор, определяющий летальность. Например, у 20-летнего пациента, перенесшего 50 % ожог всех слоев кожи, вероятность выживания составляет почти 75 %, в то время как тот же самый ожог почти всегда фатален для 70-летнего пострадавшего. После того как проходимость дыхательных путей восстановлена и гемодинамика стабилизирована, пациент должен быть тщательно обследован с целью определить глубину и протяженность термического поражения, а ожоги должны быть осторожно промыты и перевязаны.
ТЯЖЕСТЬ ОЖОГА
Ожоги классифицируются по глубине поражения (частичная или полная) или по тяжести повреждения (от I до III степени) (табл. 40.1).
ОПРЕДЕЛЕНИЕ ПЛОЩАДИ ОЖОГА
У взрослых процент поверхности тела, на которую воздействует ожоговое повреждение, можно оценить по "правилу девяток". Это правило устанавливает процент передних и задних поверхностей головы, конечностей и туловища от площади полной поверхности тела (ППТ) (рис.
40.1).
*Частичная толщина кожи.
** Вся толщина кожи.
ТАБЛИЦА 40.2
КРИТЕРИИ ГОСПИТАЛИЗАЦИИ ДЛЯ ВЗРОСЛЫХ ПОСТРАДАВШИХ
Ожог II степени, охватывающий свыше 20 % ППТ
Ожог III степени, охватывающий свыше 5 % ППТ
Любой ожог II или III степени у больных старше 60 лет
Ингаляционные поражения
Ожоги по окружности туловища или конечностей
Ожоги руки, лица, ног или промежности
В качестве другой меры можно принять, что площадь ладони пациента составляет приблизительно 1 % от полной ППТ. Оценка всей пораженной поверхности ожогом II или III степени помогает определить объем инфузий жидкости и ожидаемую летальность. Взрослым с обширными или тяжелыми ожогами и большинству обожженных детей требуется лечение в ОИТ. Критерии госпитализации приведены в табл. 40.2.
Еще по теме Оценка ожога:
- Экспертные оценки как один из перспективных методов оценки качества медицинской помощи
- ЭКСПРЕССМЕТОДИКА ОЦЕНКИ ЛИЧНОСТИ ПО ЕЕ БИОГРАФИЧЕСКИМ ДАННЫМ НА ОСНОВЕ КОЛИЧЕСТВЕННОЙ ОЦЕНКИ ДОСТИЖЕНИЙ, АКТИВНОСТИ КОНКРЕТНОЙ ЛИЧНОСТИ И ЕЕ РЕФЕРЕНТНЫХ РЕАЛЬНЫХ И УСЛОВНЫХ ГРУППАХ
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Термический ожог 50-59% поверхности тела (T31.5), Термический ожог 60-69% поверхности тела (T31.6), Термический ожог 70-79% поверхности тела (T31.7), Термический ожог 80-89% поверхности тела (T31.8), Термический ожог 90% поверхности тела или более (T31.9)
Комбустиология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «28» июня 2016 года Протокол № 6
Ожоги
-
повреждение тканей организма, возникающее в результате воздействия высокой температуры, различных химических веществ, электрического тока и ионизирующего излучения.
Поверхностные и пограничные ожоги (II - IIIA ст.) - повреждение, с сохранением дермального или сосочкового слоя, с возможностью самостоятельного восстановления кожных покровов.
Глубокие ожоги - поражение кожи на всю толщу. Самостоятельное заживление не возможно. Для восстановления кожи необходимо хирургическое вмешательство - пересадка кожи, некрэктомия.
Ожоговая болезнь - это патологическое состояние, развивающееся как следствие обширных и глубоких ожогов, сопровождающееся своеобразными нарушениями функций центральной нервной системы, обменных процессов, деятельности сердечно-сосудистой, дыхательной, мочеполовой, кроветворных систем, поражением ЖКТ, печени, развитием ДВС-синдрома, эндокринными расстройствами и т. д.
Дата разработки протокола: 2016 год.
Пользователи протокола : комбустиологи, травматологи, хирурги, анестезиологи-реаниматологи, врачи общей практики, врачи скорой и неотложной помощи.
Шкала уровня доказательности
:
Таблица 1
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация ожогов по 4 степеням
(принята на ХХХVII Всесоюзном съезде хирургов в 1960 году) :
· I степень- покраснение кожи с четкими контурами, иногда на отёчной основе, эпидермис не поражён. Исчезает через несколько часов или 1-2 суток.
· II степень- наличие тонкостенных пузырей с прозрачным жидким содержимым. Обильная экссудация сохраняется 2 - 4 суток. Самостоятельная эпителизация возникает через 7-14 дней.
· III-А степень- наличие толстостенных пузырей с желеобразным плазматическим содержимым, частично вскрывшихся. Обнаженное дно раны влажное, розовое, с участками белого и красного цвета - сосочковый слой собственно кожи, часто покрытый тонким, белесовато-серым, мягким струпом, петехиальными кровоизлияниями, болевая чувствительность сохранена, сосудистая реакция чаще отсутствует. Самостоятельная эпителизация происходит через 3-5 недель.
· III-Б степень - поражение всей толщи кожи с образованием коагуляционного (сухого) или колликвационного (влажного) некроза. При сухом некрозе струп плотный, сухой, темно-красный или буро-жёлтый, с узкой зоной гиперемии, небольшим перифокальным отеком. При влажном некрозе погибшая кожа отёчна, тестоватой консистенции, сохранившиеся толстостенные пузыри могут содержать геморрагический экссудат, дно раны - пёстрое, от белого до тёмно-красного, пепельного или желтоватого, имеется распространённый перифокальный отёк. Сосудистая и болевая реакция отсутствуют.
· IV степень - сопровождается омертвением не только кожи, но и образований, расположенных ниже подкожной клетчатки - мышц, сухожилий, костей. Характерно образование толстого, сухого или влажного, белесого, желтовато-коричневого или черного струпа тестоватой консистенции. Под ним и в окружности резко выражен отёк тканей, мышцы имеют вид «варёного мяса».
Классификация степени (глубины) ожога по МКБ-10
Соотношение классификации степеней ожога по МКБ-10 с классификацией XXVII съезда хирургов СССР 1960 г.
Таблица 2
| Характеристика | Классификация XXVII съезда хирургов СССР | Классификация по МКБ-10 | Глубина ожога |
| Гиперемия кожи | І степень | І степень | Поверхностный ожог |
| Образование пузырей | ІІ степень | ||
| некроз кожи | ІІІ-А степень | ІІ степень | |
| Полный некроз кожи | ІІІ-Б степень | ІІІ степень | Глубокий ожог |
| Некроз кожи и подлежащих тканей | IV степень |
Классификация ожоговой болезни (ОБ)
· Ожоговый шок (ОШ) - длится до 12-72 часов в зависимости от тяжести травмы, преморбидного фона, продолжительности догоспитального этапа, проводимой терапии.
· Острая ожоговая токсемия (ООТ) - протекает со 2-3-х до 7-14 суток с момента травмы.
· Септикотоксемия - длится с момента нагноения струпа до полного восстановления кожного покрова.
· Реконвалесценция - начинается после полного восстановления кожного покрова и продолжается в течение нескольких лет.
Течение ОБ.
· Выделяют три степени течения периода ОБ лёгкую, тяжёлую и крайне тяжёлую (как при ожоговом шоке). Соответственно ООТ и септикотоксемии в зависимости от площади ожога делятся на -лёгкую, тяжёлую и крайне тяжёлую.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· На жгучие боли в области воздействия термического агента, химических веществ.
Анамнез:
· Воздействия высоких температур, кислоты, щёлочи.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка свободы дыхания, проходимости дыхательных путей); определяется частота пульса, измеряется артериальное давление.
Локальный статус:
· Оценивается внешний вид ран, наличие отслоения эпидермиса, участков деэпителизации, струпа (описывается характер струпа - влажный, сухой), давность происхождения раны, локализация, площадь.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм:
· Анамнез - обстоятельства и место получения ожогов.
· Внешний осмотр.
· Определение частоты дыхания, частоты сердечных сокращений (ЧСС), артериального давления (АД).
· Определение затруднения дыхания или осиплости голоса
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· Сбор жалоб и анамнеза;
· физикальное обследование (измерение АД, температуры, подсчет пульса, подсчет ЧДД) с оценкой общего соматического статуса;
· осмотр места поражения с оценкой площади и глубины ожога;
· наличие или отсутствие признаков термоингаляционной травмы: Осиплость голоса, гиперимия слизистых облочек рото-глотки, закопчение слизистых оболочек носовых ходов, ротовой полости, дыхательная надостаточность.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне
Жалобы:
· на жжение и боли в области ожоговых ран, озноб, повышение температуры;
Анамнез:
· Наличие в анамнезе воздействия высоких температур, кислоты, щёлочи. Необходимо выяснить вид и продолжительность действия повреждающего агента, время и обстоятельства получения травмы, сопутствующие заболевания, аллергический анамнез.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка повреждений и свободы дыхания, проходимости дыхательных путей), аускультация лёгких; определяется частота пульса, аускультация, измеряется артериальное давление. Осматривается ротовая полость. Описывается вид слизистой оболочки, наличие копоти в дыхательных путях, полости рта, наличие ожога слизистой.
Лабораторные исследования
Взятие крови на лабораторные исследования проводятся в отделение реанимации или в палате интенсивной терапии приёмного отделения.
Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, остаточного азота, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, фибринолитическая активность плазмы, АЧТВ, МНО), КЩС, гематокрит, микрореакция, общий анализ мочи, кал на яйца глист.
Инструментальные исследования
(УД А):
· ЭКГ- для оценки состояния сердечно-сосудистой системы и обследование перед оперативным вмешательством (УД А);
· рентгенография грудной клетки - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· Бронхоскопия- при термоингаляционных поражениях (УД А);
· УЗИ брюшной полости и почек, плевральной полости- для оценки токсического поражения внутренних органов и выявления фоновых заболеваний (УД А);
· ФГДС- для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А);
Другие методы исследования
· По показаниям при наличие сопутствующих заболеваний и повреждений. Кровь на ВИЧ, гепатиты В, С (для реципиентов препаратов и компонентов крови). Бакпосев из раны на микрофлору и чувствительность к антибиотикам, бактериальный посев крови на стерильность.
Диагностический алгоритм: , УД А (схема)







· Анамнез - обстоятельства и место получения ожогов - оказанная первая помощь, наличие прививок от столбняка.
· Анамнез жизни и наличие соматических заболеваний.
· Внешний осмотр.
· Определение затруднения дыхания или осиплости голоса, частоты дыхания, аускультация лёгких.
· Определение пульса, АД, ЧСС, аускультация.
· Осмотр полости рта, языка, оценка состояния слизистоф оболочки, пальпация живота.
· Определение глубины и площади ожогов.
· Интерпретация лабораторных анализов
· Интерпретация результатов инструментальных обследований
Перечень основных диагностических мероприятий:
1. Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, МНО), КЩС, гематокрит, общий анализ мочи, кал на яйца глист, ЭКГ
2. Определение глубины и площади ожога.
3. Диагностика поражения дыхательных путей
4. Диагностика ожогового шока
Перечень дополнительных диагностических мероприятий
, (УД А):
· Бактериальный посев из ран - по показаниям или при смене антибактериальной терапии (УД А);
· Рентген грудной клетки по показаниям - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· ФБС -при термоингаляционных поражениях (УД А);
· ФГДС - для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А).
Определение площади ожога
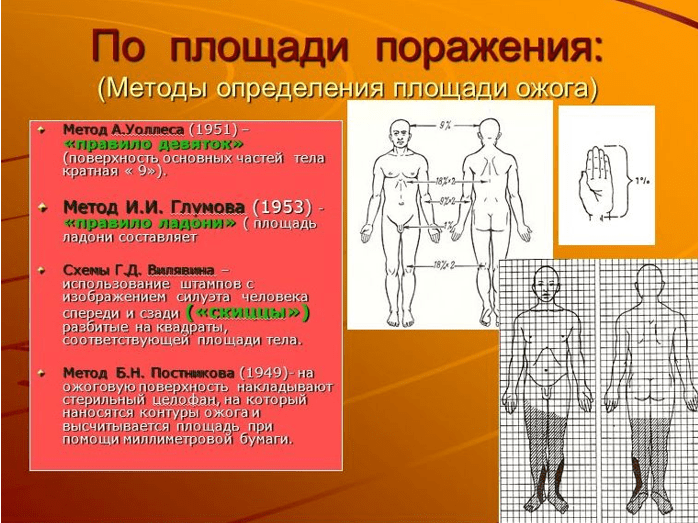
Наиболее приемлемы и достаточно точны простые способы определения величины обожженной поверхности методом, предложенной А.Wallace (1951), - так называемое правило девяток, а также правило ладони, площадь которой равна 1-1,1% поверхности тела.
«Правило девяток» (метод предложен А.
Wallace
, 1951 г.)
Основано на том, что площадь каждой анатомической области в процентах составляет число, кратное 9:
- голова и шея - 9%
- передняя и задняя поверхности туловища - по 18%
- каждая верхняя конечность - по 9%
- каждая нижняя конечность - по 18%
- промежность и половые органы - 1%.
«Правило ладони» (J
.
Yrazer
, 1997 г.)
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела.
Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.

Для измерения площади ожогов у детей предложена специальная таблица, в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 4).
Площадь в процентах от общей площади поверхности тела поверхности анатомических областей в зависимости от возраста
Таблица 4
| Анатомическая область | Новорождённые | 1 год | 5 лет | 10 лет | 15 лет | Взрослые пациенты |
| Голова | 19 | 17 | 13 | 11 | 9 | 7 |
| Шея | 2 | 2 | 2 | 2 | 2 | 2 |
| Передняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Задняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Ягодица | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Промежность | 1 | 1 | 1 | 1 | 1 | 1 |
| Бедро | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Голень | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Стопа | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Плечо | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Предплечье | 3 | 3 | 3 | 3 | 3 | 3 |
| Кисть | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Диагностика ОШ
Все пациенты с общей площадью ожогов более 50%, глубокими ожогами более 20% поступают с клиникой тяжёлого или крайне тяжёлого ОШ (таблица 5)
Степени тяжести ожогового шока у взрослых
Таблица 5
ОШ относится к гиповолемическому типу гемодинамических нарушений. Для ожогового шока характерны:
1. Стойкая гемоконцентрация, обусловленная потерей жидкой части объёма циркулирующей крови («белое кровотечение»).
2. Плазмопотеря происходит постоянно на протяжении всего периода ожогового шока (от 12 до 72 часов).
3. Выраженная ноцицептивная импульсация.
4. В большинстве случаев проявляется гипердинамический тип гемодинамики.
5. В первые 24 часа значительно возрастает проницаемость сосудистой стенки, сквозь которую способны проходить крупные молекулы (альбумин), что приводит к интерстициальному отёку зоны паранекроза, «здоровых» тканей и усугубляет гиповолемию.
6. Деструкция клеток (в том числе до 50% всех эритроцитов) сопровождается гиперкалиемией.
При легкой степени ОШ (площадь ожога менее 20%) больные испытывают сильную боль и жжение в местах ожогов. В первые минуты и часы может быть возбуждение. Тахикардия до 90. АД нормальное или незначительно повышено. Одышки нет. Диурез не снижен. Ели лечение запаздывает на 6-8 ч или не проводится, могут наблюдаться олигурия и умеренная гемоконцентрация.
При тяжелом ОШ (20-50% п. т.) быстро нарастают заторможенность, адинамия при сохраненном сознании. Тахикардия более выражена (до 110), АД стабильно только при инфузионной терапии и введении кардиотоников. Больные испытывают жажду, отмечаются диспептические явления (тошнота, рвота, икота, вздутие живота). Часто наблюдается парез ЖКТ, острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация - гематокрит достигает 65. С первых часов после травмы определяется умеренный метаболический ацидоз с респираторной компенсацией. Больные мерзнут, температура тела ниже нормы. Шок может продолжаться 36-48 ч и более.
При 3-й (крайне тяжелой) степени ОШ (ожоге более 50% п. т.) состояние крайне тяжелое. Через 1-3 ч после травмы сознание становится спутанным, наступают заторможенность и сопор. Пульс нитевидный, АД снижается до 80 мм рт. ст. и ниже (на фоне инфузионной терапии, введения кардиотонических, гормональных и других средств). Одышка, дыхание поверхностное. Часто наблюдается рвота, которая может быть многократной, цвета "кофейной гущи". Выраженный парез ЖКТ. Моча в первых порциях с признаками микро- и макрагематурии, затем темно-коричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2-3 ч, гематокрит повышается до 70 и более. Нарастает гиперкалиемия и декомпенсированный смешанный ацидоз. Температура тела падает ниже 36°. Шок может продолжаться до 3 сут. и более, особенно при ожоге дыхательных путей (ОД).
Диагностика термоингаляционной травмы (ТИТ).
Диагностические критерии ТИТ по частоте встречаемости:
· Данные фибробронхоскопии (ФБС) - в 100% случаев;
· Анамнез (замкнутое помещение, сгоревшая одежда, утрата сознания во время пожара) - в 95% случаев;
· Ожоги лица, шеи, полости рта - в 97%;
· Опаление волос носовых ходов - в 73,3%;
· Кашель с копотью в мокроте - в 22,6%;
· Дисфония (осиплость голоса) - в 16,8%;
· Стридор (шумное дыхание), бронхоспазм, тахипное - в 6,9% случаев.
Обеспечение и показания к диагностической ФБС при поступлении в стационар
(категория доказательности А) , УД А
Таблица 6
| Показания | Обеспечение |
| Анамнестические данные ТИТ |
Под местной анестезией, кроме случаев непереносимости местных анестетиков, выраженных алкогольного опьянения, психомоторного возбуждения, астматического статуса и аспирационного синдрома |
| Дисфония | |
| Копоть в ротоглотке или мокроте | |
| Сознание < 9 баллов по шкале Глазго | С интубацией трахеи |
| Стридор, одышка | |
| Глубокие ожоги на лице и шее | |
| РaО2/FiО2< 250 |
Степени тяжести ТИТ по данным ФБС
(Институт хирургии им. А.В. Вишневского, 2010 г.):
1. Гиперемия и незначительный отёк слизистой, подчёркнутость или «смазанность» сосудистого рисунка, выраженность колец трахеи, слизистый секрет (в незначительном количестве).
2. Выраженная гиперемия и отёк слизистой, эрозии, единичные язвы, налёт фибрина, копоти, слизистый, слизисто-гнойный или гнойный секрет (кольца трахеи и главные бронхи не прослеживаются из-за отёка слизистой).
3. Выраженная гиперемия и отёк слизистой, рыхлость и кровоточивость, множественные эрозии и язвы со значительным количеством фибрина, сажа, слизистый, слизисто-гнойный или гнойный секрет, участки бледности и желтушности слизистой.
4. Тотальное поражение трахеобронхиального дерева, бледно-жёлтая слизистая, отсутствие сосудистого рисунка, плотный, спаянный с подлежащими тканями налёт сажи, возможна ранняя (1-2 суток) десквамация.
Диагностические мероприятия в ОРИТ (ПРИТ)
, (УД А)
Таблица 7
| Мероприятие | Категория пациентов | |||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | |
| Сбор жалоб | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Сбор анамнеза | Все пациенты | - | - | - |
| Оценка площади и степени ожога | Все пациенты | Все пациенты | - | - |
| Оценка сознания по шкале Глазго | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Оценка влажности и тургора кожных покровов | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Термометрия тела | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЧД, ЧСС, АД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЦВД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| SpO2 | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Диурез | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
|
ЭКГ |
Все пациенты | По показаниям | По показаниям | По показаниям |
|
Рентгено- графия ОГК |
Все пациенты | Пациенты сТИТ, СОПЛ | Пациенты с ТИТ, ОРДС | Пациенты с ОРДС |
| Диагности-ческая ФБС | По табл. 3 | - | - | - |
| Диагности-ческая ФГДС | - | - | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ крови | Все пациенты | - | Все пациенты | Все пациенты |
| Hb, Ht крови каждые 8 часов | Все пациенты | Все пациенты | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ мочи | Все пациенты | - | Все пациенты | Все пациенты |
| Удельный вес мочи каждые 8 часов | Все пациенты | Все пациенты | - | - |
| АЛТ, АСТ крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Общий билирубин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Альбумин крови | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Глюкоза крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Мочевина крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Креатинин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Электролиты крови | - | - | Пациенты с сепсисом | Пациенты с сепсисом |
| АЧТВ, МНО, фибриноген крови | - | Все пациенты | Пациенты с сепсисом | Пациенты с сепсисом |
| Газовый состав крови | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| Миоглобин мочи | При поражении мышечной ткани | - | - | |
| Карбокси-гемоглобин крови | Пациенты с пожара при утрате сознания ≤ 13 баллов по шкале Глазго | - | - | - |
| Алкоголь крови и мочи | Пациенты с утратой сознания ≤ 13 баллов по шкале Глазго; с признаками алкоголь-ного опьянения | - | - | - |
Лечению в условиях ОРИТ подлежат:
· пациенты с ОШ;
· пациенты с площадью ожога свыше 20% поверхности тела с тяжёлой острой ожоговой токсемией;
· пострадавшие сТИТ до полного купирования признаков дыхательной недостаточности;
· пациенты с электротравмой до исключения поражения сердца;
· пациенты с клиникой сепсиса, желудочно-кишечного кровотечения, психоза, ожоговым истощением, нарушениями сознания;
· пациенты с признаками полиорганной недостаточности.
Больные в удовлетворительном состоянии с поверхностным ожогом, у которых лёгкий ОШ завершился за первые 8-12 часов, отсутствует высокая лихорадка и лейкоцитоз, моторика желудочно-кишечного тракта не страдает и диурез не меньше 1/мл/кг/час в дальнейшей интенсивной терапии не нуждаются.
Лечебные мероприятия в ОРИТ
Таблица 8
| Интенсивная терапия | Категория пациентов | ||||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | ||
| Промедол 2% - 1 мл каждые 4 часа в/в (у детей 0,1-0,2 мг/кг/час в/в) - I вариант | Все пациенты (один или несколько вариантов) | Все пациенты (один из вариантов) | Пациенты с болевым синдромом (один из вариантов) | Пациенты с выраженным болевым синдромом (один из вариантов) | |
| Трамадол 5% - 2 мл каждые 6 часов в/в (у детей после 1 года по 2 мг/кг каждые 6 часов в/в) - II вариант | |||||
| Кеторолак 1 мл каждые 8 часов (кроме детей до 15 лет) в/м до 5 дней - III вариант | |||||
| Метамизол натрия 50% - 2 мл каждые 12 часов в/в, в/м (у детей анальгин 50% по 0,2 мл/10 кг каждые 8 часов в/в, в/м) - IV вариант | Все пациенты | Все пациенты | |||
| Декомпрессионные лампасные некротомии | Пациенты с глубоким циркулярным ожогом шеи, грудной клетки, живота, конечностей | - | |||
| Преднизолон по 3 мг/кг/сутки в/в | Пациенты с лёгким ОШ | - | - | - | |
| Преднизолон по 5 мг/кг/сутки в/в | Пациенты с тяжёлым ОШ | Пациенты с тяжёлым ОШ | - | - | |
| Преднизолон по 7 мг/кг/сутки в/в | Пациенты с крайне тяжёлым ОШ | Пациенты с крайне тяжёлым ОШ | - | - | |
| Преднизолон по 10 мг/кг/сутки в/в | Пациенты с ТИТ | Пациенты с ТИТ | - | - | |
| Аскорбиновая кислота 5% - 20 мл каждые 6 часов в/в капельно | Все пациенты | Кроме пациентов с лёгким ОШ | - | - | |
| Фуросемид 0,5-1 мг/кг в/в каждые 8-12 часов при соблюдении темпа в/в инфузии | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | |
| Гепарин 1000 ед./час в/в (у детей - 100-150 ед./кг/сутки п/к) без ингаляций гепарина | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | - | - | |
| Эноксапарин 0,3 мл (или Надропарин 0,4 мл, Цибор 0,2 мл), кроме детей до 18 лет 1 раз в сутки п/к | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Инсулин (Рапид) каждые 6 часов п/к | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | ||
| Омепразол 40 мг (у детей 0,5 мг/кг) 1 раз на ночь в/в капельно | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | Все пациенты | Все пациенты | |
| Омепразол 40 мг (у детей 0,5 мг/кг) каждые 12 часов в/в капельно | - | - | Пациенты с ЖКК | Пациенты с ЖКК | |
| (у взрослых категория доказательности А) | |||||
| Стерофундин Изо (Рингер, Дисоль, Натрия хлорид 0,9%) | По табл. 9 | По табл. 9 | - | - | |
| Стерофундин Г-5 (Рингер, Дисоль, Натрия хлорид 0,9%) | - | По табл. 9 | - | - | |
| ГЭК | По табл. 9 | По табл. 9 | - | - | |
| Альбумин 20% | - | По табл. 9 | По табл. 9 | Пациенты с уровнем альбумина ≤ 30 г/л (общего белка ≤ 60 г/л) | |
| Нормофундин Г-5 (максимально до 40 мл/кг/сутки) | - | - | По табл. 9 | Все пациенты | |
| Реамберин 400-800 мл (у детей 10 мл/кг) в сутки до 11 дней | - | - | - | Все пациенты | |
| Цефалоспорины III поколения в/в, в/м | - | Все пациенты | Все пациенты | Все пациенты | |
| Ципрофлокса-цин по 100 мл каждые 12 часов (кроме детей) | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Амикацин по 7,5 мг/кг каждые 12 часов (включая детей) в/в, в/м | - | - | |||
| ПСС 3000 ед. | - | - | - | Согласно Приложению 12 к Приказу МЗ РФ №174 от 17.05.1999 г. | |
| ПСЧИ | - | - | - | ||
| СА | - | - | - | ||
| АКДС | - | - | - | ||
| Инвазивная ИВЛ | Пациенты с утратой сознания < 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом > 40% (категория доказательности А); глубоким ожогом на лице и прогрессирующим отёком мягких тканей (категория доказательности В); тяжёлой ТИТ с поражением гортани и риском обструкции (категория доказательности А); тяжёлой ТИТ продуктами горения (категория доказательности В); ОРДС | ||||
| Адреналин 0,1% каждые 2 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| АСС 3-5 мл каждые 4 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Гепарин по 5000 ед. на 3 мл физ. раствора каждые 4 часа (через 2 часа после АСС) ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Санационная ФБС каждые 12 часов | Пациенты сТИТ продуктами горения | Пациенты с тяжёлой ТИТ продуктами горения | - | ||
| Сурфактант БЛ по 6 мг/кг каждые 12 часов эндо-бронхиально или ингаляции до 3-х дней | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с ОРДС | Пациенты с ОРДС | |
| Регидрон в зонд | По табл. 9 | - | - | - | |
| Энтеральная белковая смесь в зонд в объёме до 45 ккал/кг/сутки (категория доказательности А) через инфузомат | 800 гр | По табл. 9 | По табл. 9 | Пациенты, которые не могут или не хотят есть | |
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки через инфузомат | - | - |
Пациенты, которые не переносят энтеральную смесь |
Пациенты, которые не могут или не хотят есть и не переносят энтеральную смесь | |
| Иммуновенин 25-50 мл (у детей 3-4 мл/кг, но не больше 25 мл) 1 раз в 2 дня до 3-10 суток | - | - | Пациенты с тяжёлым сепсисом | Пациенты с тяжёлым сепсисом | |
| Глутамин энтерально 0,6 г/кг/сутки или в/в 0,4 г/кг/сутки | - | Все пациенты (категория доказательности А) | |||
| Эритроцитная масса | При хронических анемиях и при гемоглобине ниже 70 г/л показаниями к переливанию эритроцитсодержащих компонентов крови являются клинически выраженные признаки анемического синдрома (общая слабость, головная боль, тахикардия в покое, одышка в покое, головокружение, эпизоды синкопе), которые не могут быть устранены в течение непродолжительного времени в результате патогенетической терапии. Уровень гемоглобина не является основным критерием, определяющим наличие показаний. Показания к переливанию эритроцитсодержащих компонентов крови у пациентов могут определяться не только по уровню гемоглобина крови, но и с учетом доставки и потребления кислорода. Переливание эритроцитсодержащих компонентов может быть показано при снижении гемоглобина ниже 110 г/л, нормальном РаО2 и снижении напряжения кислорода в смешанной венозной крови (РvО2) ниже 35 мм.рт.ст., то есть увеличением экстракции кислорода выше 60 %. Формулировка показания - «снижение доставки кислорода при анемии, Hb ____г/л, РаО2 ____мм.рт.ст., РvО2_____мм рт. ст.». Если при любом уровне гемоглобина показатели оксигенации венозной крови остаются в пределах нормы, то переливание не показано.(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) | ||||
| СЗП |
Показаниями для переливания СЗП являются: 1) геморрагический синдром при лабораторно подтвержденном дефиците факторов коагуляционного гемостаза. Лабораторные признаки дефицита факторов коагуляционного гемостаза могут быть определены по любому из следующих показателей: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд (без предшествующей гепаринотерапии). .(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) |
||||
Сводная таблица регидратации в период ОШ
Таблица 9
| Сутки с момента травмы | 1-е сутки | 2-е сутки | 3-е сутки | |||
| 8 часов | 16 часов | 24 часа | 24 часа | |||
|
Объём, мл Состав |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
35-45 мл/кг (в/в + peros + через зонд) |
||
|
Стерофундин изотонический. Стерофундин Г-5 (на 2-е сутки) |
100% объёма | Оставшийся объём |
оставшийся объём |
- | ||
| ГЭК | - |
10 - 20 - 30 мл/кг |
10 - 15 мл/кг |
- | ||
| Альбумин 20% (мл) | - | - |
0,25 мл х кг х % ожога |
при альбумине крови ≤ 30 г/л | ||
| Нормофундин Г-5 | - | - | - | не больше 40 мл/кг | ||
| Парентеральное питание | - | - | - | по показаниям | ||
| Через зонд | Регидрон | 50-100 мл/час | 100-200 мл/час | - | - | |
| Энтеральное белковоепитание (ЭП) | 800гр | - | 50 мл/час х 20 часов |
75 мл/час х 20 часов |
||
| Ди-ета | Лёгкий ОШ | пить | ОВД | ОВД | ОВД | |
| Тяжёлый ОШ | Регидрон | Регидрон | ЭП или ВБД | ЭП или ВБД | ||
| Крайне тяжёлый ОШ | Регидрон | Регидрон | ЭП | ЭП | ||
* - при площади ожога больше 50% расчёт проводится на 50%
** - возможен учёт жидкости, введённой энтерально
*** - Допустимо принимать за уровень альбумина крови ½ от содержания общего белка крови. Объём раствора альбумина рассчитывать по формуле:
Альбумин 10% (мл) = (35 - альбумин крови, г/л) х ОЦК, л х 10
где ОЦК, л = ФМТ, кг: 13
Показания к переводу в ожоговое отделение из ОРИТ.
Перевод пострадавших в ожоговое отделение допускается:
1. по истечении периода ОШ, как правило, на 3-4-е сутки с момента травмы при отсутствии сохраняющихся нарушений функции жизнеобеспечения.
2. в период ООТ, септикотоксемии при отсутствии или компенсации нарушений дыхания, сердечной деятельности, центральной нервной системы, паренхиматозных органов, восстановления функции ЖКТ.
Немедикаментозное лечение
, УД А;
· Стол 11,режим 1, 2. Установка назогастрального зонда, катетеризация мочевого пузыря, катетеризация центральной вены.
Таблица 10
| Оборудование/аппаратура | Показания | Количество суток |
| Энтеральное белковое питание (нутритивная поддерка) | Обширные ожоги, невозможность самостоятельно восполнять потери | 5 - 30 суток |
|
Пребывание на флюидизирующей ожоговой кровати (типа Редактрон или «SAT») |
Обширные ожоги задней поверхности тела | 7 - 80 |
|
Помещение больного в палатах с ламинарным подогретым потоком воздуха до 30-33*С, аэроионизирующая установка, противопролежневые матрацы, накрывание больного теплоизолирующим одеялом. |
Обширные ожоги туловища | 7 - 40 суток |
| Аргоновый многофункциональный скальпель. | При оперативных вмешательствах | |
| ВЛОК | Обширные ожоги, интоксикация | |
| УФОК | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
| Озонотерапия | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
Инфузионная терапия. ИТ при ожогах проводится при наличии клинических показаний - выраженная потеря жидкости через раневую поверхность, высокие показатели гематокрита, с целью нормализации микроциркуляции. Продолжительность зависит от тяжести состояния и может составлять несколько месяцев. Используют физиологический раствор, солевые растворы, раствор глюкозы, раствор аминокислот, синтетические коллоиды, компоненты и препараты крови, жировые эмульсии, многокомпонентные препараты для ентерального питания.
Антибактериальная терапия.
При обширных ожогах антибактериальная терапия назначается с момента поступления. Используют по показаниям полусинтетические пенициллины, цефалоспорины I - IV поколений, аминогликозиды, фторхинолоны, карбопенемы.
Дезагреганты: п
о показаниямацетилсалициловая кислота, пентоксифиллин, низкомолекулярные гепарины, и др. в возрастных дозировках.
Местное лечение ран.
, (УД А).
Цель местного лечения очищение ожоговой раны от некротического струпа, подготовка раны к аутодермопластике, создание оптимальных условий для эпителизации поверхностных и пограничных ожогов.
Препарат для местного лечения поверхностных ожогов должен способствовать созданию благоприятных условий для реализации репаративных возможностей эпителия: он должен обладать бактериостатическими или бактерицидными свойствами, не должен обладать раздражающим и болевым действием, аллергическими и другими свойствами, не должен прилипать к раневой поверхности, сохранять влажную среду. Все эти качества препарат должен сохранять на протяжении длительного времени.
Для местного лечения используют повязки с антисептическими растворами, мазямии гелями на водорастворимой и жировой основах (октенидина
дигидрохлорид, сульфадиазин серебра, повидон-йод, многокомпонентные мази (левомеколь, офломелид), различными покрытиями с антибиотиками и антисептиками, гидрогелевые покрытия, повязками из вспененного полиуретана, повязками природного, биологического происхождения.
Перевязки проводятся через 1 - 3 дня. Во время перевязок нужно бережно снимать только верхние слои повязки после отмачивания стерильной водой, растворами антисептиков. Предлежащие к ране слои марли удаляют только на участках где имеется гнойное отделяемое. Нецелесообразно полностью менять повязку, если она свободно не отделяется. Насильственное снятие нижних слоев марли нарушает целость вновь появившегося эпителия, мешает нормальному процессу эпителизации. В случаях благоприятного течения наложенная после первичного туалета раны повязка может оставаться на ране до полной эпителизации и не требует смены.
Эффективным является обработка раневой поверхности душем из проточной стерильной водой с использованием моющих антисептических растворов, очищение раневых поверхностей аппаратами гидрохирургических систем, пьзотерапия, ультрозвуковая санация ран ультразвуковыми аппаратами. После мытья рана закрывается повязками с мазями, вспененным полиуретаном, неадгеззивными повязками с антисептиками.
В случае ограничения возможности проведения ранней хирургической некрэктомии возможно проведение химической некрэктомии с использованием Салициловой мази 20% или 40%, бензойной кислоты.
Перечень основных лекарственных средств
, (УД А) (таблица 11)
Таблица 11
| Препарат, формы выпуска | Дозирование | Длительность применения | Вероятность % | Уровень доказательности | ||||
| Местноанестезирующие препараты: | ||||||||
| Местные анестетики (прокаин, лидокаин) | Согласно форме выпуска | По показаниям | 100% | А | ||||
| Средства для наркоза | А | |||||||
| Антибиотики | ||||||||
| Цефуроксим | 1,5 г. в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Цефазолин |
1 - 2 г, согласно инструкции |
По показаниям, согласно инструкции | 80% | А | ||||
| Цефтриаксон | 1-2 гр согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефтазидим | 1-2 гр в/м, в/в, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефепим | 1-2 г, в/м/ в/в согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Амоксициллин/клавуланат |
600мг, в/в согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ампициллин/сульбактам | 500-1000мг, в,м, в/в, 4 раза в сутки | По показаниям, согласно инструкции | 80% | А | ||||
| Ванкомицин | порошок/лиофилизат для приготовления раствора для инфузий 1000 мг, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Гентамицин | 160 мг в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ципрофлоксацин, раствор для внутривенных инфузий | 200 мг 2 раза в/в, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Левофлоксацин | раствор для инфузий 500 мг/100 мл, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Карбопенемы | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Анальгетики | ||||||||
|
Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках |
50-100 мг. в/в, через рот. максимальная суточная доза 400мг. |
По показаниям, согласно инструкции | А | |||||
| Метамизол натрия 50% | 50% - 2,0 внутримышечно до 3 раз | По показаниям, согласно инструкции |
80% |
А | ||||
| Кетопрофен | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Другие НПВС | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Наркотические анальгетики (промедол, фентанил, морфин) | По показаниям, согласно инструкции | 90% | А | |||||
| Дезагреганты и антикоагулянты | ||||||||
| Гепарин | 2,5 - 5 т. ЕД - 4 - 6 раз в день | По показаниям, согласно инструкции | 30% | А | ||||
| Надропарин кальций, раствор для инъекций | 0,3, 0,4, 0,6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Эноксапарин, раствор для инъекций в шприце | 0,4, 0,6 6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Пентоксифиллин 5% - 5,0 | в/в, через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Ацетилсалициловая кислота 0,5 | через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Медикаменты для местного лечения | ||||||||
| Повидон-йод | Флакон 1 литр | По показаниям, согласно инструкции | 100% | А | ||||
| Хлоргекседин | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Перекись водорода | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Октенидина дигидрохлорид 1% |
Флакон 350 мл, 20 гр |
По показаниям, согласно инструкции | 100% | А | ||||
| Перманганата калия | Для приготовления водного раствора | По показаниям, согласно инструкции | 80% | А | ||||
| Мази на водорастворимой и жировой основе (серебросодержащие, антибиотик и антисептик содержащие, многокомпонентные мази) | Тюбики, флаконы, контейнеры | По показаниям, согласно инструкции | 100% | А | ||||
| Перевязочные средства | ||||||||
| Марля, марлевые повязки | метров | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты медицинские | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты эластические | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Раневые покрытия (гидрогелевые, плёночные, гидроколлоидные и др) | Пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Ксеногенные раневые покрытия (свиная кожа, кожа телят, препараты на основе перикарда, брюшины, кишечника) | пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Трупная человеческая кожа | пластины | По показаниям, согласно инструкции | 50% | А | ||||
| Суспензии клеток кожи культивированные биотехнологическими методами | флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Инфузионные препараты | ||||||||
| Натрия хлорид, раствор для инфузий 0,9% 400мл | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Раствор Рингера лактат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрий уксуснокислый, | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрия гидрокарбонат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 5, 10% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 10% | Ампулы 10 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 40% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Декстран, 10 % раствор для инфузий | 400мл | По показаниям, согласно инструкции | 80% | А | ||||
| Другие медикаменты (по показаниям) | ||||||||
| Витамины группы В | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы С | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы А | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Токоферолы | капсулы | По показаниям. согласно инструкции | 80% | А | ||||
| Н 2 блокаторы и ингибиторы протоновой помпы | ампулы | По показаниям, согласно инструкции | 80% | А | ||||
| Этамзилат, раствор для инъекций в ампуле 12,5% | ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Аминокапроновая кислота | Флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Дифенгидрамин | Ампулы 1%-1мл | По показаниям, согласно инструкции | 50% | А | ||||
| Преднизолон | Ампулы 30мг | По показаниям, согласно инструкции | 50% | А | ||||
| Метоклопрамид | Ампулы 0,5%-2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Инсулин человеческий | Флаконы 10мл/1000ед | По показаниям, согласно инструкции | 90% | А | ||||
| Аминофилин | Ампулы 2,5%-5мл | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | 15мг-2мл | По показаниям, согласно инструкции | 80% | А | ||||
| Фуросемид | Ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Нистатин | Таблеки | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | Сироп 30мг/5мл 150мл | По показаниям, согласно инструкции | 80% | А | ||||
| Нандролона деконоат | Ампулы 1мл | По показаниям | 50% | А | ||||
|
Энтеральное белковое питание (нутритивная под-дерка) Стерильная смесь в соотношении белки-7,5г, Жиры-5,0г, углеводы-18,8г. Суточный обьем от 500мл, до 1000мл. |
Мешки обьемом 800гр | По показаниям | 100% | А | ||||
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки 70/180, 40/80 через инфузомат | Мешки обьемом 1000, 1500мл | По показаниям | 50% | А | ||||
*ОБ протекает с поражением всех органов и систем человеческого организма, поэтому требует применения различных групп медикаментов (например гастропротекторы, церебропротекторы). Приведённая таблица не может охватить всей группы медикаментов, используемых в терапии ожоговой болезни. Поэтому в таблице указаны наиболее часто применяемые лекарственные препараты.
Хирургическое вмешательство
1.Операция- Первичная хирургическая обработка ожоговой раны.
Всем пациентам проводится первичная хирургическая обработка ожоговой раны (ПХОР
).
Цель операции - Очищение раневых поверхностей и уменьшение бактериального числа в ране.
Показания -Наличие ожоговых ран.
Противопоказания.
Техника ПХОР: тампонами, смоченными растворами антисептиков (раствор повидон-йод, нитрофуран, октенидина гидрохлорид, хлоргекседина) кожные покровы вокруг ожога очищается от загрязнения, с обожженной поверхности удаляют инородные тела и отслоившийся эпидермис, напряженные крупные пузыри надрезают и выпускают их содержимое. Раны обрабатывают растворами антисептиков (раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина). Накладываются повязки с растворами антисептиков, гидрогелевые, гидроколлоидные биологические и природные покрытия.
2. Некротомия.
Цель операции - рассечение рубцов для декомпрессии и восстановления кровоснабжения конечности, экскурсии грудной клетки
Показания. Циркулярное сдавление плотным некротическим струпом грудной клетки, конечностей с признаками нарушения кровообращения.
Противопоказания. При клинике сдавления и угрозе омертвения конечности противопоказании нет.
После обработки операционного поля трижды раствором повидон-йода проводится продольное рассечение ожогового струпа до здоровых тканей. Разрезов может быть 2 и более. При этом края разреза должны разойтись, не препятствовать кровоснабжению конечности и экскурсии грудной клетки.
2. Операция - Некрэктомия
Некрэктомии различается на следующие виды по срокам выполнения.
РХН- ранняя хирургическая некрэктомия 3-7 сутки.
ПХН-поздняя хирургическая некрэктомия 8-14сутки.
ХОГР- хирургическая обработка гранулирующей раны позднее 15суток.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Первоначально планируются сроки предстоящей некрэктомии, вид и обьем предстоящего оперативного вмешательства. Средние сроки проведения некрэктомии 3-14 дней.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Операция является травматичной, затратной, требует массивных трансфузии компонентов и препаратов крови, наличия аллогенных, ксеногенных, биологических, синтетических раневых покрытий, высокой квалификации анестезиологв, реаниматологв, комбустиолов.
Учитывая выраженную травматизацию тканей при проведении данных операций и массивную кровопотерю при их выполнении достигающую до 300 мл с одного процента удаляемых кожных покровов, при планировании некрэктомии более 5% необходим формировать запас одногрупной СЗП и эритроцитарной массы. С целью уменьшения кровопотери необходимо применение гемостатиков как местного действия- аминокапроновая кислота, так и общего- триниксановая кислота, этамзилат.
Цель операции - Иссечение ожогового струпа с целью очищения раны и подготовке к трансплантации кожи, уменьшение инфекционных осложнений, интоксикации.
Показания. Наличие некротического струпа на поверхности раны.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, массивные ожоги осложненные поражением дыхательных органов, сопутствующие ожоговой травме тяжелые поражения печени, почек, сердца, центральной нервной системы, сахарный диабет в декомпенсированной форме, наличие кровотечения из желудочно-кишечного тракта, состояние интоксикационного психоза у пациента, стойкое нарушение нормальной гемодинамики, Нарушение свертываемости крови.
Методика проведения процедуры/вмешательства:
Некрэктомия проводится в условиях операционной под общим обезболиванием.
После 3х кратной обработки операционного поля р-м повидон йод, производится иньецирование по показаниям подкожно-жировой клетчатки с целью выравнивания рельефа и снижение кровопотери.
С помощью некротома: в качестве некротома можно применять электродерматомы, ножи Гамбди, ультрозвуковые, радиоволновые, гидрохирургические десекторы типа различных производителей, аргонового многофункционального скальпеля.
В пределах жизнеспособных тканей производится некрэктомия. В дальнейшем производится гемостаз, как местный (аминокапроновая кислота, перекись водорода, электрокоагулирование) так и общего характера (триниксановая кислота, СЗП, факторы свертывания).
В дальнейшем после формирования стойкого гемостаза при проведении ограниченных некрэктомий на площади до3% и стабильного состояния пациента осуществляется аутодермопластика свободными расщепленными аутотрансплантатами взятыми дерматомом с донорских участков.
При выполнении некрэктомий на площади свыше 3%, имеется высокий риск выполнения нерадикального удаления некротизированных тканей, раневые поверхности закрываются раневыми покрытиями природного (аллогенная кожа, ксеногенные покрытия), биологического так или синтетического характера, с целью восстановления утраченной барьерной функции кожных покровов.
После полного очищения раневой поверхности выполняется восстановление кожных покровов трансплантацией кожи.
Операция - Хирургическая обработка гранулирующей раны (ХОГР)
Цель: иссечения патологических грануляции и улучшения приживления расщеплённых кожных трансплантатов.
Показания.
1. Гранулирующие ожоговые раны
2. Остаточные длительно незаживающие раны
3. Раны с патологическими гранулциями
Противопоказания. Крайне тяжёлое состояние пациента, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Для проведения ХОГР обширных ожогов обязательным условие является наличие электрического дерматома, ножа Гамби. Более эффективным и менее травматичным является обработка грануляции гидрохирургическими аппаратами.
Проводится обработка операционного поля раствором повидон-йода, хлоргекседином, другими антисептиками. Выполняется иссечение патологических грануляции. При обильных кровотечениях операция сопровождается введением коппонентов и препаратов крови. Операция может закончиться ксенотрансплантацией, аллотрансплантацией кожи, трансплантацией пластов кератиноцитов, раневых покрытий 2 - 4 поколений.
Операция - Аутодермопластика (АДП).
Является основной операцией при глубоких ожогах. АДП может проводиться от 1 до 5-6 (и более) раз до полного восстановления утраченного кожного покрова.
Цель операции - устранить или частично уменьшить рану, возникший в результате ожогов, с помощью трансплантации свободных тонких кожных лоскутов, срезаемых из неповреждённых участков тела самого пациента.
Показания.
1. Обширные гранулирующие ожоговые раны
2. Раны после хирургической некрэктомии
3. Мозаичные раны, остаточные раны на площади более 4 х 4 см 2 поверхности тела
4. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
Противопоказания.
Методика проведения процедуры/вмешательства:
Для проведения АДП обширных ожогов обязательным условие является наличие электрического дерматома, перфоратора кожи. Ручные методы взятия кожи приводят к потере («порче») донорского места, что осложняет последующее лечение.
Обработка донорских мест трижды спиртом 70%, 96%, раствором повидон-йода, хлоргекседином, октенидина дигидрохлорид, кожными антисептиками. Электродерматомом снимается расщеплённый кожный лоскут толщиной 0,1 - 0,5 см 2 на площади до 1500 - 1700 см 2 . На донорское место накладывается повязка марлевая повязка с раствором антисептиков или плёночные, гидроколоидные, гидрогелевые раневые покрытия.
Расщеплённые кожные трансплантаты (по показаниям) перфорируются с коэфициентом перфорации 1: 1, 5, 1:2, 1:3, 1:4, 1:6.
Перфорированные трансплантаты переносятся на ожоговую рану. Фиксация к ране (при необходимости) проводится степлером, швами, фибриновым клеем. При тяжёлом состояние пациента для увеличения площади закрытия раны проводится комбинированная аутоаллодермопластика, аутоксенодермопластика (сетка в сетке, трансплатация участками и др), трансплантация выращенными в лабораторных условиях клетками кожи - фибробласты, кератиноциты, мезенхимальные стволовые клетки.
Рана закрывается марлевой повязкой с раствором антисептика, мазью на жировой или водорастворимой основах, синтетическими раневыми покрытиями.
Операция - Трансплантация ксеногенной кожи, тканей.
Цель операции
Показания.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины ксеногенной кожи (ткани). При комбинированной трансплантации расщеплённой аутокожи и ксеногенной кожи (ткани), ксеногенная ткань накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Операция - Трансплантация аллогенной кожи.
Цель операции - Временное закрытие раны с целью уменьшения потерь с раневой поверхности, защиты от микроорганизмов, создание оптимальных условий для регенерации.
Показания.
1. глубокие ожоги (3Б-4 степени) на площади более 15-20% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии. При срезании кожных трансплантатов увеличивается общая площадь ран на время, пока эпителизируются раны на месте срезанных аутотрансплантатов и наступит приживление пересаженных трансплантатов;
2. дефицит донорских ресурсов кожи;
3. невозможность одномоментной аутотрансплантации кожи в связи с тяжестью состояния больного;
4. как временное покрытие между этапами трансплантации аутокожи;
5. во время подготовки гранулирующих ран при глубоких ожогах к аутотрансплантации кожи у больных с тяжелыми сопутствующими заболеваниями, при вялотекущем раневом процессе со сменой КТ на каждой перевязке;
6. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
7. при обширных пограничных ожогах с целью уменьшения потерь через ожоговую рану, уменьшение боли, профилактики микробной контаминации
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины аллогенной кожи. При комбинированной трансплантации расщеплённой аутокожи и аллогенной (трупной) кожи, трупная кожа накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Другие виды лечения
Трансплантация культивированных фибробластов, трансплантация культивированных кератиноцитов, комбинированная трансплантация культивированных клеток кожи и аутокожи.
Показания для консультации специалистов
Таблица 12
Показания для перевода в отделение интенсивной терапии и реанимации:
1. Ухудшение состояния пациента с появлением дыхательной, сердечно-сосудистой, печёночной и почечной недостаточностью.
2. Осложнение ожоговой болезни - кровотечения, сепсис, полиорганная недостаточность
3. Тяжёлое состояние после обширной кожной аутопластики
Индикаторы эффективности лечения
· Очищение раны от некротических тканей, клиническая готовность раны к восприятию кожного трансплантата, процент приживления кожных трансплантатов, срок стационарного лечения. восстановление трудоспособности;
· восстановление двигательной функции и чувствительности пораженного сегмента кожных покровов;
· эпителизация ран;
· срок стационарного лечения. восстановление трудоспособности;
Дальнейшее ведение.
После выписки пациента из стационара подлежит наблюдению, лечению в поликлинике у врачей хирурга, травматолога, терапевта.
Дифференциальный диагноз
При известном анамнезе, факте получения обширных ожогов, дифференциальный диагноз не проводится.
Медицинский туризм




