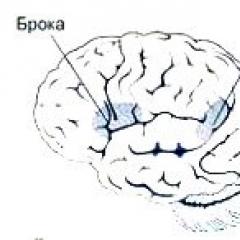
Что такое флегмоны и абсцессы челюстно-лицевой области: причины возникновения на верхней и нижней челюсти, виды, лечение. Абсцесс и флегмона подчелюстной области
Одонтогенные абсцессы и флегмоны ЧЛО встречаются часто, так как они могут возникнуть при любом заболевании из группы одонтогенной инфекции - периодонтитах, периоститах, остеомиелитах, при ретенции и дистопии зубов, нагноившихся кистах, альвеолитах и др.
Абсцесс - это ограниченное гнойное воспаление мягких тканей.
Флегмона - разлитое гнойно-некротическое воспаление клетчаточных пространств, подкожножировой клетчатки, межфасциальных пространств и других мягких тканей. Различают гнойную, анаэробную или гнилостную флегмоны.
Возбудителем абсцессов и флегмон являются стафилококки, стрептококки, реже синегнойная палочка, кишечная палочка, анаэробы.
Распространение инфекции чаще происходит контактным путем, по протяжению либо с током лимфы.
Началу заболевания часто предшествует острая респираторная инфекция, грипп, ангина, переохлаждение, перегревание, стресс, анемия, удаление зуба, травма и др.
В клинике абсцессов и флегмон различают острую и подострую стадии. Острая стадия характеризуется нарастанием местных признаков воспаления (отек, гиперемия, боль, образование инфильтратов, нарушение функции), выраженными общими реакциями организма в виде лихорадки, повышения температуры, недомогания, головной боли, лейкоцитоза в крови. Если своевременного вскрытия гнойника не происходит (через свищ или хирургическим путем), инфекционно-воспалительный процесс может распространится на соседние анатомические области, в полость черепа, на глубокие клетчаточные пространства шеи, средостение. В связи с этим могут развиться такие осложнения, как тромбоз синусов твердой мозговой оболочки, менингоэнцефалит, медиастинит, вторичный деструктивный остеомиелит челюстей, сепсис.
Лечение заключается в широком вскрытии и дренировании гнойного очага, иногда приходится делать несколько разрезов в ЧЛО, ежедневное промывание гнойной раны растворами антисептиков, пассивную и активную иммунизацию, введение десенсибилизирующей терапии и гормонотерапии, проведение дезинтоксикационной инфузионной терапии. Производится нормализация водно-солевого обмена.
Ежедневно необходимо следить за состоянием раны и общим самочувствием, артериальным давлением, температурой, диурезом, соблюдением личной гигиены. При стихании острых воспалительных проявлений назначают физиотерапевтическое лечение (электрофорез, УВЧ, СВЧ и др.).
Питание таких пациентов должно быть калорийным, щадящим, богатым витаминами.
В настоящее время известно несколько схем классификации флегмон ЧЛО. С точки зрения практической стоматологии целесообразно применять схему Евдокимова, построенную на топографо-анатомических принципах:
- Абсцессы и флегмоны, локализующиеся в области верхней челюсти:
- подглазничной области;
- скуловой области;
- орбитальной области;
- височной ямки;
- подвисочной и крылонёбной ямок.
- Абсцессы и флегмоны, локализующиеся в области нижней челюсти:
- подбородочной области;
- щечной области;
- подчелюстной области;
- окологлоточного пространства;
- крыловидно-челюстного пространства;
- области околоушной слюнной железы и позадичелюстной ямки.
- Абсцессы и флегмоны дна полости рта.
- Абсцессы и флегмоны шеи (поверхностные и глубокие).
Границы подглазничной области: верхняя - нижний край глазницы, нижняя - альвеолярный отросток верхней челюсти; внутренняя - край грушевидного отверстия; наружная - скулочелюстной шов.
очаги инфекции в пародонте 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи подглазничной области, занесение инфекции при инфицированной анестезии.
Симптомы: сильная пульсирующая боль, отек тканей подглазничной области, век, инфильтрат, определяющийся в области свода преддверия рта, болезненность при пальпации, флюктуация при созревании гнойника.
Абсцессы и флегмоны скуловой области
Границы скуловой области: верхняя - передненижний отдел височной области и нижний край глазницы; нижняя - передне-верхний отдел щечной области; передняя - скулочелюстной шов; задняя - скуловисочный шов.
Основные источники и пути инфицирования: очаги инфекции в пародонте 654 | 456 зубов, раны, инфекционно-воспалительные процессы кожи скуловой области, инфицирование при проведении инфильтрационной анестезии, распространение инфекции из щечной и подглазничной области.
Симптомы: инфильтрация тканей скуловой области, отек век, гиперемия кожи, флюктуация при нагноении, умеренная боль, ограниченное открывание рта, умеренная интоксикация.
Абсцессы и флегмоны глазницы
Границы области: стенки глазницы.
Основные источники и пути инфицирования: очаги инфекции пародонта 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи и век, распространение инфекции по протяжению из гайморовой пазухи, подглазничной области, скуловой области, подвисочной и крыло-нёбной ямок.
Симптомы: выраженный отек век и коньюктивы; экзофтальм, ограниченное движение глазного яблока, диплопия, частичная или полная слепота, общая реакция в виде лейкоцитоза, повышения температуры, симптомов интоксикации.
Абсцессы и флегмоны щечной области
Границы области: верхняя - нижний край скуловой кости, нижняя - нижний край нижней челюсти, передняя - линия, соединяющая скулочелюстной шов с углом рта, задняя - передний край жевательной мышцы.
В этой области различают поверхностные и глубокие флегмоны и абсцессы (по отношению к щечной мышце).
Основные источники инфицирования: очаги инфекции в периодонте моляров и премоляров обеих челюстей, раны, инфекционно-воспалительные процессы по протяжению из подглазничной, скуловой и околоушно-жевательной областей.
Симптомы: инфильтрация тканей щечной области и век; гиперемия и напряжение кожи над инфильтратом; боль, усиливающаяся при пальпации инфильтрата и открывании рта; флюктуация в центре инфильтрата, общее состояние удовлетворительное, при глубоких флегмонах и абсцессах появляются местные признаки воспаления со стороны полости рта.
Абсцессы и флегмоны подвисочной области
Границы подвисочной ямки: верхняя - подвисочный гребень основной кости, нижняя - щечно-глоточная фасция, передняя - бугор верхней челюсти и скуловой кости, задняя - шиловидный отросток с прикрепляющимися к нему мышцами, наружная - внутренняя поверхность ветви нижней челюсти.
Основные источники и пути инфицирования: очаги инфекции в пародонте 87 | 78 зубов, инфицирование во время проводниковой анестезии у бугра верхней челюсти, распространение инфекции по протяжению из крыловидно-челюстного пространства, щечной области.
Симптомы: сильная боль в области инфильтрата, даже в покое, иррадиирующая в соответствующую половину головы, усиливающаяся при открывании рта; местные признаки воспаления выражены неярко из-за глубоко расположенного инфильтрата; отек мягких тканей выше и ниже скуловой дуги; в полости рта инфильтрат расположен в задних отделах свода преддверия рта, болезненный при пальпации; слизистая над ним гиперемирована; выражены симптомы интоксикации.
Абсцессы и флегмоны височной области
Границы височной области: верхняя и задняя - височная линия лобной и теменной кости, нижняя - подвисочный гребень основной кости, внутренняя - височная площадка, образованная лобной, височной, теменной и основной костями, наружная - скуловая дуга.
Различают поверхностные абсцессы и флегмоны, расположенные между кожей и височным апоневрозом, между височным апоневрозом и височной мышцей, и глубокие, находящиеся между височной мышцей и дном височной кости.
Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи височной области, распространение инфекции из подвисочной ямки, щечной области, околоушно-жевательной области.
Симптомы: при поверхностной локализации гнойного очага появляется выраженный отек мягких тканей височной области, гиперемия кожи, боль, усиливающаяся при пальпации, флюктуация.
При глубоких флегмонах и абсцессах на первый план выходит сильная самопроизвольная боль, воспалительная контрактура челюсти, умеренный отек и гиперемия кожи, выражены симптомы интоксикации.
Абсцессы и флегмоны околоушно-жевательной области
Границы: верхняя - нижний край скуловой кости скуловой дуги, нижняя - нижний край тела нижней челюсти, передняя - передний край жевательной области, задняя - задний край ветки нижней челюсти.
Поверхностные флегмоны и абсцессы расположены между кожей и околоушно-жевательной фасцией и наружной поверхностью ветви нижней челюсти.
Глубокие абсцессы и флегмоны располагаются между жевательной мышцей и наружной поверхностью ветви нижней челюсти.
Основные источники и пути инфицирования: очаги одонтогенной инфекции в области третьих моляров, раны, инфекционно-воспалительные процессы кожи околоушно-жевательной области, распространение инфекции из щечной области, позадичелюстной, подчелюстной, околоушной слюнной железы.
Симптомы: при поверхностных абсцессах и флегмонах резкий отек мягких тканей околоушно-жевательной области, гиперемия кожи над инфильтратом, боль, усиливающаяся при пальпации и открывании рта, флюктуация, умеренная контрактура челюсти. При глубоких флегмонах и абсцессах - интенсивная боль при открывании рта и в покое, выраженная контрактура челюсти, отек мягких тканей умеренный, более выражены общие симптомы воспаления.
Абсцессы и флегмоны позадичелюстной области
Границы области: верхняя - наружный слуховой проход, нижняя - нижний полюс околоушной железы, передняя - задний край ветви нижней челюсти, задняя - сосцевидный отросток височной кости и грудинно-ключично-сосцевидной мышцы, внутренняя - шиловидный отросток височной кости с прикрепленными к нему мышцами; наружная - околоушно-жевательная фасция.
Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи позадичелюстной области, распространение инфекции из околоушно-жевательной области, подчелюстной, крыловидно-челюстного пространства, околоушной слюнной железы.
Симптомы: боль в позадичелюстной области, усиливающаяся при открывании рта, отек мягких тканей, напряжение и гиперемия кожи над инфильтратом, флюктуация, умеренная контрактура челюстей, общие признаки воспаления.
Абсцессы и флегмоны крыловидно-челюстного пространства
Границы: наружная - внутренняя поверхность ветви нижней челюсти и нижняя - отдел височной мышцы, внутренняя, задняя и нижняя - наружная поверхность медиальной крыловидной мышцы, верхняя - наружная крыловидная мышца, передняя - щечно-глоточный шов.
Основные источники и пути инфицирования: очаги инфекции пародонта третьих моляров нижней челюсти, инфицирование во время проводниковой анестезии нижнелуночкового нерва, распространение инфекции с нёбных миндалин.
Симптомы: ограниченное открывание рта, боль в горле, усиливающаяся при глотании, при глубокой пальпации надчелюстной области можно выявить инфильтрат, гиперемия и отек слизистой оболочки полости рта в области крылочелюстной складки, тяжелое асептическое состояние, интоксикация.
Абсцессы и флегмоны окологлоточного пространства
Границы: наружная - медиальная крыловидная мышца, внутренняя - боковая стенка глотки и мышца, поднимающая и натягивающая мягкое нёбо, передняя - межкрыловидная фасция, задняя - боковые фациальные отроги, идущие от предпозвоночной фасции к стенке глотки, нижняя - подчелюстная слюнная железа.
 |
| Рис. а - фронтальная плоскость: 1 - жевательная мышца; 2- медиальная крыловидная мышца; 3 - латеральная крыловидная мышца; 4 - височная мышца; 6 - нижняя челюсть; 7 - боковая стенка глотки; б - горизонтальная плоскость: 1 - жевательная мышца; 2 - медиальная крыловидная мышца; 3 - околоушная железа; 4 - глоточно-предпозвоночная фасция; 5 - воспалительный инфильтрат; 6 - нижняя челюсть; 7 - шилодиафрагма; 8 - нёбная миндалина; 9 - внутренняя сонная артерия; 10 - внутренняя яремная вена; 11 - задний отдел окологлоточного пространства |
Основные источники и пути инфицирования: раны, инфекционно-воспалительные процессы слизистой оболочки глотки, распространение инфекции из крыловидно-челюстного пространства, подчелюстной области, подъязычной, околоушно-жевательной и позадичелюстной областей, со стороны нёбных миндалин.
Симптомы: боль в горле при глотании и в покое, затрудненное дыхание, выражен отек мягких тканей подчелюстной области, инфильтрат расположен глубоко, может пальпироваться в области угла нижней челюсти, болезненный, отек боковой стенки ротоглотки, зев асимметричен, общее состояние тяжелое, выражена контрактура нижней челюсти.
Границы: верхняя - слизистая оболочка дна полости рта, нижняя - челюстно-подъязычная мышца, наружная - внутренняя поверхность тела нижней челюсти, внутренняя - подбородочно-язычная и подбородочно-подъязычная мышца.
Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, чаще в области премоляров и моляров, раны и инфекционно-воспалительные поражения слизистой подъязычной области, выводного протока подчелюстной слюнной железы.
Симптомы: боль в подъязычной области, усиливающаяся при глотании, разговоре, движении языка, пальпации. Характерен внешний вид пациента: рот полуоткрыт, вытекает слюна, изо рта исходит гнилостный запах. Открывание рта ограничено. Язык покрыт грязно-серым налетом, приподнят. Слизистая оболочка дна полости рта гиперемирована, отечна. Общее состояние средней тяжести.
Абсцессы и флегмоны подъязычной области
Флегмона дна полости рта. Флегмона дна полости рта - это разлитое гнойное воспаление тканей, расположенных выше и ниже мышечной диафрагмы дна полости рта (подъязычной и подчелюстной областей).
Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, раны, инфекционно-воспалительные поражения слизистой оболочки дна полости, кожи подбородочной области и подчелюстной области, позадичелюстного и окологлоточного пространства.
Симптомы: боль, усиливающаяся при глотании, разговоре, пальпации инфильтрата, затрудненное дыхание, вплоть до асфиксии, вынужденное положение пациента (он сидит, наклонив голову вперед, страдальческий вид, рот полуоткрыт, из него вытекает слюна, речь невнятная, изо рта исходит неприятный запах); инфильтрат разлитой, кожа над ним гиперемирована, напряжена, определяется флюктуация; ткани подчелюстной области отечны, зык приподнят, отечен, с серым налетом; слизистая дна полости рта гиперемирована. Общее состояние тяжелое, выражены симптомы интоксикации.
Абсцессы и флегмоны основания языка
Границы основания языка: верхняя - собственные мышцы языка, нижняя-челюстно-подъязычная мышца, наружная - подбородочно-подъязычная мышца, наружная - подбородочно-подъязычная мышцы правой и левой стороны.
Основные источники и пути инфицирования: очаги одонтогенной инфекции и в пародонте зубов нижней челюсти, раны и инфекционно-воспалительные поражения слизистой оболочки языка и дна полости рта, распространение инфекции из смежных областей.
Симптомы: боль сильная в области основания языка, усиливающаяся при глотании, разговоре, при пальпации; рот полуоткрыт, из него вытекает слюна, изо рта исходит зловонный запах; язык приподнят, отечен, с трудом перемещается в полости рта; речь и дыхание затруднены, инфильтрат располагается ближе к подъязычной кости, кожа над ним не изменена; общее состояние тяжелое, выражены симптомы интоксикации.
Гнилостно-некротическая флегмона дна полости рта (ангина Женсуля-Людвига)
Заболевание встречается редко. Возбудителем является анаэробная инфекция в симбиозе с кишечной палочкой, стрептококками и др.
Заболевание характеризуется острым началом и тяжелой интоксикацией пациента, сопровождающееся быстро нарастающим отеком мягких тканей, который распространяется на верхние дыхательные пути и приводит к асфиксии. Температура тела повышена до 40-41°С, пульс 130-140 ударов в минуту, может развиться шок. В течение первых трех дней кожные покровы лица и шеи бледные, с землянистым оттенком, затем появляются характерные пятна бронзовой окраски. Инфильтрат болезненный и не имеет четких границ. В тканях развивается некроз, гноя нет. Общее состояние резко и прогрессивно ухудшается, развивается сепсис. Смерть пациента может наступить в результате интоксикации и гипоксии на фоне нарастающей сердечно-сосудистой недостаточности. Лечение комплексное - в условиях стационара.
Зубной врач должен уметь диагностировать абсцесс или флегмону, определить топографию локализации воспалительного процесса, оценить состояние пациента, выявить сопутствующие заболевания, своевременно направить пациента в гнойно-септическое отделение стационара. Предварительно зубной врач может провести общее лечение - назначить сердечные, десенсибилизирующие препараты, противовоспалительные препараты, анальгетики. При обтурации верхних дыхательных путей и нарастающем удушье зубной врач должен помочь стоматологу в проведении трахеотомии.
Зубной врач может принимать участие в лечении пациента в послеоперационном периоде в условиях поликлиники: орошение раны антисептиками, наложение лечебных повязок, проведение гигиенических мероприятий, проведение санации полости рта, профилактических мероприятий, санитарно-просветительской работы.
"Практическое руководство по хирургической стоматологии"
А.В. Вязьмитина
Флегмоны и абсцессы челюстно-лицевой области
Флегмоны, как и абсцессы, развиваются в результате воспаления в клетчатке. Однако, в отличие от разлитого характера воспаления клетчатки с последующим расплавлением ее при флегмоне абсцесс характеризуется ограниченным участком расплавления клетчатки. Флегмона и абсцесс, имея общие этиологические истоки и патогенез, рассматриваются совместно еще и потому, что нередко клиническое проведение четкой дифференциальной диагностики между ними оказывается невыполнимой задачей. Только динамическое наблюдение в Таких случаях помогает установить точный диагноз. Как правило, флегмона протекает значительно тяжелее, чем ограниченный процесс.
Флегмона челюстно-лицевой области является тяжелым и крайне опасным заболеванием. Тяжесть состояния при разлитом воспалительном процессе определяется высокой интоксикацией организма. Хорошо выраженная иннервация челюстно-лицевой области определяет резкую болезненность при развитии воспалительного инфильтрата. Кроме того, при этом часто нарушаются такие важные функции, как жевание, глотание, дыхание. Опасность флегмоны челюстно-лицевой области обусловливается как близостью жизненно важных образований, так и анатомотопографическими особенностями этой области, способствующими распространению воспалительного процесса в соседние отделы организма (средостение глазница, парафарингеальные пространства и т. д.). Наличие венозных сплетений, а также вен без цапанной системы способствуют быстрому распространению воспалительного процесса по сосудистой систему.
Так, проникновение гноя в венозную систему лица может привести к развитию вначале флебита, а затем тромбофлебита. Этот процесс через глазную вену восходящим путем может быстро распространиться на венозную систему черепа с развитием тромбоза его синусов. Аналогичным может быть исход в случае проникновения инфекции через крыловидное сплетение к основанию черепа.
При анаэробном характере воспалительного процесса течение, характер и исход флегмон челюстно-лицевой области значительно отягощаются.
Ввиду быстроты развития флегмон челюстно-лицевой области и возможности тяжелых, а иногда смертельных осложнений (несмотря на современные методы лечения) при воспалительных процессах такого рода требуется экстренное вмешательство. Отсрочка операции даже на несколько часов в некоторых случаях может привести к серьезным последствиям. Поэтому оказание помощи больным с флегмоной челюстно-лицевой области должно быть экстренным, безотлагательным. Вполне естественно, что с такими больными может встретиться врач любой специальности, особенно в ночное время. Это накладывает особую ответственность на врачей, не являющихся стоматологами.
Топографически различают флегмоны лица, околочелюстные, дна полости рта, окологлоточные, языка и шеи. Однако локализация гнойного воспалительного процесса на лице может быть разнообразной, по существу везде, где имеется клетчатка. Нередко флегмоны Распространяются на ряд областей, обусловливая разлитой характер острого воспаления (рис. 100).
Флегмоны челюстно-лицевой области по этиологии в основном одонтогенные. Появлению их обычно предшествуют периодонтит, периостит, остеомиелит, перикоронарит, лимфаденит, слюннокаменная болезнь, нагноившаяся киста или нагноившаяся гематома, гнойничковые заболевания кожи лица (фурункул, карбункул), перелом челюстей и др. Флегмона может развиться в результате заноса инфекции гематогенным путем или при внесении микробов с иглой в случае инъекционного обезболивания.
Флегмона развивается в клетчатке, куда инфекция попадает percontinuitatem или непосредственно (травмы, нарушение асептики). По характеру экссудата различают гнойную, гнойно-геморрагическую и гнилостную флегмону.
Возбудителями флегмоны челюстно-лицевой области чаще всего являются стафилококк, стрептококк, кишечная палочка, пневмококк синегнойная палочка, зубная спирохета, а также различные анаэробы. В последнее время преобладание стафилококка как возбудителя флегмон стало очевидным. Стафилококк оказался наиболее стойким к лекарственным препаратам и вследствие этого стал наиболее частым видом бактерий, обусловливающим развитие гнойного процесса. Чаще, чем раньше, причиной флегмон являются бактероиды, кишечная и синегнойная палочки. Последнее обстоятельство особенно требует индивидуального подхода к выбору и назначению антибактериальных средств.
Особой тяжестью течения и прогноза отличается газовая флегмона, вызываемая анаэробами или анаэробами в симбиозе с другими бактериями (смешанная инфекция). При газовой флегмоне наступает некроз тканей. Мышцы напоминают вареное мясо, бледны, не кровоточат. В пораженных тканях образуются пузырьки газа.
Воспалительный процесс в клетчатке челюстно-лицевой области чаще развивается остро. Характер развития флегмоны зависит от вирулентности микробов и защитных сил организма. При остро развивающейся флегмоне воспаление нарастает очень быстро. При этом развитие местных изменений (инфильтрат, гиперемия, боль и др.) сочетается с высокой интоксикацией организма, поэтому даже в первые сутки заболевания наблюдаются подъем температуры тела до 38-40°С, общая слабость, потрясающий озноб, иногда сменяющийся ощущением жара, головная боль, изменения со стороны крови и мочи. В случае более медленного развития флегмоны, в частности при аденофлегмоне, нередко этому предшествуют зубная боль (периодонтит), явления периостита, лимфаденита. Не исключена возможность стихания этих явлений и вновь нарастания их. Даже при возникновении воспалительного процесса в клетчатке острота заболевания может возрастать медленно. В связи с этим больные часто привыкают к длительно продолжающимся болевым ощущениям и в момент развития уже истинной флегмоны за врачебной помощью долго не обращаются, поэтому врач в таких случаях впервые осматривает больного с уже длительное время развивающимся гнойным воспалительным процессом.
Иногда воспалительный процесс, несмотря на подострое развитие, приобретает характер разлитого с распространением гноя в соседние отделы и ткани, без четкого выявления инфильтрата. Этому способствует анатомотопографические особенности области, когда гной распространяется по межмышечным и межфасциальным пространствам в глубоких слоях тканей без внешнего проявления типичного инфильтрата и гиперемии кожи. Поэтому одной из особенностей лечения флегмон челюстно-лицевой области является необходимость хирургического вмешательства даже без наличия видимого воспалительного инфильтрата и флюктуации. Это особенно относится к подъязычной области и области шеи. Вскрытием гнойника, дренированием его достигается пересечение путей распространения экссудата в сторону грудной клетки. С той же целью в некоторых случаях бывает показано проведение нескольких поперечных разрезов на шее вплоть до уровня ключицы. Важным моментом при этом является рассечение подкожной мышцы шеи, под которой обычно идет миграция экссудата.
Наиболее частым источником инфекции при развитии флегмон челюстно-лицевой области является острый или обострившийся хронический периодонтит. В 96-98% случаев флегмоны челюстно-лицевой области являются одонтогенными, поэтому возникновению их обычно предшествует заболевание зуба. Развитие флегмоны может протекать чрезвычайно бурно и, наоборот, весьма медленно. Для флегмоны, исходящей из лимфатического узла (аденофлегмона), характерно медленное развитие.
Обычно флегмона челюстно-лицевой области начинается с появления болезненного инфильтрата и нарастающих болей. По мере развития воспалительного процесса инфильтрат увеличивается, боли нарастают, приобретая характер пульсирующих. При поверхностном расположении флегмоны кожа над инфильтратом становится гиперемированной, лоснящейся, в складку не собирается.
Инфильтрат и воспалительный отек тканей резко изменяют привычные черты лица больного: естественные складки лица исчезают, иногда отек приводит к сужению глазной щели и полному закрытию ее. Локализация процесса вблизи жевательных мышц вызывает развитие воспалительного сведения челюстей, затрудняя возможность приема обычной пищи.
Как правило, флегмоны челюстно-лицевой области сопровождаются регионарным лимфаденитом. Лимфатические узлы увеличены и резко болезненны.
Развитие флегмоны может продолжаться от 2-3 до 7-10 дней. Появление размягчения, наличие флюктуации свидетельствуют о расплавлении инфильтрата и образовании гноя. При глубоко расположенной флегмоне воспалительный инфильтрат долгое время ни визуально, ни пальпаторно не выявляется. По мере развития инфильтрата контуры его приобретают более расплывчатые черты, чем при поверхностном расположении. Отсутствие в первые дни развития Флегмоны отчетливо ощущаемого при обследовании инфильтрата затрудняет как постановку диагноза, так и проведение лечения. Однако динамическое наблюдение за больным, появление, местной симптоматики (сведение челюстей, гиперемия кожи, слизистой оболочки и др.) Позволяют установить истинную причину заболевания в ближайшие 1 -2 дня. Правильной диагностике способствует также локализация болевых ощущений, возникающих при пальпации.
Местный процесс при флегмоне сочетается с общими проявлениями заболевания. Уже в начальной стадии развивающейся флегмоны Температура тела поднимается до высоких цифр (38-40°С), появляются общая слабость, головная боль, исчезает аппетит, нарушается сон.
В тяжелых случаях высокая интоксикация обусловливает расстройства сердечной деятельности и сознания. При анаэробной природе инфекции, вызвавшей развитие флегмоны, тяжесть общего состояния значительно усугубляется. В таких случаях уже на 2-3-е сутки заболевания на фоне периодической потери сознания у больных возникают опасные для жизни нарушения сердечной деятельности и дыхания.
Со стороны крови при флегмонах челюстно-лицевой области наблюдается лейкоцитоз - 10-12·109/л (до 10 000-12 000 в 1 мкл), повышенная СОЭ (до 30-40 мм/ч), снижение числа эозинофилов или исчезновение их, сдвиг формулы крови влево. В случаях возникновения (как осложнения) токсического нефрита в моче обнаруживаются белок, иногда цилиндры и эритроциты.
Следует отметить, что развитие флегмон челюстно-лицевой области может протекать атипично, без резкого подъема температуры тела, существенного изменения общего состояния и заметных проявлений воспаления. Это затрудняет распознавание заболевания и требует внимательного динамического наблюдения.
При несвоевременно начатом лечении развитие гнойного процесса может обусловить прорыв гноя в полость рта или через кожу наружу, либо миграцию гноя по межтканевым пространствам в близлежащие органы и ткани с развитием в них воспалительного процесса. Опорожнение гнойника в полость рта или наружу по существу может привести к самоизлечению. Однако распространение гноя в окружающие органы и ткани чревато крайне тяжелыми осложнениями, о которых говорилось выше.
Лечение. При первых признаках развития воспалительных явлений в мягких тканях челюстно-лицевой области, еще до возникновения выраженного инфильтрата, при удовлетворительном состоянии больного следует провести консервативное лечение. Назначают сухое тепло, соллюкс, полоскание полости рта теплыми растворами, сульфаниламиды, хлорид кальция. Такое лечение бывает иногда достаточным для купирования и ликвидации воспалительных явлений. Для предупреждения рецидива заболевания необходимо выявить больной зуб, послуживший источником инфекции, и предпринять меры для лечения или удаления его.
В случаях, когда воспалительный процесс имеет тенденцию к нарастанию, несмотря на проводимое лечение, показано хирургическое вмешательство.
Аналогичная и единственно правильная тактика врача необходима при уже развившейся флегмоне. Применение тепловых процедур и отсрочка операции в таких случаях могут только усугубить течение процесса и способствовать распространению гноя. Проведение операции вскрытия флегмоны челюстно-лицевой области имеет свои особенности, отличающиеся от вскрытия флегмоны другой локализации. Эти особенности заключаются в следующем: 1) вскрытие флегмоны преследует цель не только опорожнения гнойника, но и пересечения и дренирования путей возможного распространения гноя; 2) операция производится часто не только в тех случаях, когда определяется размягчение инфильтрата, но обязательно тогда, когда имеется угроза миграции экссудата в соседние отделы, особенно на шею, даже при отсутствии флюктуации; 3) учитывая эстетическое значение лица разрез для вскрытия производят по линии естественных складок, под краем нижней челюсти, иногда несколько в стороне от основного очага 4) наличие в оперируемой области ветвей лицевого нерва требует соблюдения осторожности - остро рассекают кожу и клетчатку, а дальнейший подход к гнойнику осуществляют тупо. Предлагаемая схема иллюстрирует наиболее выгодные линии разрезов для вскрытия флегмоны.
Наилучшим видом обезболивания при вскрытии флегмоны является наркоз (фторотан + закись азота + кислород, либо даже только закись азота + кислород). Наркоз позволяет, не травмируя больного как психически, так и физически, произвести обязательную пальцевую ревизию полости гнойника, ликвидировать карманы, перемычки и, если необходимо, создать контрапертуру.
После опорожнения полости от гноя в нее рыхло вводят йодоформный тампон или резиновую полоску. Если гной при вскрытии инфильтрата не получен или когда ткани в ране ареактивны, рекомендуется вводить тампон с гипертоническим раствором. Сверху накладывают ватно-марлевую повязку, удерживаемую ходами бинта. Обычно тампон, начиная со следующего после операции дня, подтягивают и конец обрезают.
В случаях сильного пропитывания гноем, тампона менять его следует чаще (2 раза в сутки), иначе он обтурирует просвет раны и затруднит отток гноя. Полость гнойника очищается от гноя и омертвевшей клетчатки на 7-10-е сутки. Чтобы ускорить очищение гнойной полости, широко используют метод диализа. С этой целью полость гнойника при перевязках промывают струйно различными антисептиками (растворы фурацилина 1:1000, хлордиксидина 0,5% и др.).
При хроническом диализе, когда в полость гнойника капельно вводится жидкость на протяжении иногда нескольких суток, используется изотонический раствор хлорида натрия или слабый раствор какого-либо антисептика.
Иногда в результате проведенной операции не удается предупредить развитие нового воспалительного очага, возникшего вследствие проникновения инфекции в соседние отделы. В подобных случаях показано повторное хирургическое вмешательство для ликвидации воспалительного процесса иной локализации.
При анаэробном характере флегмоны вскрытие полости гнойника производят более широким разрезом, а иногда 2-3 разрезами. Рану многократно промывают раствором перекиси водорода. Вводимые в рану тампоны смачивают в 1-20Jo растворе перманганата калия.
Хорошие результаты получены у больных с тяжелыми формами флегмоны челюстно-лицевой области (особенно при наличии анаэробов) после проведения 3-4 сеансов гипербаротерапии. Благотворное влияние повышенного содержания кислорода на организм в целом и на область острого гнойного воспаления в частности способствует более быстрому выздоровлению больных, предупреждая активизацию анаэробов, сокращая продолжительность течения гнойного процесса, режим сеансов гипербаротерапии обычный: давление в камере 2 ата, время компрессии и декомпрессии по 15 мин, время насыщения (сатурации) 45 мин. Обычно 3-4 сеансов бывает достаточно для существенного улучшения состояния больных с флегмоной челюстно-лицевой области. В тяжелых случаях анаэробной инфекции гипербарическая оксигенация абсолютно показана.
В последнее время успешно используют ультразвук. «Озвучание» полости гнойника, которая предварительно заполняется тем или иным раствором (фурацилин, изотонический раствор хлорида натрия, серебряная вода и пр.), приводит к уничтожению бактерий в ране и способствует нормализации микроциркуляции.
Получены первые положительные результаты воздействия на полость гнойника и саму рану лучей гелий-неонового лазера. При этом ускоряется процесс очищения и заживления раны.
Все большее место в лечении гнойных процессов челюстно-лицевой области занимают протеолитические ферменты, которые применяются как местно (на тампонах), так и в виде внутримышечных инъекций. Применение этих ферментов существенно ускоряет процесс очищения раны от омервевшей клетчатки, что способствует более быстрому выздоровлению.
Большое значение в исходе заболевания лиц с флегмоной челюстно-лицевой области имеет общее лечение. Антибиотики являются мощным средством борьбы с инфекцией, однако различная чувствительность бактерий к тем или иным антибиотикам в ряде случаев сводит на нет их лечебное значение. В связи с этим необходимо при вскрытии флегмоны брать гной для лабораторного определения чувствительности бактерий к антибиотикам. При отсутствии такой возможности следует назначать больным антибиотик широкого спектра действия или сочетание 2-3 антибиотиков. Вводить антибиотики в случаях средней тяжести следует через 3 ч. Эффективны цепорин (по 500 мг 3-5 раз в сутки), олеандомицин (200 000-300 000 ЕД 3-5 раз в сутки), тетраолеан (по 250-500 мг 4 раза в сутки), ампициллин (по 500 мг 4-6 раз в сутки внутрь). В тяжелых случаях назначают сульфаниламиды (сульфадиметоксин по 1 г 2 раза в первые сутки заболевания, затем по 0,5 г 2 раза в день). При явлениях непереносимости антибиотиков увеличивают дозы сульфаниламидов.
При выраженной интоксикации организма для более активного выведения токсинов назначают внутривенное вливание изотонического Раствора хлорида натрия, 5% раствора глюкозы, антисептических и белковых растворов до 1500-3000 мл в сутки, обязательно поливитамины.
При наличии анаэробной инфекции противогангренозную сыворотку Применяют по схеме. При сильных болях назначают анальгин, инъекции Раствора промедола или омнопона. По показаниям, особенно в случаях высокой интоксикации организма и при пожилом возрасте больных, следует применять сердечные средства.
В последнее время все большее значение для лечения гнойно воспалительных процессов приобретает иммунотерапия. С этой целью больным, находящимся в удовлетворительном состоянии, производится одноразовая внутримышечная инъекция 0,5 мл стафилококкового анатоксина, а также вводится 100 мг раствора кристаллического лизоцима (заводской фасовки) 3 раза в сутки в течение 5 дней, гамма-глобулин и др. В случаях более тяжелого течения флегмоны дополнительно внутривенно или внутримышечно вводят по 4 мл 2 раза в день антистафилококковый гамма-глобулин (2-3 дня), гипериммунную плазму. Включение иммунотерапии в лечение острых воспалительных процессов челюстно-лицевой области способствует ускорению выздоровления больных и уменьшает число тяжелых осложнений.
Большое значение имеет организация питания больных. В связи с тем что у больных с флегмоной челюстно-лицевой области, как правило, бывает нарушен акт жевания, а иногда и глотания, пища должна быть жидкой. Кроме того, из-за резких болевых ощущений, возникающих при попытке произвести жевательное или глотательное движение, больные едят крайне мало, поэтому пища должна быть высококалорийной (сливки, сметана, яйца, какао, масло, крепкий бульон, сахар и т. д.), В связи с отсутствием нормального акта жевания естественное самоочищение полости рта таких больных резко нарушается, поэтому они нуждаются в специальном уходе: 3-4-кратном промывании с помощью резинового баллона полости рта раствором фурацилина (1:5000) или бледно-розовым (0,1%) раствором перманганата калия. Заключительным и обязательным этапом лечения должна быть тщательно проведенная санация полости рта.
Наиболее часто в практике встречаются флегмоны подчелюстной и подподбородочной области, дна полости рта.
Флегмона подчелюстной области. Подчелюстная область ограничена нижним краем нижней челюсти и обоими брюшками двубрюшной мышцы. В этой области расположены подчелюстная слюнная железа, лимфатические узлы, клетчатка.
Обычно подчелюстные флегмоны возникают в результате одонтогенной инфекции. Развитие воспалительного процесса чаще начинается с аденита, который переходит в периаденит и аденофлегмону, реже как следствие перехода воспаления из соседних областей либо в результате периостита или остеомиелита нижней челюсти (остеофлегмона).
При флегмоне область подчелюстного треугольника теряет свои очертания, появляется болезненная припухлость (рис. 105).

Цвет кожи вначале не изменен. По мере развития процесса появляется гиперемия, нарастает напряжение, кожа не собирается в складку. Пальпация становится все более болезненной. Появляется коллатеральный отек. Открывание рта болезненно. Сведение челюстей бывает различной степени. Иногда болезненно глотание. Общее состояние больных зависит от вирулентности инфекции.
Лечение подчелюстной флегмоны заключается во вскрытии ее разрезом параллельно нижнему краю тела нижней челюсти, отступя от него на 1,5-2 см. Этим предотвращается повреждение лицевой артерии и краевой ветви лицевого нерва, которое может вызвать кровотечение и опущение угла рта. Рану дренируют марлей. Заживление наступает вторичным натяжением. Образование рубца не вызывает серьезных эстетических нарушений.
Флегмона подподбородочной области. Подподбородочная область ограничена передними брюшками обеих двубрюшных мышц и подъязычной костью. В межмышечной жировой клетчатке расположены подподбородочные лимфатические узлы.
Очагами инфекции чаще всего служат нижние фронтальные зубы. Входными воротами инфекции могут быть слизистая оболочка переднего отдела полости рта при нарушении ее целостности, а также травмы, ссадины и гнойничковые заболевания кожи подбородочной области. При наличии одонтогенной инфекции появляются признаки лимфаденита. Незначительно повышается температура тела. По мере нарастания воспалительных явлений она поднимается до 38°С. Увеличивается припухлость. Открывание рта свободное, глотание безболезненное (рис. 106).

Однако поражение лимфатических узлов вблизи подъязычной кости вызывает затруднение глотания. Общее состояние больных чаще остается удовлетворительным. С целью лечения вскрывают подбородочную флегмону по средней линии либо поперечным разрезом.
Флегмона дна полости рта . Дно полости рта - совокупность мягких тканей, расположенных между слизистой оболочкой, выстилающей дно полости рта, и кожей. Основу дна полости рта составляет челюстно-подъязычная мышца, расположенная между обеими половинками нижней челюсти и подъязычной костью. Отдельные мышечные группы разделены фасциальными листками и прослойками рыхлой соединительной ткани и жировой клетчатки. Воспалительный процесс в данной области обычно носит разлитой характер, захватывая всю или большую часть дна полости рта. Плотная болезненная припухлость захватывает подподбородочную и подчелюстные области. Подъязычные валики приподняты, гребни их покрыты фиброзным налетом, язык отекает, часто не помещается во рту, обложен. Изо рта вытекает густая слюна. Речь, жевание и глотание затруднены, болезненны (рис. 107).

Лечение флегмоны дна полости рта (вскрытие ее) не терпит отлагательства. Необходимы широкие разрезы, обеспечивающие отток экссудата и достаточную аэрацию глубоко расположенных тканей.
Отвечает этим требованиям широкий воротниковый разрез, иногда с Дополнительным разрезом по средней линии шеи.
Некротическая флегмона дна полости рта (ангина Людвига) . Особый вид флегмоны дна полости рта получил название по имени автора, описавшего его в 1836 г. Несмотря на то что флегмона встречается редко, ее клиника и лечение заслуживают внимания. Это заболевание отличается особой тяжестью течения и наиболее тяжелым исходом. Начинается процесс чаще всего в подчелюстном треугольнике или сразу поражает все дно полости рта. Входными воротами инфекции являются разрушенные кариесом зубы. Вначале появляется плотная, сравнительно малоболезненная припухлость дна полости рта. Воспалительный инфильтрат захватывает подчелюстные и подподбородочную области и спускается на шею. Рот обычно полуоткрыт, язык отечен. Подъязычные валики приподняты и покрыты сухим фиброзным налетом, полость рта сухая. Пульс частый, температура повышается до 38-39°С. Общее состояния больного прогрессивно ухудшается. При отсутствии лечения смерть обычно наступает вследствие развившегося сепсиса и падения сердечной деятельности.
Лечение ангины Людвига заключается в широких разрезах области дна полости рта в возможно ранние сроки. Применяют воротниковые разрезы по шейной складке от одного угла нижней челюсти до другого в сочетании с разрезом по средней линии шеи. Типично для этого вида флегмоны почти полное отсутствие гнойного экссудата. При разрезе в глубине тканей обнаруживаются некротические очаги со скудным количеством кровянистой жидкости с резким гнилостным запахом, выделением пузырьков газа, что свидельствует об анаэробном характере бактерий, вызвавших флегмону. Однако в посевах материала, взятого из раны, часто обнаруживают гемолитический стрептококк. Очевидно, процесс вызывается смешанной инфекцией (анаэробы и кокковая флора), в то время как особенность течения заболевания в основном определяют анаэробы.
Рану необходимо часто орошать выделяющими кислород препаратами, для чего перевязку производят несколько раз в сутки.
В комплекс лечения входят противогангренозная сыворотка, ударные Дозы антибиотиков широкого спектра действия, внутривенное введение больших количеств изотонического раствора хлорида натрия и 5% раствора глюкозы, витамины. Необходимо поддерживать сердечную Деятельность. В случаях затрудненного дыхания, возникающего в результате сдавления верхних дыхательных путей отечными тканями, Иногда необходима трахеотомия. Промедление с оперативным вмешательством и началом активного терапевтического лечения грозит летальным исходом. До эры антибиотиков смерть при ангине Людвига наступала в 80% случаев.
Флегмона подчелюстной области - это скопление гнойных веществ, поражающих жировую клетчатку в соответствующем месте. Патология довольно-таки быстро прогрессирует и распространяется на костную, мышечную ткань, а также сухожилия. Затронутые участки при этом горячие, покрасневшие, вызывают боль при надавливании.
От простого подчелюстной области отличается специфической размытостью границ и затрагиванием прилегающих тканей.
Разновидности патологии
С учетом того, как и по каким причинам развилось заболевание, оно бывает первичным и вторичным. Первый вариант болезни является самостоятельной патологией, которая появляется из-за попадания в организм патогенных микроорганизмов. Активизируются бактерии на фоне ослабленной иммунной системы. Вторичная форма болезни проявляется в результате распространения гноя по мягким тканям внутренних систем из-за абсцесса, лопнувшего фурункула и прочих скоплений.
Кроме того, флегмона подчелюстной области бывает острой и хронической. Первая характеризуется резким ухудшением самочувствия больного, повышением температуры тела вплоть до 40 градусов. Хроническая патология обладает вялотекущим характером без очевидных изменений. При этом поверхность воспаленного участка заметно синеет и уплотняется.
Код флегмоны подчелюстной области по МКБ-10 (международной классификации болезней) - К12.2. Патология также бывает глубокой и поверхностной. Первая форма характеризуется воспалением близлежащих тканей под слоями эпителия. При поверхностном заболевании поражаются мягкие органы, располагающиеся под мышцами.
К слову, эта патология может развиться не только в области челюсти, но и любой другой части тела.
Виды
Специалисты выделяют несколько видов флегмоны подчелюстной области:
- Серозный. Это первоначальная стадия заболевания. В травмированных местах накопляется экссудат, а жировая ткань при этом инфильтруется. Клетчатка по своей структуре напоминает холодец. Рубеж между здоровыми и пораженными тканями не отчетлив.
- Гнойный. Эта стадия отличается гистолизом - процессом расплавления тканей с формированием в дальнейшем гноя. При этом экссудат становится белесым, желтым или зеленоватым, мутным. Возникают свищи и язвочки. В случае распространения воспалительного процесса патология охватывает мышечную и костную ткань, которая впоследствии тоже травмируется.
- Гнилостный. Эта форма сопровождается выработкой зловонных газов. Ткани становятся рыхлыми, похожими на темную полужидкую массу. Гнилостная флегмона обязательно сопровождается сильной интоксикацией.
- Некротический. При этой форме возникают некротические очаги, которые впоследствии плавятся и отторгаются. В результате вместо них появляются раны. В случае благоприятного течения патологии воспаленное место отделяется и подвергается абсцессу, который запросто вскрывается.
- Анаэробный. Это серозное заболевание с распространенными некротическими очагами. Эта форма отличается образованием пузырьков газа. Травмированные ткани становятся серыми, приобретают ужасный запах. При надавливании на травмированный участок можно услышать хруст, который возникает из-за газов.
Все стадии флегмоны подчелюстной области (код по МКБ-10 указан выше) имеют острое течение и зачастую обретают злокачественный характер.
Возбудитель
Непосредственной предпосылкой к развитию патологии являются патогенные микроорганизмы. Просачиваясь сквозь рану, они проникают в лимфу и кровь, после чего распространяются по всему телу. Как правило, возбудителями флегмоны подчелюстной области становятся золотистые стафилококки и стрептококки. Однако причины могут крыться в активной деятельности других бактерий:
- синегнойной палочки;
- клостридии;
- протея;
- пептококка;
- кишечной палочки;
- пневмококка;
- паратифозной либо дифтерийной палочки.
Обычно микроорганизмы попадают в клетчатку через открытые раны.
В некоторых случаях через биологические жидкости бактерии проникают в жировые ткани из уже имеющегося в организме инфекционного источника. Патогенный очаг может возникнуть на фоне ангины, фурункулеза, а также других болезней ротовой, носовой полости, гортани.
Вероятно распространение инфекции на близлежащие ткани из-за прорыва Иногда флегмона подчелюстной области развивается после попадания в подкожную клетчатку разнообразных химических соединений, например, керосина либо скипидара.
Этиология
Прогрессирование воспалительного явления обычно начинается с периаденита либо аденита, намного реже в качестве следствия перехода инфекции из ближайших тканей или остеомиелита нижней челюсти. Как правило, поднижнечелюстная флегмона является последствием одонтогенных инфекций фронтальных зубов.

Другими словами, различные осложнения стоматологических недугов вполне способны привести к развитию этого заболевания. Именно одонтогенная флегмона подчелюстной области считается самой распространенной разновидностью заболевания с определенной локацией.
Причины патологии
Чаще всего ее появление бывает связано с затруднением при прорезывании зубов мудрости или является следствием осложненного течения периостита, лимфаденита и остеомиелита. Однако этим список причин флегмоны подчелюстной области не ограничивается. Существует ряд дополнительных факторов.
Риск заболевания флегмоной значительно повышается, если человек страдает от таких болезней:
- туберкулез:
- сахарный диабет;
- иммунодефицит;
- проблемы с кровью, например, тромбоцитопения или анемия;
- зависимость от спиртных напитков либо наркотических веществ.
Признаки воспалительного процесса
- повышение температуры тела до 39-40 градусов;
- тошнота и рвотные позывы;
- заметная вялость, пониженная работоспособность;
- мигрени;
- нарушения сердечного ритма;
- сильная жажда;
- интоксикация;
- уменьшение количества мочи при опорожнениях мочевого пузыря.

Клиническая картина
Поднижнечелюстной треугольник утрачивает свои черты, возникает болезненная припухлость. Патологический участок заметно краснеет и отекает. Лимфоузлы, находящиеся возле пораженного места, значительно увеличиваются. В случае односторонней патологии обычно это касается только одного бока. Например, у пациента с одонтогенной флегмоной подчелюстной области слева, как правило, увеличивается лимфоузел только с этой стороны. Травмированная область тактильно кажется горячей, эпителий на ней лоснится. Болевой синдром проявляется при движении.
По мере прогрессирования патологического состояния возникает гиперемия, напряжение постоянно нарастает, кожа перестает собираться в складку. Пальпация становится с каждым разом болезненнее. Проявляется коллатеральный отек. Пациенту больно открывать рот, челюсти при этом могут сводиться по-разному. В некоторых случаях глотание также сопровождается болью. Из ротовой полости доносится ужасный запах, наблюдается избыточная выработка слюны. Лицо может перекоситься, ткани обретают отечность в зоне шеи и подбородка. Общее самочувствие пациента обусловливается вирулентностью инфекции.
Поверхностная патология обнаруживается с легкостью. Квалифицированный специалист запросто узнает эту болезнь при зрительном осмотре. А вот глубокие формы флегмоны подчелюстной области требуют дополнительных исследований:
- рентгенографии;
- пункции травмированной зоны;
- ультразвукового обследования;
- магнитно-резонансной либо компьютерной томографии.

Вероятные осложнения
Прогрессируя и распространяясь по всему организму, патогенные бактерии способны стать причиной других заболеваний:
- рожи;
- гнойного менингита;
- тромбофлебита;
- заражения крови;
- лимфаденита.
Если патологический процесс охватывает близледащие ткани, травмируются легкие, суставы, появляется остиомиелит.
Наиболее опасным последствием болезни считается гнойный артериит. При этом заболевании поражаются стенки сосудов, вследствие чего открывается обширное кровотечение.
Лечение флегмоны подчелюстной области
Это заболевание грозит инфицированному человеку летальным исходом, поэтому терапия осуществляется исключительно в стационарных условиях. На начальных стадиях патологии пациент может обойтись без хирургического вмешательства. Больному с подтвержденным диагнозом "флегмона подчелюстной области" назначают:
- прогревающие манипуляции с использованием инфракрасного излучения, компрессов и грелок;
- специальные компрессы с ртутной мазью, но вместе с УВЧ этот метод применять нельзя.
Хирургическое вмешательство
Если на воспаленном участке уже сформировался инфильтрат, то операция необходима, в особенности на гнойной стадии патологии. Вмешательство осуществляется под общей анестезией. Врач проделывает большой надрез, охватывающий глубокие и поверхностные слои эпителия.

После устранения гноя оставшаяся рана обрабатывается водой и дезинфекторами. Дренаж производится посредством трубок, резиновых выпускников и полутрубок. После хирургического вмешательства пациенты чувствуют себя намного лучше.
После проведенных манипуляций на рану накладывается компресс с мазью "Левомеколь" и гипертоническим раствором.
Реабилитационный период
Больным стоит иметь в виду, что использовать повязки с добавлением тетрациклиновой мази или линимента по Вишневскому сразу после операции ни в коем случае нельзя. Ведь эти препараты мешают необходимому оттоку гноя. Для ускорения процесса отторжения поврежденных клеток можно воспользоваться некролитическими медикаментами типа "Террилитина" или "Трипсина".
После удаления содержимого воспаленного места применяются лечебные повязки из марли.
Для более быстрого заживления можно взять мазь "Троксевазин" или метилурациловую. Для улучшения местного иммунитета отлично подойдут жирные мази: стрептоцидовая, синтомициновая, неомициновая. Для предотвращения повторного инфицирования можно использовать медикаменты на водной основе: деоксидиновую мазь либо "Левосин".
Для облегчения общего состояния больного могут применяться и другие терапевтические процедуры:
- Для ускорения процесса рубцевания тканей используется масло облепихи либо шиповника, а также "Троксевазин".
- В том случае, когда раны слишком глубокие либо долгое время не затягиваются, осуществляется дермопластика.
- При острой флегмоне больному обязательно выписываются антибиотики, самыми эффективными среди которых в такой ситуации считаются "Эритромицин", "Гентамицин", "Цефуроксим". Эти медикаменты пациент должен употреблять до тех пор, пока воспаление полностью не исчезнет.

- На анаэробной стадии больному вводится
- Для нейтрализации токсинов и стабилизации кислотно-щелочного баланса крови используется раствор хлористого кальция. Это вещество применяют также для тонизирования сосудов.
- Для активизации функционирования сердечных мышц внутривенно вводится раствор глюкозы.
- Для поддержания иммунитета пациенту выписываются витаминные комплексы наподобие "Алфавита" и "Витрума".
Профилактика
Для предупреждения развития столь неприятного недуга, как флегмона подчелюстной области, необходимо:
- Обрабатывать все открытые раны антисептиками.
- В случае возникновения первых признаков патологии следует немедленно обратиться к дерматологу.

- Два раза в течение года необходимо посещать стоматолога.
- Следует избегать контакта кожи с бытовой химией и попадания в глубокие ее слои агрессивных химических веществ.
Большинство пациентов обращаются к стоматологу по причине зубной боли или любых других проблем, связанных с зубами, однако объектами лечения в стоматологии могут выступать не только они. Дело в том, что челюстно-лицевая область способна преподнести немало неприятных сюрпризов, связанных с заболеваниями шеи, слизистой и мягких тканей ротовой полости. Вы можете столкнуться с воспалительным процессом, который будет трудно привязать к зубам, однако именно они могут являться вероятной причиной болезни. Таким образом, заранее зная признаки воспалительных процессов, вы сможете вовремя среагировать на ситуацию и не довести заболевание до хронической формы, обратившись к специалисту за лечением.
Причины
Наиболее вероятная причина возникновения абсцесса челюсти — механическое повреждение , травма или пародонтальные карманы (щели между зубом и десной, в которые может попасть инфекция). Абсцесс способна вызвать любая инфекция, попавшая в поврежденную область как извне, так и по кровотоку организма. При наличии у пациента хронического тонзиллита, причиной образования воспаления могут быть стрептококки и стафилококки, постоянно размножающиеся в гипертрофированных небных миндалинах. В таком случае больному рекомендуется не только лечение самого абсцесса и поврежденных мягких тканей ротовой полости, но и удаление миндалин, если их лечение не представляется возможным. В противном случае инфицирование может повторяться неоднократно.
Симптомы и признаки
Чтобы определить наличие воспалительного процесса, достаточно знать ряд общих признаков, присущих этому заболеванию:
- постоянные сильные головные боли, общее недомогание, озноб;
- в некоторых случаях повышение температуры тела, в частности гиперемия воспаленного участка;
- лейкоцитоз;
- наличие флюктуации (скопления гноя) под слизистой в виде небольшой покрасневшей припухлости.
При наличии вышеуказанных признаков пациенту рекомендуется незамедлительно обратиться к врачу с целью скорейшего лечения, в противном случае воспаление может усилиться, разрастись на соседние области, перерасти в более серьезные заболевания или дать осложнения на органы дыхания.
Виды
Исходя из наличия у человека верхней и нижней частей челюсти, можно разделить данные воспалительные процессы на два вида: абсцесс нижней челюсти (к этому же виду можно отнести и абсцесс подчелюстной, поскольку источники происхождения у них одинаковы) и верхней челюсти.
Абсцесс верхней челюсти
Наиболее частый источник распространения инфекции — верхние зубы мудрости . Вызывает затруднение при открывании рта и глотании.
Абсцесс нижней челюсти
Чаще всего инфекция распространяется от нижних больших коренных зубов (моляров и премоляров). Жалобы пациента по большей части связаны с болью при жевании и глотании.
Абсцесс подчелюстной области характеризуется визуально заметным и болезненным отеком в подчелюстном треугольнике, при этом может быть искажена форма лица.
Лечение и профилактика
Лечение абсцесса челюсти состоит во вскрытии гнойника и дренировании жидкости , после которого поврежденный участок дезинфицируется. В случае высокой температуры пациенту назначаются антибиотики, при общем ослаблении иммунного статуса — иммуномодулирующие препараты, рекомендации по приему анальгетиков также дает врач. В редких случаях для лучшего заживления послеоперационного разреза, назначаются физиотерапевтические процедуры, УФО.
Для профилактики воспалений такого рода желательно раз в шесть месяцев посещать стоматолога, вовремя залечивать пародонтальные карманы, придерживаться щадящей диеты, обогащенной витаминами, а также использовать соответствующие лечебные зубные пасты.
Некоторые адепты нетрадиционной медицины считают, что вышеуказанные воспаления челюстно-лицевой области с легкостью можно вылечить, не прибегая к оперативному вмешательству. Конечно, есть вероятность, что гнойник вскроется самостоятельно, однако если его не вычистить и не удалить из раны остатки отмерших частиц и болезнетворных бактерий, возникнет высокая вероятность перехода острого состояния в хроническое или во флегмону, а также интоксикации организма продуктами распада, оставшимися в необработанном гнойнике.