Липидни препарати. Понижаващи липидите лекарства. нарушен метаболизъм на мазнините
Нарушенията и причините за тях в азбучен ред:
нарушение на метаболизма на мазнините -
Мастния метаболизъм - набор от процеси на храносмилането и усвояването на неутрални мазнини (триглицериди) и техните разпадни продукти в стомашно-чревния тракт, междинният метаболизма на мазнини и мастни киселини, мазнини екскреция, както и техните метаболитни продукти от тялото. Понятията "метаболизъм на мазнините" и " липиден метаболизъмЧесто се използват като синоними, т.е. включени в тъканите на животни и растения включват неутрални мазнини и мастни вещества, обединени под общо наименование на липидите. нарушение мастния метаболизъм причиняват или са резултат от много патологични състояния.
Тялото на възрастен с храна дневно получава средно 70 грама мазнини от животински и растителен произход. В устната кухина Мазнините не се подлагат на никакви промени, защото Слюнката не съдържа ензими, разделящи мазнините. Частично разделяне на мазнините в глицерин или моно-, диглицериди и мастни киселини започва в стомаха. Въпреки това, това се случва при ниска скорост, като в стомаха на човека сок възрастен бозайник липазна активност на ензим катализира хидролитично разцепване на мазнини, е изключително ниска и рН на стомашния сок е далеч от оптималното за действието на този ензим (оптимално рН за стомашна липаза е в диапазона 5 , 5-7,5 рН единици). Освен това, не съществуват условия в стомаха до емулгиране на мазнини и липаза могат активно да хидролизират само на мазнини е под формата на мастна емулсия. Ето защо, при възрастните, мазнините, които съставляват по-голямата част от хранителните мазнини, не се подлагат на специални промени в стомаха.
По-голямата част от хранителните мазнини се разделят в горните части на тънките черва, когато действат липазата на панкреатичния сок. Така наречените панкреатична липаза показва оптимално действие при рН около 8.0 и разцепва субстрати са в състояние emulgarovannom (своя ефект върху субстрати разтваря значително по-слаба). Този ензим катализира естерни връзки на хидролиза (липолиза) в молекулата триглицерид, което води до образуване на две молекули на мастна киселина моноглицерид и бета. Алфа- и бета-диглицериди се образуват като междинни продукти на липолизата.
Регулиране на липидния метаболизъм се извършва на централната нервна система, по-специално на хипоталамуса, който се проявява в етап на храносмилането и усвояването на мазнина в стомашночревния тракт. Денервация на парцели стомашно-чревния тракт, както и състоянието на анестезия води до забавяне на разцепването и усвояването на мазнините. Неврохормонални ефекти върху метаболизма на мазнините се дължи главно на регулирането на мобилизирането на мастни киселини от мастните депа. Известно е, че когато емоционален стрес се увеличава в съдържанието на кръв NEFA (нормална концентрация на NEFA в кръвната плазма е 400-800 микромола / L), поради рязко повишаване на кръвното катехоламин освобождаване, активиране и освобождаване на NEFA липолизата. Ето защо дълготраен емоционален стрес може да доведе до забележима загуба на тегло. След активиране или инхибиране на липолизата действие извършва върху метаболизма на мазнините и много други хормони -. Глюкокортикоидите, глюкагон, АСТН, тироидни хормони, и други, както и реализиран ефектът на различни условия на тялото (глад, охлаждане и т.н.).
При какви заболявания има нарушение на метаболизма на мазнините:
Нарушения на метаболизма на мазнините. Една от причините за липсата на мастна абсорбция в тънките черва може да се дължи на тяхната непълно разцепване или намалява секрецията на панкреатичен сок (панкреатична недостатъчност липаза), или поради намалена поток жлъчката (липса на жлъчни киселини, необходими за да се емулгират мазнини и мастни мицели формация). Друг, най-честата причина за недостатъчно мастна абсорбция в червата е нарушена функция на чревния епител, наблюдавано ентерит, хиповитаминоза, gipokortitsizm и някои други патологични състояния. В този случай, моноглицериди на мастни киселини и не може обикновено да се абсорбира в червата поради повреди нейното епител.
Неправилната абсорбция на мазнини също се наблюдава с панкреатит, обструктивна жълтеница, след субтотална резекция на тънките черва, и vagotomy, което води до намаляване на тонуса на жлъчния мехур и жлъчните забавено влизането в червата. Намалената абсорбция на мазнини се отбелязва с хипогамаглобулинемия, болест на Whipple, радиационна болест.
Нарушаването на абсорбцията на мазнините в тънките черва води до появата на голям брой мазнини и мастни киселини в изпражненията-стеаторея. При продължително увреждане на абсорбцията на мазнини тялото също получава недостатъчно количество мастноразтворими витамини.
Когато намалява активността на липопротеин липаза киселини паузи преход мастни от хиломикрони и липопротеини с ниска плътност (предварително бета липопротеини) плазма в мастните депа. Най-внезапно, това разстройство се проявява в хиперлипопротеинемия тип I (според класификацията на Fredrickson). Този тип на хиперлипопротеинемия, наричани също липемия индуцирана мазнини или giperhilomikronemii, характеризиращ се с това, че общото липсата на липопротеин липаза активност наследствен характер на плазмените триглицериди може да се подложи на разцепване и се натрупват в кръвта. Кръв плазма в такива случаи има млечен вид поради изключително високото съдържание на хиломикрони и се появява в неговите постоянните кремообразни слой хиломикрони. Най-ефективно лечение за тази патология е да се замени естествени мазнини в диетата синтетичен къса верига мастна киселина, съдържаща от 8-10 въглеродни атоми във въглеродната верига, се абсорбира от червата в кръвта директно без образуването на хиломикрони.
В тип V хиперлипопротеинемия, наричан също смесена хиперлипидемия поради намалената активност на липопротеин липаза в кръвта заедно с хиломикрони натрупват липопротеини с ниска плътност. В тези случаи, за интравенозно приложение на пациенти, хепарин, липопротеин липаза активатор, който води до плазмена покритието (тип I хиперлипопротеинемия с хепарин няма ефект). Пациентите предписват диета с ниско съдържание на мазнини и ограничено количество въглехидрати.
В случай на процес нарушение превръщане на предварително бета липопротеини в бета-липопротеини в кръвта се натрупват патологична "плаващ" бета-липопротеин (III тип хиперлипопротеинемия). За тези пациенти се характеризира с намалена толерантност към въглехидрати: въглехидрати натоварване води до постоянно нарастване на съдържанието на триглицериди в кръвта на предварително бета-липопротеини. Характерна е честото комбиниране на този тип хиперлипопротеинемия със захарен диабет.
Натрупването на излишни мазнини в мастната тъкан често се наблюдава при практически здрави хора, особено при хора на средна възраст и възрастни хора. Причината за това е преяждане, при което общото количество калории в храните превишава енергийните разходи на тялото (затлъстяване). Прекомерното отлагане на мазнини често се наблюдава три преход от физически енергична дейност на заседнал живот, когато предишното ниво на възбудимост на храносмилателния центъра и стария апетита и енергийния разход на тялото са значително намалени. Болестно затлъстяване се наблюдава в случаите, самостоятелно или в комбинация, на следните фактори: понижена активност на мастна тъкан по отношение на мобилизирането на мазнини и увеличаване на неговата активност срещу отлагане на мазнини; повишено превръщане на въглехидратите в мазнини, повишена възбудимост на хранителния център, понижена мускулна активност в сравнение с нормалната. Намаляване на мобилизация на мазнини се наблюдава в лезии на хипоталамуса центрове, които са атенюирани импулси, които влизат в мастната тъкан на симпатикови пътища и причина ускоряване на липолиза на неутрални мазнини.
Инхибиране на мобилизация на мазнини от депото да възникне с отслабването на функциите на щитовидната жлеза и хипофизни жлези, хормони, които (тироксин, трийодтиронин, щитовидната жлеза и на растежен хормон, хипофизната lipomobilizuyuschy фактор) активират липолизата. Понижава функция на половите жлези води до прекомерно мазнини отлагане, особено ако е придружено от нарушение на активността на хипофизната жлеза, хипоталамуса центрове и намаляване на мускулната активност (хипофизна синдром, Cushing - болестта на Кушинг). Амплификация превръщане на въглехидратите в мазнини и тяхното отлагане на мастна тъкан възникне при повишена секреция АСТН и инсулин glyukokortikovdov. Основният фактор в развитието на така нареченото наследствено-конституционно затлъстяване е свръхсекрецията на инсулин.
Деленето на мазнини може да се наблюдава в някои части на мастната тъкан, вкл. намиращи се в зоните на разпространение на определени нервни влакна. Такова отлагане на мазнини, или, обратно, атрофия на подкожна мастна тъкан са свързани с промени в трофичен функцията на нервната система ( липидози , Липоматоза, липодистрофия).
Недостатъчно мазнини отлагане на мастна тъкан (загуба) се развива в резултат на инхибиране на храна център възбудимост намаляване на абсорбцията на мазнини и въглехидрати (например, ентерити), мобилизация на мазнини обработва преобладаване на мастната тъкан на неговото отлагане и при продължително гладуване.
образуване Нарушение на мазнини от въглехидрати може да се наблюдава в вегетативни лезии (трофични) центрове на хипоталамо-хипофизната система и надбъбречната кора. Такива смущения в основата прогресивно намаляване на кахексията хипофизната (хипоталамо-хипофизната недостатъчност) и болестта на Addison.
Натрупването на мазнини в чернодробните клетки често е реакция на черния дроб на различни заболявания, токсични ефекти и увреждания. Натрупването на мазнини в черния дроб се получава, когато скоростта на образуване на триглицериди в нея надвишава степента на тяхното използване. Стеатоза на черния дроб се наблюдава при захарен диабет, затлъстяване, протеин недохранване, с алкохолно отравяне, тетрахлорметан, фосфор и недостатъчност липотропни агенти в организма.
Един от най-честите заболявания на липидния метаболизъм при хора е кетоза - повишено образуване на тялото, натрупване в тъканите и кръвта и урината на кетонни тела.
Под влияние на йонизиращо лъчение метаболизма на мазнините в различни тъкани на тялото претърпява съществени промени, които имат качествени и времевите характеристики, в зависимост от вида на тъканта. Облъчването на лигавицата на тънките черва намалява съдържанието на липопротеини, фосфолипиди, мастни киселини и холестерол, което се дължи не само чрез разрушаване на мукозни клетки, но инхибирането на липидния синтез в тях. липазна активност в тънките черва слизестата обвивка намалява по време на облъчване, като по този начин намаляване на интензивността на мазнини храносмилането и усвояването на триглицериди на; абсорбцията на мастни киселини се възпрепятства в по-малка степен. В зависимост от условията на хранителните липиди в черния дроб по време на излагане на тялото на йонизиращо лъчение, се увеличава или остава непроменена, но във всеки случай се стимулира синтеза на така наречените общите липиди и отделните фракции - триглицериди, фосфолипиди, мастни киселини и холестерол, и инхибира синтеза на неутрални мазнини, конюгиран с гликолиза (или гликогенолиза) и активиране на синтеза на мазнини от оцетна киселина. В резултат на нарушаването на метаболизма на мазнините в черния дроб след неспецифична реакция на радиация, обикновено се развива хиперлипемия. В основата на развитието на механизъм за хиперлипемия след облъчване не е толкова много мазнини мобилизация от периферните мастните депа като укрепване биосинтеза му в черния дроб.
По време на първите дни след облъчване в мастната тъкан се подобрява липидния синтез от глюкоза и неговите метаболити, което е свързано с активирането на глюконеогенезата и хипергликемия и последващото увеличение на съдържанието на инсулин в кръвта. По-късно, след облъчването, интензивността на мастната синтеза в мастната тъкан намалява и се заменя с повишената мобилизация на мазнини от мастните запаси. тъкани радиочувствителни (мозъка, бъбреците, белите дробове, скелетната мускулатура и миокарда) значителни промени в метаболизма на мазнините след настъпва експозиция.
На какво лекари да се обърне, ако има нарушение на мазнините метаболизъм:
Забелязали ли сте нарушение на метаболизма на мазнините? Искате ли да научите по-подробна информация или имате нужда от проверка? Можете да направете среща с лекар - Клиника евролаборатория винаги на ваше разположение! Най-добрите лекари ще ви прегледат, ще изследват външните признаци и ще ви помогнат да идентифицирате болестта чрез симптоми, да се консултирате и да ви предостави необходимата помощ. Можете също така обадете се на лекар вкъщи, клиника евролаборатория е отворен за вас денонощно.
Как да се свържете с клиниката:
Телефонният номер на нашата клиника в Киев: (+38 044) 206-20-00 (многоканален). Секретарят на клиниката ще ви вземе удобен ден и час за посещение при лекаря. Намерени са координатите и посоките. Вижте по-подробно за всички услуги на клиниката върху нея.
(+38 044) 206-20-00
Ако преди това сте завършили някакви изследвания, не забравяйте да вземете резултатите си в кабинета на лекаря. Ако не са извършени проучвания, ще направим всичко необходимо в нашата клиника или с нашите колеги в други клиники.
Загубили ли сте метаболизма на мазнините? Необходимо е да се подходи внимателно към състоянието на вашето здраве като цяло. Хората не обръщат достатъчно внимание симптоми на заболявания и не осъзнават, че тези заболявания могат да бъдат животозастрашаващи. Има много заболявания, които първоначално не се проявяват в нашето тяло, но накрая се оказва, че за съжаление те вече се лекуват твърде късно. Всяка болест има свои собствени специфични признаци, характерни външни прояви - т.нар симптомите на заболяването, Определението на симптомите е първата стъпка в диагностиката на заболяванията като цяло. За това просто е необходимо няколко пъти годишно подлежат на медицински преглед, не само за да се предотврати ужасното заболяване, но и да се поддържа здрав ум в тялото и тялото като цяло.
Ако искате да зададете въпрос на лекар - използвайте раздела онлайн консултации , може би ще намерите отговори на вашите въпроси и прочетете съвети за грижа за себе си, Ако се интересувате от прегледи за клиники и лекари - опитайте се да намерите информацията, от която се нуждаете. Също така се регистрирайте в медицинския портал евролабораторияда бъдете постоянно актуализирани с последните новини и актуализации на сайта, които автоматично ще ви бъдат изпратени по пощата.
Картата на симптомите е предназначена единствено за образователни цели. Не се самолекувайте; по всички въпроси, свързани с дефиницията на заболяването и начина, по който се лекува, се свържете с Вашия лекар. EUROLAB не носи отговорност за последствията, причинени от използването на публикуваната на портала информация.
Ако се интересувате от други симптоми на заболяване и видове нарушения или имате други въпроси и предложения - пишете ни , със сигурност ще се опитаме да ви помогнем.
5713
Често в развитието на множество заболявания, те са обвинени в нарушен метаболизъм, в противен случай - метаболизъм. Нека разгледаме по-подробно какво е заложено.
Метаболизмът е съвкупност от процесите на синтезиране и разделяне на веществата и е ясен баланс, който показва, че метаболизмът е нормален. Ако метаболизмът не се нарушава, то не може да се тревожи за здравето, което обаче днес е рядко.
 Проблемите с метаболизма са причинени от много причини и създават сериозни проблеми за човека, което води до затлъстяване и загуба на тегло. И това, и други нарушения предизвикват развитието на патологии. Процесите на обмен се регулират от централната нервната система, отговаря за нормалния метаболизъм на хипоталамуса.
Проблемите с метаболизма са причинени от много причини и създават сериозни проблеми за човека, което води до затлъстяване и загуба на тегло. И това, и други нарушения предизвикват развитието на патологии. Процесите на обмен се регулират от централната нервната система, отговаря за нормалния метаболизъм на хипоталамуса.
Що се отнася до факторите, влияещи върху метаболитните процеси, те могат да бъдат външни и вътрешни. Първите включват недохранване, лоши навици, хиподинамия. За втората причина - различни заболявания, генетично предразположение и нарушаване на хормоналния произход.
Повече подробности за причините и симптомите
Има много причини, водещи до метаболитно разстройство, но те не са напълно проучени до края. В допълнение към нефункционалната наследственост, факторите, които могат да бъдат повлияни, са придобити заболявания, лоши навици. Метаболизмът може да наруши дисфункцията:
- тироидни жлези;
- надбъбречни жлези;
- хипофизната жлеза;
- на половите жлези.
Също така, нарушаването на метаболитните процеси е присъщо на редица патологии, сред които:
- Разрушена обмяна на пикочна киселина, иначе подагра. Болестта се характеризира с натрупване на соли в хрущяла на ставите и бъбреците, което води до подуване и възпаление.
- При хиперхолестеролемия се нарушава катаболизмът на липопротеините с ниска плътност, което води до високо ниво на холестерол. Резултатът от заболяването е атеросклероза, други съдови патологии.
- Болестта на Girke се нарича вродена патология, когато гликоген се натрупва в тъканите. Патологията води до ниски нива на захар, разширяване на черния дроб, проблеми с растежа.
- При алкапонурията, която заплашва в по-голяма степен при мъжете, ставите и гръбначните хрущяли, са засегнати черупките на ушите. Причината е в мутацията на гена, отговорен за синтезата на хомогенезинова киселина.
- Фенилокетонурията е метаболитно разстройство, при което има забавяне в умственото развитие поради липсата на фенилаланин хидроксилаза, която е ензим.
Също така, причините за метаболитните нарушения могат да се дължат на липсата на аминокиселини, микроелементи, витамини в резултат на не правилното хранене, липса на фибри и излишък от мазнини, въглехидрати. Нарушаването на метаболитните и мастните процеси води до недостатъчно физическо натоварване, тенденция към преяждане, злоупотреба с преяждане и тютюнопушене, стресови ситуации и проблеми със съня.
Основните симптоми, показващи метаболитно нарушение, са тенденция към подпухване и прекомерно телесно тегло.
Симптомите включват също лошо състояние на косата, нокти плочи, Като се има предвид, че погрешните метаболитни процеси причиняват недостатъчна обработка на мазнините от черния дроб, тялото натрупва холестерол, липопротеини с ниска плътност. Това провокира развитието на сърдечни, вегета-съдови патологии. Ако обърнете внимание на симптомите, когато болестите тъкмо започват да се образуват, има вероятност да ги предупредите преди да настъпят сериозни усложнения.
Принципи на възстановяване на метаболитните процеси
Има въпрос как да се установи метаболизъм. Ако проблемът е в повишената функция на щитовидната жлеза, лечението трябва да бъде предписано от специалист и да включва приложение фармацевтични препарати, Въпреки това, ако източникът на проблема е бавен метаболизъм, тогава е напълно възможно да го активирате сами, след като предварително сте получили консултация от специалист. За да направите това у дома, ще трябва да следвате следните правила:
Лечение с народни рецепти
В допълнение към диетата, физическата активност, правилното ежедневие за възстановяване, можете да свържете народни средства, като лекувате с помощта на лечебни билки. Помислете как да нормализирате метаболизма в организма, като използвате рецепти, изпитани по време:

Метаболизмът, известен още като метаболизъм, е серия от химични процеси, които са взаимосвързани и са присъщи на всички живи организми, без изключение. Метаболизмът играе важна роля в живота и помага на организма да се адаптира към новите условия. Метаболизмът на тествани в телесните два етапа на органични вещества: катаболизъм (разпадане в прости компоненти) и анаболизъм (синтез на протеини, нуклеинови киселини и липиди).
Нарушения метаболизъм могат да причинят сериозни отклонения в работата на органите и системите. За съжаление диагнозата "неправилен метаболизъм" днес може да се намери много често. Защо се появява?
Защо се нарушава метаболизмът?
Една от най-честите причини за патологични метаболитни нарушения е наследствеността. Но не можете да отпишете генетичния фактор за всички случаи. Причини за неправилно метаболизъм не е напълно изяснен, но не е научно доказано, че възниква като следствие на много заболявания, включително неизправност на хипофизата, щитовидната жлеза, надбъбречните жлези и репродуктивни. Общата причина за метаболитни нарушения често е погрешен начин на живот и в резултат на това вредят на здравето.
При такива заболявания се наблюдава неправилен метаболизъм:
- Хиперхолестеролемия - неправилна обработка на липопротеини с ниска плътност, което води до повишени нива на холестерол в организма и проблеми с кръвоносните съдове. Тези процеси могат да доведат до атеросклероза и други съдови заболявания.
- Подаване - има нарушение на циркулацията на пикочната киселина. В резултат на бъбреците и хрущяла на ставите образуваната сол депозити, което води до възпаление и подуване на ставите.
- Болест Girke - се придружава от голямо количество гликоген в организма. Това води до чернодробна дисфункция, ниска кръвна захар. Децата, страдащи от това заболяване, изостават в растежа.
- Фенилкетонурията е неадекватно количество от ензима фенилаланин хидроксилаза в организма. Това може да доведе до отклонения в душевното здраве на човека.
- Алкапонурията е заболяване, характерно за мъжете. Тя е придружена от поражение на хрущялните тъкани на гръбначния стълб, ставите и ушите. Неговата причина е промяна в гена, който е отговорен за синтеза на хомогенезинова киселина оксидаза.
Да се наруши метаболизма на олово и такива известни фактори като заседнал начин на живот, липса на витамини, аминокиселини и фибри, храни, които съдържат голям брой въглехидрати и мазнини от животински произход. Също така, метаболитни нарушения могат да се развият при хора, страдащи от безсъние, тези, които са нервни, пушат и злоупотребяват с алкохол.
Как се проявява метаболитното разстройство?
Най-често метаболитните нарушения се усещат чрез наднормено тегло, нездравословен тен, подуване, лоша коса и нокти.
Метаболните нарушения най-често оказват негативно влияние върху процесите, отговорни за преработката на мазнини и липопротеини с ниска плътност. Необработените мазнини се натрупват в тялото и това води до повишени нива на холестерол. Излишъкът от холестерол, от своя страна, провокира развитието на сърдечно-съдови заболявания.
За възстановяване на нормалния метаболизъм, без медицински съвет не може да направи. Болести, свързани с тези процеси, е по-добре да се лекуват на ранен етап. В този случай увреждането на тялото няма да бъде толкова важно.
Как трябва да ядете, за да възстановите метаболизма?
Ако има метаболитно разстройство, трябва да обърнете специално внимание на това, как и кога ядете. Необходимо е да се намали количеството въглехидрати и животински мазнини, които влизат в тялото, като постепенно преминават към здравословна диета.
Трябва да ядете, така че храната да не усложнява метаболитните процеси в тялото, а да ги ускорява. В това вие ще помагате често на хранене (4-5 пъти на ден) на малки порции. Ограничавайки количеството храна, ще постигнете постепенно намаляване на апетита, а обемът на стомаха ще намалее.
Не отказвайте изобщо закуската. Следвайте това правило, дори когато не се чувствате като хранене сутрин. Сутрешното хранене "започва" метаболитните процеси в тялото и стимулира нормалната му работа през деня.
За да възстановите метаболизма, трябва да пиете много течности. Водата стимулира метаболизма на клетъчно ниво, в резултат на което клетките са способни да изгарят повече мазнини.
Но просто пиенето на много не е достатъчно, защото течността може да се натрупва в тъканите на тялото и клетките все още ще страдат от дехидратация. За възстановяване на водния баланс тялото се нуждае от достатъчно количество калий и натрий. Натрият помага да абсорбира и задържа течност в тялото, а калийът осигурява нормалното му разпространение, което спомага за бърз метаболизъм.
Източникът на натрий е натриев хлорид, който консумираме ежедневно. Що се отнася до калий, неговите запаси могат да бъдат зареждани от яденето на зеленчуци и плодове, По-специално, истински склад на калий е овесена каша.
За да възстановите метаболизма, пийте зелен чай, който отстранява мастните киселини от тялото. Той нормализира функционирането на щитовидната жлеза и ускорява процесите на метаболизъм и йод. Известен източник на йод е морски кале, Също така, можете да приемате витамини, в които това вещество се съдържа в необходимите количества.
Ако искате да възстановите метаболизма, трябва да имате цитрусови плодове в менюто си. Особено се отнася до грейпфрут и лимони. Последните са не само ускори процеса на обмяната на веществата, а също така съдържа много витамин С и Б. Lemon нормализиране на храносмилането и е добър превантивен склероза в напреднала възраст.
Какви лекарства помагат да се възстанови метаболизма?
Възможно е да се отървете от метаболитните нарушения благодарение на медицински продукти, Той може да бъде както естествени, така и синтетични вещества.
- Екстракт от гуарана, който нормализира клетъчния метаболизъм и ускорява метаболизма на липидите.
- Препарати, включващи морски водорасли - ламинария и фукус
- Ергогенни и термогенни стимулатори (често се използват от спортисти). Кофеинът и витаминът притежават същите свойства.
- Лекарства, които засягат функционирането на щитовидната жлеза, както и синтетични хормонални лекарства. Те причиняват нежелани реакции и имат много противопоказания.
- Препарати на основата на антидепресанти: меридиа, редуктаза на основата на субутрамина и други. Тези лекарства се препоръчват да се приемат само в екстремни случаи, когато други методи не спомагат за възстановяване на метаболизма. Те причиняват много нежелани реакции и имат редица противопоказания.
Възстановяване на метаболизма с помощта на традиционната медицина
Пригответе инфузията с орехови листа. За да направите това, ще ви трябва две супени лъжици сушени листа, които трябва да излеете чаша вряла вода и да настоявате за един час. Бульонът трябва да се приема 4 пъти дневно преди хранене за половин чаша.
Три супени лъжици обикновени хмел, една супена лъжица пащърнак дива, четири супени лъжици зелен фасул и целина излея един литър вряща вода. Получената инфузия трябва да се приема 5-7 пъти на ден за една трета от стъклото. В допълнение към възстановяването на метаболизма, бульонът намалява кръвната захар и предотвратява затлъстяването.
Ако има нарушение на метаболизма на водата и минералите, подгответе такава колекция: горен корен голи и тиква цветя (по 3 супени лъжици), роуд плодове, трева чантата на овчарка и морско кале (по 2 супени лъжици). Три супени лъжици от тази смес трябва да се изсипят с един литър вряла вода и да се оставя да се вари. Пийте една трета от чашата 5-7 пъти на ден.
За да възстановите метаболизма, е добре да ядете глухарче листа. Можете да направите салата от тях или да изстискате сок (1 супена лъжица 3-4 пъти на ден). Глухарче листа подобрява функцията на жлезите с вътрешна секреция, нормализира храносмилането и помага да се отървем от мастните депа.
За да почистите тялото и да възстановите метаболизма, можете да вземете чай от хвощ (три пъти дневно за една четвърт чаша).
Разтопете раздробения корен на житницата, пълзящи в пропорция 1 супена лъжица на чаша вряща вода. Получената инфузия трябва да се приема 1 супена лъжица 4-5 пъти дневно преди хранене.
Пригответе инфузия на жълт кантарион и го приемайте три пъти дневно за една трета чаша.
Смесете 100 грама бречисти пъпки, безсмъртни, жълт кантарион и лайка и поставете тази смес от сушени билки в стъклен буркан. Вечер, пригответе една супена лъжица смес от 0,5 литра вряща вода, оставете я да варя, да се раздробява и да се раздели на две части. Добавете една чаена лъжичка мед и пийте, преди да си легнете. На следващия ден, половин час преди закуска, пийте втората част от бульона, подгрявайте го и добавете лъжица мед. Вземете тази инфузия, докато завърши цялата смес. Тази инфузия подобрява метаболизма, премахва токсините, предотвратява развитието на сърдечно-съдови заболявания.
Един добър начин за ускоряване на метаболизма е сауната и сауната. Но преди да отидете в парната баня, уверете се, че нямате противопоказания за тази процедура. Като добавка след ваната можете да направите масаж. Също така ускорява метаболизма, възстановява кръвообращението и облекчава умората.
препратки
дислипидемия заема централно място сред метаболитните нарушения. Липидният дисбаланс е опасен, тъй като може да доведе до сериозни заболявания на сърдечно-съдовата система.
В момента заболяванията на сърдечно-съдовата система са на първо място по отношение на разпространението и смъртността ( смъртност) сред населението. Ако през 1900 г. сърдечно-съдовите заболявания доведоха до смъртоносен изход в 10% от случаите, до 2000 г. това стана основната причина за смъртта.
Ежегодно от патологии сърца и кръвоносните съдове умират около 17,5 милиона души. Да споделяте исхемична болест на сърцето има 7,4 милиона смъртни случая, удар - 6,7 милиона. Около 75% от смъртните случаи възникват в страните с ниски и средни доходи.
Причината за такова рязко увеличаване на броя на заболяванията на сърдечно-съдовата система е заседнал начин на живот, пушене , погрешно храна , нездравословна храна, прекалена пълнота , константите напрежения , както и липсата на медицински надзор. Развитието на много заболявания на сърцето и кръвоносните съдове може да бъде предотвратено чрез промяна на начина на живот и хранене.
Преобладаването на заболяванията на сърдечно-съдовата система и високата смъртност са глобален проблем. Това води до намаляване на работоспособността на населението и големи икономически загуби. Понастоящем са разработени голям брой препоръки и програми за профилактика и лечение на заболявания на сърдечно-съдовата система. Основната цел на тези програми е да образоват обществеността относно основите на здравословния начин на живот и храненето, както и значението на периодичния медицински мониторинг ( особено тези, изложени на риск).
Какво представлява дислипидемията?
 Дислипидемията е дисбаланс липиди (мазнини
)
в кръвта. Причината може да е нарушение на метаболизма и елиминирането на мазнините, прекомерния прием на мазнини от храната, генетичното предразположение и др. Дислипидемията не е независимо заболяване. Това е лабораторен показател за оценка на риска от развитие на тежки сърдечно-съдови заболявания.
Дислипидемията е дисбаланс липиди (мазнини
)
в кръвта. Причината може да е нарушение на метаболизма и елиминирането на мазнините, прекомерния прием на мазнини от храната, генетичното предразположение и др. Дислипидемията не е независимо заболяване. Това е лабораторен показател за оценка на риска от развитие на тежки сърдечно-съдови заболявания. Тялото се състои от неорганични вещества ( химични съединения, които не съдържат въглерод в структурата) и органични вещества ( химични съединения, чиято структура съдържа въглерод), които идват с храна. Неорганичните вещества включват калий, калций, магнезий, фосфор, натрий и др. За органични вещества - протеини , въглехидрати , нуклеинови киселини и мазнини ( липиди).
Основните плазмени липиди, които имат важно клинично значение, са:
- Холестерол. Това мастно вещество е липид. Около 80% холестерол се произвежда в тялото ( черния дроб, бъбреците, черва , половите жлези), останалите 20% влизат в тялото с храна. Холестеролът е важен компонент на клетъчната структура и осигурява стабилността на клетъчната мембрана в широк диапазон от температури. Най-големият брой холестерол ( 24% ) образува клетъчна стена еритроцити (червени кръвни клетки, носещи кислород). Образуването на мембрани на чернодробните клетки консумира 17% от количеството холестерол, на мембраните на белите мозъчни клетки - 15%, сивото вещество на мозъка 5-7%. Също така този липид е предшественик на жлъчните киселини. В черния дроб холестеролът се превръща в жлъчни киселини и техните соли, които идват от жлъчния мехур в червата и играят важна роля при разтварянето и смученето на хранителни мазнини. Холестеролът формира основата на стероидните хормони - кортизол, прогестерон , тестостерон, алдостерон. В кожата модифицираните холестеролни форми витамин D , който е необходим за хормоналното регулиране на калций и фосфор, укрепването на зъбите и костите имунитет и други.
- Триглицериди. Те са основният източник на енергия за клетките. Състои се от една молекула глицерол и три молекули мастни киселини , Триглицеридите са наситени, мононенаситени и полиненаситени. Наситени мастни киселини ( животински мазнини, кокосово масло и други.) са атерогенни ( допринасящи за атеросклероза ). Мононенаситени мазнини ( зехтин) и полиненаситени мазнини ( слънчогледово масло и други растителни масла) не са атерогенни. Синтезирани в черния дроб, мастната тъкан, червата и също влизат в тялото с храна. Триглицеридите са алтернативен източник на енергия при гладуване, когато изчерпват глюкозните запаси ( който е основният източник на енергия). При липса на глюкоза, триглицеридите в адипоцитите ( клетки, от които се състои мастната тъкан), са разделени чрез специална ензим (химически ускоряващ агент) - липази. Този процес се нарича липолиза. Мастните киселини, освободени в резултат на липолиза, се транспортират до други клетки на тялото, където се окисляват ( изгорени) с освобождаването на енергия. Глицерол ( липолизен продукт) в черния дроб се превръща в глюкоза.
Четирите основни класа липопротеини са:
- Хломикроните ( XM). Състав - триглицериди 90%, холестерол 5%, апопротеини 2%, други липиди 3%. Те се синтезират в стената на тънките черва от хранителни мазнини. Основната функция на хиломикроните е транспортирането на триглицеридите на храната от червата до мастната тъкан, където те се депозират ( са отложени) и в мускулите, където те служат като източник на енергия. След транспортирането на триглицеридите, хиломикроните се превръщат в остатъчни частици ( останки) и носят екзогенната ( пристигащи от околната среда) холестерол до черния дроб.
- Липопротеините с много ниска плътност ( VLDL). Състав - триглицериди 60%, холестерол 15%, апопротеини 10%, други липиди 15%. Синтезирани в черния дроб от ендогенни ( на вътрешния) източници. Основната им функция е да транспортират триглицеридите от черния дроб до мускулните клетки и мастните клетки, а също и да им осигуряват енергия. След това липопротеините с много ниска плътност се трансформират в липопротеини с междинна плътност ( LPPP) и транспортирани до черния дроб. В черния дроб, липопротеини с много ниска плътност VLDL) се превръщат в липопротеини с ниска плътност ( LDL). Увеличаването нивото на липопротеините с много ниска плътност повишава риска от развитие на атеросклероза. Атеросклерозата - хронично заболяване, при което стената на съда се отлага холестерол и други мазнини под формата на плаки, което води до стесняване на лумена на съда и смущения на кръвния поток.
- Липопротеините с ниска плътност ( LDL, липопротеин с ниска плътност). Състав - холестерол 55%, апопротеин 25%, триглицериди 10%, други липиди 10%. Това е главният клас, съдържащ голямо количество холестерол - 70% от плазменото съдържание. Той се образува в черния дроб от липопротеини с много ниска плътност. Основната функция е да се прехвърли нехранителен холестерол ( синтезирани в тялото) към всички тъкани. Липопротеините с ниска плътност ( LDL) са основните атерогенни ( допринасящи за развитието на атеросклероза) фракция от липиди и основната цел при лечението на липид-понижаващи агенти. Съществуват фракции от липопротеини с ниска плътност с различни нива на атерогенност. Така че "малките плътни" LDL имат най-голяма степен на атерогенност, "големите флотационни" LDL са по-малко атерогенни.
- Липопротеините с висока плътност ( HDL, HDL - липопротеин с висока плътност). Съставът - апопротеини 50%, холестерол 20%, триглицериди 3%, други липиди 25%. Те се синтезират в черния дроб. При поглъщане липопротеините с висока плътност се състоят главно от апопротеини. Те съдържат аполипопротеин А1 - протеин от кръвната плазма, който е част от HDL и помага за отстраняване на холестерола от стените на кръвоносните съдове. Тъй като те циркулират в кръвта, те се обогатяват с холестерол и пренасят излишъка от екстрахепатични клетки в черния дроб за по-нататъшно отделяне. Около 30% от холестерола в кръвта е част от липопротеините с висока плътност. Липопротеините с висока плътност са анти-атерогенни, т.е. предотвратяват образуването на атерогенни плаки и развитието на атеросклероза. Високата концентрация на HDL значително намалява риска от коронарна болест на сърцето, атеросклероза и други заболявания на сърдечно-съдовата система.
Класификация на холестерола, триглицеридите, LDL, HDL
| Общ холестерол | |
| < 5,2 ммоль/л (< 200 мг/дл
) 5.2 - 6.1 mmol / l ( 200 до 239 mg / dL) ≥ 6,2 mmol / l ( ≥ 240 mg / dL) | Нормално ниво Гранично високо ниво Високо ниво |
| LDL | |
| < 2,6 ммоль/л (<100 мг/дл
) 2,6-3,3 mmol / l ( 100-129 mg / dL) 3.4-4.0 mmol / l ( 130-159 mg / dL) 4.1-4.8 mmol / l ( 160 - 189 mg / dL) ≥ 4,9 mmol / l ( ≥ 190 mg / dL) | Оптимално ниво Над оптималното Гранично високо ниво Високо ниво Много високо ниво |
| HDL | |
| < 1,0 ммоль/л (< 40 мг/дл для мужчин, < 50 мг/дл для женщин
) 1,0 - 1,59 mmol / l ( 40 - 59 mg / dL) | Ниско ниво ( повишен риск от сърдечно-съдово заболяване) Средно ниво Високо ниво ( намален риск от развитие на сърдечно-съдови заболявания) |
| триглицериди | |
| < 1,7 ммоль/л (< 150 мг/дл
) 1.7-2.2 mmol / 1 ( 150-199 mg / dL) 2.3-4.4 mmol / l ( 200-499 mg / dL) \u003e 4.5 mmol / l ( \u003e 500 mg / dL) | Оптимално ниво Гранично повишено ниво Високо ниво Много високо ниво |
Видове дислипидемия
 Дислипидемията се класифицира според механизма на произход, лабораторните прояви и много други. Ето защо са разработени няколко класификации на дислипидемия. Всяка класификация е индикация за видовете дислипидемия и причините за тяхното възникване.
Дислипидемията се класифицира според механизма на произход, лабораторните прояви и много други. Ето защо са разработени няколко класификации на дислипидемия. Всяка класификация е индикация за видовете дислипидемия и причините за тяхното възникване. Механизмът на липидния дисбаланс е разделен на:
- Първична дислипидемия.Първата дислипидемия се проявява в резултат на метаболитно разстройство, което не е резултат от заболяване. Има първична моногенна, първична полигенна, първична хомозиготна, първична хетерозигозна дислипидемия. Първичната моногенна дислипидемия е наследствено нарушение на липидния метаболизъм, което се свързва с нарушение на гените ( носители на наследствена информация). Основно моногенна дислипидемия е разделена на фамилна комбинирана хиперлипидемия, фамилна хиперхолестеролемия, фамилна хипертриглицеридемия и други семейство giperhilomikronemii. Първичната полигенна дислипидемия се проявява в резултат на наследствени генетични нарушения и на влиянието на външни фактори ( хранене, начин на живот и др). Първичната хомозигозна дислипидемия е изключително рядка форма ( 1 случай на милион), в който детето получава дефектни гени от двамата родители. Първичната хетерозигозна дислипидемия се характеризира с наследяване на дефектен ген от един от родителите. Това се случва много по-често - 1 случай на 500 души.
- Вторична дислипидемия.Вторичната дислипидемия се появява, когато различни заболявания, неправилен начин на живот, с приемането на някои наркотици, По-често се срещат в населението на развитите страни. Нарушаването на липидния метаболизъм се развива със затлъстяване, захарен диабет , хроничен бъбречна недостатъчност , цироза черен дроб, злокачествени новообразувания, заболявания щитовидната жлеза и много други патологии. Пиенето на алкохол, заседналият начин на живот и неправилното хранене също водят до дислипидемия. За лекарства, които нарушават обмена на мазнини, включват - орални контрацептиви ( таблетки с контрацептиви), бета-блокери, тиазидни диуретици ( диуретици), кортикостероиди.
- Хранителна дислипидемия.Хранителната дислипидемия се развива с прекомерен прием на животински мазнини. Има преходна храносмилателна и постоянна хранителна дислипидемия. Преходна хранителна дислипидемия характеризира с временно увеличение на общия холестерол и на липопротеина с ниска плътност след еднократна употреба като храна, богата на животински мазнини. Липидният дисбаланс се развива на следващия ден след хранене. Постоянната хранителна дислипидемия се характеризира с персистиращо нарушение на липидния метаболизъм при редовна консумация на мастни храни.
- изолирана хиперхолестеролемия - повишаване нивото на холестерола в кръвта в липопротеините ( комплекс от протеини и мазнини);
- комбинирана хиперлипидемия - Повишен холестерол и триглицериди.
Класификация на хиперлипидемията от Фредриксън
| тип | Плазмен холестерол | LDL холестерол | Триглицериди на липопротеините | нарушение | атеросклеротична gennost | разпределена про- Стра-Ненков Nosta | клиничен доказателства | лечение |
| аз | Нивото се увеличава или в преразпределението на нормата. | Увеличена или в нормални граници. | Нивото се повишава. | Излишък от хиломикрони. | Не е доказано. | < 1% | - абдоминална ( коремна болка
);
- ксантоми ( образование в кожа и други тъкани в нарушение на липидния метаболизъм); - хепатомегалия ( уголемяване на черния дроб); - липемична ретинопатия ( поражение на ретината при хиперлипидемия). | - диета. |
| Па | Нивото се повишава. | В нормата. | LDL). | Рискът от развитие на атеросклероза, особено на коронарните артерии ( кръвоснабдяващо сърце). | 10% | - ксантоми; - ранна атеросклероза ( хронично съдово заболяване, характеризиращо се с отлагането на холестерол във вътрешната стена на съда). | - статини; - никотинова киселина. |
|
| IIb | Нивото е повишено или нормално. | Нивото се повишава. | Нивото се повишава. | Излишните липопротеини с ниска плътност ( LDL) и липопротеини с много ниска плътност ( VLDL). | Рискът от развитие на атеросклероза значително се увеличава. | 40% | - ксантоми; - ксантелазм ( плоски ксантоми); ранна атеросклероза. | - статини; - никотинова киселина; - гемфиброзил. |
| III | Нивото се повишава. | Нивото се намалява или в границите на нормата. | Нивото се повишава. | Излишък от остатъци ( остатъчни частици) хиломикрони и липопротеини с междинна плътност ( LPPP). | Рискът от атеросклероза е значително повишен ( особено коронарните и периферните артерии). | < 1% | - затлъстяване; - обща атеросклероза; - ксантоми. | предимно гемфиброзил. |
| IV | Нивото се увеличава или в границите на нормата. | нормално, | Нивото се повишава. | Излишък от липопротеини с много ниска плътност ( VLDL). | Рискът от развитие на атеросклероза на коронарната артерия е повишен. | 45% | - абдоминална болест; - Атеросклероза на кръвоносните съдове. | преобладаващо никотинова киселина. |
| V | Нивото се повишава. | В границите на нормата. | Нивото се повишава. | Излишните хиломикрони и липопротеините с много ниска плътност ( VLDL). | Вероятността от развитие на атеросклероза. | 5% | - абдоминална болест; - панкреатична некроза ( смърт на панкреатична тъкан); - затлъстяване; - ксантоми. | - диета ;
- никотинова киселина; - гемфиброзил. |
Класификация по етиология ( причина) на фенотипите на хиперлипидемия
| тип | Основни причини | Вторични причини |
| аз |
|
|
| Па |
|
|
| IIb |
| |
| III |
|
|
| IV |
|
|
| V |
|
|
Причини за дислипидемия
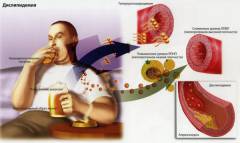 Причините, които водят до нарушение на липидния метаболизъм, са вродени и придобити.
Причините, които водят до нарушение на липидния метаболизъм, са вродени и придобити. Следват следните групи причини за дислипидемия:
- причини за първична дислипидемиянаследство от родители ( от един от родителите или много рядко от двете) на анормален ген, отговорен за синтеза на холестерол;
- причините за вторична дислипидемия- повишен холестерол, триглицериди, липопротеини, причинени от нарушение на метаболизма на мазнините при различни заболявания ( захарен диабет, хипотиреоидизъм и други), погрешния начин на живот ( заседнал начин на живот, пушене, прием на алкохол) и приемането на някои лекарства ( бета-блокери, имуносупресори, диуретици и други).
- причини за хранителна дислипидемия- редовна прекомерна консумация на животински мазнини.
Основните причини за вторична хипертриглицеридемия са:
- генетично предразположение;
- затлъстяване;
- бъбречно заболяване;
- хипотиреоидизъм ( );
- автоимунни заболявания ( заболявания, при които клетките на тялото се разпознават от имунната система като чужди и унищожени) - системен лупус еритематозус;
- лекарства - естрогени (таблетка), тиазидни диуретици, кортикостероиди и други;
- захарен диабет тип 2;
- употребата на голям брой обикновени въглехидрати за храна ( сладкарски изделия, мляко, сладки плодове и зеленчуци).
- хипотиреоидизъм ( персистиращ недостиг на хормони на щитовидната жлеза);
- нефротичен синдром (състояние, при което се наблюдава генерализиран оток, намаляване на нивото на протеините в кръвта, повишаване нивото на протеини в урината);
- анорексия ( хранене разстройство с тежки загуба на тегло);
- терапия с кортикостероиди и имуносупресори ( лекарства, които потискат имунитета).
Модифицираните фактори включват:
- начин на живот- Индукция ( заседнал начин на живот), прекомерно пиене, пушене, хранене с мастни храни, стрес;
- артериална хипертония- постоянно увеличение кръвното налягане ;
- захарен диабет- нарушения на поглъщането на глюкоза с увеличаване на нивото в кръвта за повече от 6 ммол / л на гладно ( норма 3,5 - 5,5 mmol / l);
- абдоминално затлъстяване- Талията е повече от 94 сантиметра за мъжете и повече от 80 сантиметра за жените.
- мъжки пол;
- възраст - мъже над 45-годишна възраст;
- влошена семейна история- наличието на близки роднини на случаи на ранна атеросклероза, семейна дислипидемия, инфаркт на миокарда (смърт на мускулите на сърцето поради нарушение на кръвоснабдяването му), удар ( ) и други.
Целевите нива на основните рискови фактори са:
- кръвното налягане ( Кръвно налягане) < 140/90 мм.рт.ст., при почечной недостаточности - АД < 125/75 мм.рт.ст.;
- общо ниво на холестерол за пациенти с рискови фактори< 5 ммоль/л;
- общо ниво на холестерол за пациенти със сърдечно-съдови заболявания< 4,5 ммоль/л;
- нивото на LDL холестерола ( холестерол с ниска плътност на липопротеините) за пациенти с рискови фактори< 3 ммоль/л;
- ниво на LDL холестерол за пациенти със сърдечно-съдови заболявания< 2,5 ммоль/л;
- ниво на HDL холестерол при мъже / жени\u003e 1 / 1.2 mmol / l;
- ниво на триглицериди ( TG) < 1,7 ммоль/л;
- индекс на атерогенност ( съотношението на общия холестерол към липопротеините с висока плътност) < 3;
- индекс на телесна маса ( съотношението на телесното тегло в кг към квадрата на растежа в m) < 25 кг/м 2 ;
- обиколка на талията мъже / жени< 94/80 сантиметров;
- глюкоза на гладно< 6 ммоль/л.
Как се проявява дислипидемията?
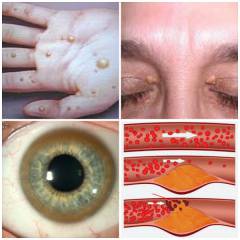 Дислипидемията е изключително лабораторен индикатор. При пациенти с висок холестерол, LDL, триглицериди няма специфични симптоми. Обикновено, липидния метаболизъм са открити случайно при оценката лаборатория на пациенти за рутинна медицинско наблюдение или диагностика на сърдечно-съдови заболявания.
Дислипидемията е изключително лабораторен индикатор. При пациенти с висок холестерол, LDL, триглицериди няма специфични симптоми. Обикновено, липидния метаболизъм са открити случайно при оценката лаборатория на пациенти за рутинна медицинско наблюдение или диагностика на сърдечно-съдови заболявания. Нарушаването на липидния метаболизъм може да се прояви чрез външни симптоми. Външните симптоми обикновено не причиняват дискомфорт на пациента, така че обикновено се пренебрегват и не отиват при лекаря.
Външните симптоми на дислипидемия включват:
- Ксантома. Ксантома представляват патологични образувания върху кожата или други тъкани, състояща се от натрупване на фагоцити ( клетки на имунната система, които абсорбират чужди частици на тялото), съдържащи холестерол и / или триглицериди. Кожни лезии се проявяват при всичките 5 вида дислипидемия. Ксантомите са разделени на еруптивни, грудки, сухожилия, плоски. Енструктивни ксантоми ( се срещат при I, III, IV, V видовете хиперлипидемия) се състоят от меки жълти папули ( плътни възли от червен цвят) с малък размер с локализация в бедрата и бедрата. Глинени ксантоми при II, III, IV видове хиперлипидемия) Представляват голям тумор или локализация плака в лактите, коленете, бедрата и пръстите. Тенденциални ксантоми при II, III видове хиперлипидемия) са по-често разположени в областта на ахилесовото сухожилие ( калтенален сухожилие) и сухожилието на пръстите на разширителя. Flat xanthomas ( при I, II, III видове хиперлипидемия) се намират в областта на кожните гънки.
- Ксантелазма ( плосък ксантом на века). Ксантелазмите са леко извити плоски образувания с жълт цвят в областта на клепачите. Настъпва при тип хиперлипидемия II и III. Xantelasm е по-често се намира на горния клепач във вътрешния ъгъл на окото. Тя може да бъде единична, множествена или една от проявите на ксантоматоза ( много ксантоми на кожни лезии). Това е по-често при възрастните хора и особено при жените. ксантелазма появата и Ксантоми при деца предполагат наследствено хиперхолестеролемичен xanthelasmatosis. ксантелазма появата може да показва наличието на тежка атеросклероза и увеличава риска от инфаркт на миокарда.
- Липоидна дъга на роговицата.Lipoid дъга е кръгъл роговицата инфилтрация роговицата строма липиди. В резултат на мастни депозити роговица губи своята характеристика на обувки, пръстен, образуван от бял или жълтеникав цвят на периферията на роговицата. Съществува и стесняване на зениците, деформация на формата им е възможна. Диагнозата на липоидната дъга не е трудна. Извършва се от офталмолог с помощта на специални апарати.
Възможно хирургично лечение на ксантоматоза за козметични показания. За да направите това, изрязване със скалпел или лазер, електрокоагулация ( електрическа катурност), крио-действие ( излагане на ниски разрушителни температури) и метода на радиовълните ( унищожаване и изрязване на тъкани под влияние на радиовълни). Хирургично лечение прекарват при местна анестезия на амбулаторна база. След процедурата се прилага превръзка и пациентът се прибира у дома. Лечението се извършва в рамките на 1 до 1,5 седмици.
Дислипидемите са опасни усложнения. Нарушаването на метаболизма на мазнините води до развитие на атеросклероза, която е причина за много сърдечно-съдови заболявания и смъртност.
Какво е опасно за повишаване на холестерола?
Нарушението на липидния метаболизъм води до повишаване на общия холестерол, липопротеините с ниска плътност ( LDL - "лош" холестеролVLDL). Дислипидемията няма клинични симптоми, с изключение на ксантоматоза. Най-често хиперлипидемията не причинява дискомфорт на пациента. Основната опасност са усложненията и последиците от нарушаването на метаболизма на мазнините.Основното опасно усложнение на дислипидемията е атеросклерозата. Атеросклерозата е хронично заболяване, характеризиращо се с отлагането на холестерол и други мазнини върху стената на съда, в резултат на което съдовете стават по-плътни и губят еластичност. Хората със средна и старост са по-склонни да страдат от атеросклероза. Също така, могат да настъпят атеросклеротични промени при деца с наследствена дислипидемия.
Обикновено вътрешната стена на съдовете осигурява анти-атерогенно действие ( предотвратява отлагането на атеросклеротични плаки), антитромботично действие ( тромбоза предотвратяване) и бариерната функция. Под въздействието на различни неблагоприятни фактори ( тютюнопушене, заседнал начин на живот, недохранване), както и съпътстващи патологии ( захарен диабет, артериална хипертония) вътрешна стена ( ендотел) на артериите губи своята цялост и защитни функции. Увеличава пропускливостта и адхезията ( прилепяне) на съдовата стена. При дислипидемия клетките във вътрешния слой на кръвоносните съдове се натрупват с общ холестерол, липопротеини с ниска плътност "Лош" холестерол). Липидното отлагане възниква под формата на атеросклеротични плаки. Атеросклеротичната плака е колекция от мазнини ( холестерол) и калций. След това има прикачен файл към този сайт тромбоцитите (кръвните клетки, които осигуряват образование кръвен съсирек и спрете кървенето), протеини и други частици. Това води до образуване на тромб и стесняване на лумена на съда. С времето луменните артерии значително се стесняват, което води до влошаване на кръвообращението и храненето на вътрешните органи и тяхната некроза ( некроза на тъканите). Опасно усложнение може да причини отделянето на част от тромба и миграцията му през кръвоносните съдове. Това може да доведе до тромбоемболизъм - остра запушване на лумена на съда, отделен от първоначалното място на образуване чрез тромб.
В зависимост от атеросклерозните васкуларни лезии има:
- Атеросклерозата на аортата ( най-големият кръвоносен съд, който носи кръв от сърцето до вътрешните органи). Атеросклеротична лезия аортен води до постоянно повишаване на кръвното налягане, до недостатъчност на аортната клапа ( невъзможността да се предотврати обратен поток от кръв от аортата в сърцето), нарушена циркулация на мозъка и други органи.
- Атеросклероза на съдовете на сърцето.Стесняването на лумена на кръвоносните съдове на сърцето и нарушаването на циркулацията води до коронарна болест на сърцето ( CHD). Исхемичната болест на сърцето е заболяване, което се развива с недостатъчен прием на кислород и хранителни вещества към сърдечния мускул. Основните прояви са ангина пекторис (болест, проявена от болка в центъра гръден кош ), миокарден инфаркт ( некроза на мускулния слой на сърцето), аритмия на сърцето (нарушение на нормалния ритъм на сърцето), внезапна сърдечна смърт.
- Атеросклероза на церебрални съдове.Нарушаването на кръвообращението на мозъка води до намаляване на умствената активност. При пълно затваряне на съда с атеросклеротична плака, кръвообращението на мозъчната област се унищожава, последвано от смъртта на мозъчната тъкан в тази област. Тази патология се нарича исхемичен инсулт и е изключително опасна. Усложненията могат да бъдат парализа ( пълна липса на произволни движения в крайниците), нарушения на говора, церебрален оток, кома , Често исхемичен инсулт води до смъртта на пациента.
- Атеросклероза на съдовете на червата.Стесняването на лумена на кръвоносните съдове и нарушаването на кръвоснабдяването на червата води до чревен инфаркт смърт на мястото му поради недостатъчно количество кислород в тъканите).
- Атеросклероза на бъбречни съдове. Характеризира се с нарушение на кръвоснабдяването на бъбреците. Усложненията са инфаркт на миокарда, постоянно повишаване на кръвното налягане и други.
- Съдова атеросклероза долните крайници. Нарушаването на циркулацията на долните крайници се характеризира с появата на интермитентна клаудикация, характеризираща се с външния вид болка в краката по време на ходене и грохот.
- Остри усложнения.Появяват се внезапно поради отделянето на тромба от мястото на първоначалното му прикрепване. Отрязан тромб ( емболия) мигрира през тялото с кръвен поток и може да причини блокиране на всеки съд. Последствията от тромбоемболизма ( запушване на лумена на съда чрез отрязан тромб) може да се превърне в миокарден инфаркт ( смърт на мускулния слой на сърцето), удар ( смърт на част от мозъка поради нарушение на кръвоснабдяването му) и други усложнения, които могат да доведат до смъртта на пациента.
- Хронични усложнения.Атеросклерозата е бавно прогресивно заболяване на кръвоносните съдове. При стесняване на лумена на съда се наблюдава хронична исхемия ( недостатъчно количество кислород и хранителни вещества, дължащо се на понижен кръвоток) на тялото, което той храни.
Общ сърдечно-съдов риск
За оценка на риска от развитие на сърдечно-съдови заболявания и смъртност в продължение на 10 години са разработени специални формули и скали. При дислипидемия сърдечно-съдовият риск предполага вероятност от развитие на сърдечно-съдови заболявания на фона на атеросклероза за определен период от време.Всички пациенти се класифицират според нивото на риска в зависимост от множеството рискови фактори и съпътстващите патологии. Тези скали помагат на лекарите да оценят продължителността на живота на пациента. За всяко ниво на риск, препоръки за скрининг, лечение и мониторинг ( наблюдение) на пациента. Най-известната скала на Framingham за оценка на риска, скалата SCORE ( Системна оценка на коронарния риск), ASSIGN ( Шотландски модел за оценка на риска) и други. Най-често използваното и препоръчително от Европейската група на кардиолозите е скалата SCORE.
Резултатът от SCORE помага да се оцени десетгодишният риск от развитие на смъртни случаи от сърдечно-съдови заболявания, причинени от атеросклеротични васкуларни лезии. Мащабът е таблица с рискови фактори. За изчисляване на общия риск се вземат предвид 2 непроменени фактора ( пол, възраст) и 3 модифицируеми ( пушенето, хипертонията, нивото на холестерола в кръвта).
Съгласно избраните точки:
- Много висок риск ( риск от SCORE ≥ 10%). Тази група включва пациенти със захарен диабет тип 2, миокарден инфаркт, инсулт, хронично бъбречно заболяване, затлъстяване и други тежки патологии. Тези пациенти са диагностицирани с висок холестерол, липопротеин с ниска плътност ( LDL).
- Висок риск ( риск от SCORE ≥ 5% и< 10% ). Високорисковата група включва пациенти с наследствена хиперлипидемия, с хипертония ( високо кръвно налягане) и други патологии.
- Умерен риск ( риск от SCORE ≥ 1% и< 5% ). За тази категория пациенти с умерен риск е по-голямата част от хората на средна възраст. Рискът се увеличава при наличие на преждевременна коронарна артериална болест ( кръвоснабдяващо сърце), затлъстяване, повишени нива на холестерол и липопротеини с ниска плътност и др.
- Нисък риск ( риск от SCORE< 1% ). При ниско рискови пациенти се препоръчва да променят начина си на живот, диетата, редовния медицински надзор, за да избегнат риска от сериозни усложнения.
Също така за оценката на риска от сърдечно-съдови заболявания изчисляването на индекса ( фактор) атерогенност. За изчисляване се използва специална формула и индекси на липидограмата ( нивото на холестерола, липопротеините с ниска плътност, липопротеините с висока плътност).
Коефициентът на атерогенност ( SC) се изчислява по формулата - SC = ( ОХ - ХСЛПВП) / HLDPV.
Можете да приложите друга формула - SC = ( CSLNP + XSLP) / HLDPV.
Като се има предвид нивото на триглицеридите, формулата - SC = ( XSLNP + TG / 2.2) / HLDPV.
Показателите за коефициента на атерогенност и тяхното тълкуване са:
- 2 - 3 (без мерните единици) - индикатор за нормата;
- 3 - 4 - показва умерен риск от атеросклероза и сърдечно-съдови заболявания, които могат да бъдат предотвратени чрез диета и промяна на начина на живот;
- над 4 - показва висок риск от атеросклероза на кръвоносни съдове и сърдечно-съдови заболявания, което изисква лечение с лекарства, понижаващи липидите.
Прогноза на живота с дислипидемия
Прогнозата за живота с дислипидемия е индивидуална за всеки пациент. Това зависи от много фактори и от действията на пациента.Факторите, които засягат прогнозата за живота на пациентите, са:
- възраст;
- съпътстващи заболявания (диабет, затлъстяване);
- нивото на липидите в кръвта;
- артериосклерозата на кръвоносните съдове ( локализация, разпространение, степен на развитие на атеросклеротични промени);
- етиология на дислипидемията наследствено, придобито);
- ранна или късна диагноза;
- своевременно и правилно избрано лечение;
- сърдечно-съдов риск ( върху скалата SCORE);
- наличие на усложнения от дислипидемия ( атеросклероза);
- начин на живот на пациента, хранене, упражнения;
- спазване на препоръките на пациента от страна на лекаря;
- периодичен медицински контрол с изследване на липидограмата ( ).
Ако дислипидемията е диагностицирана вече при наличие на усложнения ( атеросклероза), незабавно започва лечение с лекарства, понижаващи липидите ( намаляване нивата на липидите в кръвта). Прогнозата за живота при такива пациенти е благоприятна, ако пациентът реагира добре на лечението и лекарят успя да постигне целевите нива на липидите в кръвта. В този случай рискът от сърдечно-съдови заболявания и смъртност е значително намален. Пациентът трябва стриктно да спазва инструкциите на лекаря и да се подлага на медицинско наблюдение.
При значително повишаване на нивата на липидите в кръвта, тежките съпътстващи заболявания ( хронично бъбречно заболяване, захарен диабет), с усложнения на атеросклерозата ( страдал от миокарден инфаркт, инсулт) продължителността на живота на пациента е разочароващо. Въпреки лечението с понижаване на липидите, промените в начина на живот и дори достигането на целевите липидни нива в кръвта, патологичните промени в организма и техните последици са необратими. Такива пациенти са в много рискова група с висока смъртност.
Дислипидемията не е причина за повишаване нивата на липидите в кръвта. Смъртността от сърдечно-съдови заболявания се нарежда на първо място в света. Ето защо, окръжни лекари, кардиолози, терапевти и други специалисти имат голяма отговорност за навременното диагностициране на хиперлипидемия, профилактика на сърдечно-съдови заболявания и кръвоносните съдове и намаляват нивото на смъртността от тези заболявания.
Диагноза на дислипидемия
 Дислипидемията е изключително лабораторен индикатор. Обикновено нарушението на метаболизма на мазнините няма клинични симптоми. По-често дислипидемията се диагностицира случайно по време на рутинен медицински преглед или при диагностициране на други заболявания. Появата на хиперлипидемия засяга много фактори, така че трябва внимателно да анализирате всички оплаквания, начина на живот, наследствеността на пациента и други.
Дислипидемията е изключително лабораторен индикатор. Обикновено нарушението на метаболизма на мазнините няма клинични симптоми. По-често дислипидемията се диагностицира случайно по време на рутинен медицински преглед или при диагностициране на други заболявания. Появата на хиперлипидемия засяга много фактори, така че трябва внимателно да анализирате всички оплаквания, начина на живот, наследствеността на пациента и други. В резултат на широкомащабни проучвания беше доказано, че трябва да се направи липидограма (независимо от оплакванията):
- пациенти със захарен диабет тип 2 ( се появява предимно в зряла възраст и старост);
- пушачи;
- пациенти, страдащи от затлъстяване;
- пациенти с наследствена тежест ( с случаи на сърдечно-съдови заболявания в близки роднини);
- пациенти с високо кръвно налягане ( над 140/80 мм. Hg);
- пациенти с инструментално потвърдени сърдечно-съдови заболявания ( Сърдечен ултразвук , ЕКГ ).
На първо място, лекарят ще събира подробно анамнезата на пациента.
Анамнезата включва:
- анамнеза за оплаквания и заболяване - какво тревожи пациента в момента, когато се появиха ксантомите ( плътни възли на холестерола над повърхността на сухожилията), ксантелази ( отлагане на холестеролни възли под кожата на клепачите), липоидната дъга на роговицата ( натрупване на холестерол в ръбовете на роговицата);
- анамнеза на живота - какви съпътстващи заболявания присъстват в пациента ( захарен диабет, заболяване на щитовидната жлеза), какви болести е претърпял ( миокарден инфаркт, инсулт и други), какъв е начинът на живот, какви храни предпочитат, лошите навици ( пушенето, алкохолът, заседналия начин на живот);
- семейна анамнеза- Кои заболявания са най-близките роднини на пациента - инфаркт на миокарда, инсулт, атеросклероза и други патологии.
Лабораторните методи за изследване включват:
- биохимичен кръвен тест - да определи нивото на захарта в кръвта, нивото на протеините, креатинин (продукт на протеиново разпадане) за идентифициране на съпътстващи патологии;
- общ анализ на кръвта и урината- разкрива възпалителни процеси и свързани патологии;
- имунологичен кръвен тест - определя съдържанието на антитела ( протеини, произведени от тялото срещу чужди вещества или собствени увредени клетки) до цитомегаловирус и хламидия (микроорганизмите, които вероятно водят до развитие на атеросклероза), както и нивото на С-реактивен протеин, което е индикатор за възпалителни процеси в организма;
- генетичен анализ - идентифициране на дефектни гени, отговорни за развитието на наследствена дислипидемия.
Основните изисквания преди провеждането на липидограмата са:
- спазване на строга диета за 2 до 3 седмици;
- определянето на концентрацията на триглицериди се извършва стриктно на празен стомах ( след 12 до 14 часа нощно гладуване), което не се отнася до определението за холестерол;
- анализ след 3 месеца след тежки заболявания ( удар, миокарден инфаркт) или обширни хирургични интервенции;
- извършване на проучването 2 - 3 седмици след прехвърлените заболявания с умерена тежест;
- анализът предвижда, че пациентът е починал, а преди процедурата трябва да седнете 10-15 минути;
- прилагането на турникет преди вземане на кръв не трябва да надвишава 1 минута, ако е възможно, да се избегне прилагането на турникет.
В лабораторията определете:
- нивото на общия холестерол в серума / плазмата ( холестерол, който е част от LDL, HDL, VLDLP);
- концентрацията на HDL холестерол в серума / плазмата;
- серумно / плазмено съдържание на триглицериди ( които са включени в състава на LDL, VLDLP, HDL). Особено високо ниво на триглицериди се наблюдава при пациенти със захарен диабет.
При тълкуването на резултатите се използват следните термини:
- хиперлипидемия - повишена концентрация на липиди в кръвта ( холестерол\u003e 5.0 mmol / l и / или триглицериди\u003e 1.8 mmol / l);
- хиперхолестеролемия - повишаване нивото на общия холестерол в кръвта ( \u003e 5.0 mmol / 1);
- хипертриглицеридемия - повишена концентрация на триглицериди в кръвта ( \u003e 1.8 mmol / 1).
Лечение на дислипидемия, коригиране на липидния метаболизъм за всеки тип дислипидемия
 След диагностициране на разстройствата на липидния метаболизъм, е необходимо да се започне лечение навреме, за да се предотврати развитието на усложнения.
След диагностициране на разстройствата на липидния метаболизъм, е необходимо да се започне лечение навреме, за да се предотврати развитието на усложнения. Лечението на дислипидемията се разделя на:
- не лечение на наркотици;
- лечение на наркотици;
- екстракорпорален ( извън тялото) методи на лечение;
- методи на генното инженерство.
Нелекарствено лечение
Нелекарственото лечение е пълна промяна в начина на живот, отхвърлянето на лоши навици ( пушене, прекомерно пиене), диетична терапия. Ако пациентът установи дислипидемия, той първо ще бъде препоръчан да преосмисли начина си на живот, диета, упражнения физическо упражнение, Лечението без лекарства се предписва при пациенти с нисък, умерен и дори висок общ сърдечно-съдов риск, в зависимост от нивото на холестерола в кръвта. Ако стойностите на липидите в кръвта намалеят, продължете нефармакологично лечение, Ако диетата, физическата активност не влияе на нивото на липидите, тогава предписвайте лекарства, понижаващи липидите ( намаляване нивата на липидите в кръвта).- използването на здравословна храна, като се вземат предвид енергийните нужди на организма, за да се избегне развитието на затлъстяване;
- ядене на плодове, зеленчуци, бобови растения, ядки, риба, зърнени храни от пълнозърнести храни;
- замяна на наситени мазнини ( месо, яйца, шоколад, масло) върху мононенаситените мазнини ( бадеми, фъстъци, авокадо, слънчоглед, маслини, масло от ядки) и полиненаситени мазнини ( сьомга, орехи, соево и царевично масло, лен, сусамени семена);
- ограничаване приема на сол на маса до 5 грама на ден;
- намаляване на употребата на алкохол до 10 - 20 грама на ден за жените и 20 - 30 грама на ден за мъжете;
- упражнява най-малко 30 минути дневно;
- отказ от тютюнопушене.
Влиянието на начина на живот на нивото на липидите в кръвта
| Начин на живот и намаляване на нивото на общия холестерол ( ОХ) и липопротеиновия холестерол с ниска плътност ( Холестерол - LDL) | Изразяване на ефекта |
| Намален прием на наситени мазнини ( яйца, кокосово масло, шоколад, млечни продукти) в храната | +++ |
| Намалено потребление на транс-мазнини ( маргарин, пържени храни) в храната | +++ |
| Увеличаване на диетата на храни, богати на хранителни фибри | ++ |
| Намаляване на количеството холестерол в консумираната храна | ++ |
| Използването на храни, богати на фитостероли ( слънчогледово олио, каша от елда, сусамово семе, царевично масло, бадеми, соя) | +++ |
| Отслабване | + |
| + | |
| Лайфстайл и понижаване на триглицеридите ( TG) | |
| Отслабване | +++ |
| Намалено използване на алкохол | +++ |
| Ограничаване на приемането на монозахариди и дизахариди мед, сладки плодове и зеленчуци - пъпеш, домати, грозде, банани, череши, цвекло и др) | +++ |
| Редовна физическа активност | ++ |
| Използване на добавки с n-3 полиненаситени мазнини ( витрум кардио омега-3) | ++ |
| Намаляване на количеството въглехидрати ( хлебни изделия, сладкиши, шоколад, сушени плодове) в използваната храна | ++ |
| Начинът на живот и повишеното ниво на холестерола на липопротеините с висока плътност ( Холестерол - HDL) | |
| Ограничаване на приема на транс-мазнини от храна ( бързо хранене, майонеза, полуготови продукти) | +++ |
| Редовна физическа активност | +++ |
| Отслабване | ++ |
| Намаляване на консумацията на алкохол | ++ |
| Намаляване на консумацията на въглехидрати с храна и заместването им с ненаситени мазнини ( риба, ядки, растителни масла) | ++ |
| Използването на храни, богати на хранителни влакнини ( целулоза) - моркови, овес, трици, ябълки | + |
++ - ефективно
+ - по-малко ефективно
Основно внимание трябва да се прилага за намаляване на общия холестерол и липопротеините с ниска плътност, като тези липиди са атерогенни, че допринася за развитието на атеросклероза и тежки заболявания на сърдечно-съдовата система.
| Продукти | | Препоръчва се за ядене | Ограничаване на използването | Пълно изключване от диетата или значително ограничаване на употребата |
| Брашно, зърнени храни | Пълнозърнести продукти | Ориз, макаронени изделия, мюсли, бисквити | Торти, кексове, кроасани, сладки пайове |
| зеленчуци | Всички пресни и варени | Зеленчуци, приготвени в масло или сметана | |
| плодове | Всички пресни или замразени | Сушени или консервирани плодове, сладко, шербет, желе, плодов сладолед | |
| пулс | който и да е | ||
| конфекция | Ниска калория | Скъпа, шоколад, сладкиши, сладки плодове | Торта, сладолед |
| Риба, месо | Мастни сортове риба, птиче месо | Пощенски сортове говеждо, агнешко, телешко, морски дарове | Всеки колбас, бекон, крила |
| Млечни продукти, яйца | Нискомаслено мляко, яйчен белтък | Мляко, нискомаслено сирене | Крем, яйчен жълтък, кисело мляко |
| Готвене на мазнини и сосове | Естествен кетчуп, оцет, горчица | Растително масло, сосове за салати | Масло, маргарин, сол от яйчен жълтък |
| ядки | Всички видове | кокос | |
| Метод за приготвяне | Скара, готвене, пара | Печене на продукти | Пържен във фритюрник |
Промените в начина на живот, диетата и физическата активност обикновено водят до добри резултати при коригирането на дислипидемията. Нелекарственото лечение може да бъде основното и единствено лечение ( зависи от нивото на липидите в кръвта и сърдечно-съдовия риск). Промяната на начина на живот не е ограничена до определен период от време, за да се подобрят резултатите. Тъй като след като отново се върне към обичайния начин на живот, ще има нарушения в липидния баланс. Това вече трябва да стане обичаен начин на живот за пациента.
{!LANG-f7b8835d88cc99740126e250c4c9b6ce!}
{!LANG-f0c3ea4d352965fd3c31a75e971e7ef5!} {!LANG-12b4bae095784b3ea0838eb5708a6c1c!}{!LANG-543b71910069cb08d4162f4374c7aaa5!}{!LANG-6e2ace31400751b47d5fe3fbe18ddac8!} {!LANG-635dea16d1ffab7698aae5ab936ecf7c!}{!LANG-9e273688a72fbe6400790e34dec9bbc3!} {!LANG-35b3d017cdb432f813c1974062661546!}{!LANG-96b8e7a3e16e910822aaf203fd28417e!} LDL{!LANG-d7095db00c6624d2fe924d201c8472a9!}
{!LANG-eabc204a7ca565abdbb40968024c76ca!}
| {!LANG-7d57debbdfddd74ec9b1c8f456433c4f!} {!LANG-3d1a47e4174d52a60172135d440f67d7!}) % | {!LANG-2245bfae832ba0cab353319e087e5846!} {!LANG-789cf2e246a54998d266ae0f0de77a35!}) | ||||
| < 1,8 ммоль/л | {!LANG-f5fc9f80c755faf58161b17b613d57ec!} | {!LANG-3dbf4b030d7b299c0414742e87c6af8d!} | {!LANG-80157a55de5811071b74a5a0b073271b!} | {!LANG-3d338c78b9c1dc8f42608f6c30940ea1!} | |
| < 1% низкий | {!LANG-2596f84e4a240d8a127dc490de87a87b!} | {!LANG-2596f84e4a240d8a127dc490de87a87b!} | {!LANG-99d7fb1a246a2c36912a8a865b1e960d!} | {!LANG-99d7fb1a246a2c36912a8a865b1e960d!} | |
| {!LANG-a47cbf2f3eb827564fc6f6cb0fd50195!}< 5% умеренный | {!LANG-99d7fb1a246a2c36912a8a865b1e960d!} | {!LANG-99d7fb1a246a2c36912a8a865b1e960d!} | {!LANG-0f644746da95031fa95c381c5541141c!} | {!LANG-0f644746da95031fa95c381c5541141c!} | {!LANG-0f644746da95031fa95c381c5541141c!} |
| {!LANG-da7cd85d2de15bd6af1bdd80e2ee9e6d!}< 10%
{!LANG-d9ec16500bf1b44d56aff4b8e1a89735!} | {!LANG-8c9475a1338000158f208fb86f681056!} | {!LANG-08db6d86d0b9d9574769174c4155dd43!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} | |
| {!LANG-9392fe7be1fb29639c761a682352cf58!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} | {!LANG-516d753e0712935090ad4a924fc16986!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} | {!LANG-a3822f749b87af25db8c45297a2eb4ba!} |
{!LANG-c8ef25fd0cca3b5f226325c16141f700!} {!LANG-3d1a47e4174d52a60172135d440f67d7!})
| {!LANG-2e29a45d36249f6ef0072ba82360eb7e!} | {!LANG-144034e8e08d0cdeba0d5617fff07486!} | {!LANG-8b34685c4ae01918f38c5bb047b56367!} | {!LANG-8cf52240f0a2f37fc6ed67632120930a!} | {!LANG-789058f55b488b2e7a51c8e545712deb!} |
| Общ холестерол | {!LANG-9d2db89bcefb35d05d046c225b6b0fd4!} | < 5,0 ммоль/л | {!LANG-1605e203fa5df757853f5324129b01f6!} | {!LANG-0b496f87e12ede012d5b0f511f63b043!} |
| {!LANG-22287185a7ac2b3e8e93304c425992b2!} | {!LANG-bbfaa05bcf3076c085fa9f8605bd25fd!} | {!LANG-13a1b603a99a957717c5c19e217d634d!} | {!LANG-1ad7593fc62358181046968df3098756!} | {!LANG-e6758ce66c256dbf0510e7fe19954f5b!} |
| {!LANG-a5550c912f480537337882e9bb65c442!} | {!LANG-4f99d9c3db3663bacb1fd09ed099c5cb!} {!LANG-b6d22bf53eb13c32538cb1649df19d30!} {!LANG-01db30011789b0e513a13b2432fc5b14!} | {!LANG-4f99d9c3db3663bacb1fd09ed099c5cb!} {!LANG-b6d22bf53eb13c32538cb1649df19d30!} {!LANG-01db30011789b0e513a13b2432fc5b14!} | {!LANG-4f99d9c3db3663bacb1fd09ed099c5cb!} {!LANG-b6d22bf53eb13c32538cb1649df19d30!} {!LANG-01db30011789b0e513a13b2432fc5b14!} | {!LANG-4f99d9c3db3663bacb1fd09ed099c5cb!} {!LANG-b6d22bf53eb13c32538cb1649df19d30!} {!LANG-01db30011789b0e513a13b2432fc5b14!} |
| триглицериди | {!LANG-ad63737f10f90bb9e0eb7c64684bcc83!} | < 1,7 ммоль/л | < 1,7 ммоль/л | < 1,7 ммоль/л |
{!LANG-9c8d829f0eddc6e2df53f2c854c9b301!}
| {!LANG-3e30854d3e8a1237ea3359559ac15c96!} | {!LANG-54d0783792ad7ecd50196653222fff4b!} | {!LANG-c551a214cc2344d7933be844f0e0cf1b!} | {!LANG-20b83aedd531780d6aff694d6ff6a5f2!} | {!LANG-a2acc6b86af88a5f11ba045cb4089eee!} | {!LANG-5b72eef1d8b3a306d582d20085782e58!} |
| {!LANG-f554d97417e4be27f36a4d829476cff4!}
| {!LANG-081a6009b2baafdd1535feaee1df8577!} {!LANG-409f0d73deb89d507a9e212bed802c07!}) | {!LANG-43b3896f499e0149200bc6a2b2fa5c69!} | {!LANG-1e5f6fe2cb303bc872e4b8aad19dceff!} | {!LANG-abb36d270038fc06fd3a0d55f0061ec1!} {!LANG-c58a8618fc65a7fd15a8538036f2d864!} {!LANG-4ae45dbe1c96a2326fe74d0c46477504!}{!LANG-7fb08e454afc9cc7d6a8ce4a59885cbe!} {!LANG-b413494a10d6d3b23bde3fadd4a73eb4!} {!LANG-902745e52bd086ce9a95d82f6daf26eb!} {!LANG-cf8c6b3219f1dd0b93ef662fb97fabaa!} {!LANG-be91472b99829938087bfa2a007e0592!} | {!LANG-ddc2f6161d3d1d30d8ba60ca14df3619!} {!LANG-c9196be5103504f35bde8124bc842dd6!} {!LANG-5575717a98593f3ffd4a9d1ddbbec262!} {!LANG-98af2eda07da2c2b9f45e7f8c3e6e607!} {!LANG-c5ddf6f2f08d08fa60b410b911a064c9!}{!LANG-89434415d5240103b1c0c2a429f722ad!}{!LANG-595ef29dc61cb85fe6aa1b76b8b58c65!} |
| {!LANG-a06b38aa91c034a73438f8f96abd751a!} {!LANG-7da60cead6c8cc7cfa6dd3b19e9cc871!}) | {!LANG-62dcd15f7e7e24c5aabc115a68eb3048!} | ||||
| {!LANG-a4e48c793cc6016650ebf34464a182f6!} {!LANG-464020ecee874ad10a4f1780e43dce3d!}) | {!LANG-06f2d7783e3055473bf38498caf0345c!} | ||||
| {!LANG-581097450ad02015f9cb834ed07ed55d!} {!LANG-2c9033ed810c2ae797b113f5ff529378!}) | {!LANG-bb178accfdea052fa661a5178fcc6d49!} | ||||
| {!LANG-07084903b6d438f3a8d5f4361d86ddde!} | {!LANG-486e27407c16ff816d83ec3fe9edfca1!} {!LANG-319cc23f69f14d78a7ee9dcdfec7a632!}) | {!LANG-507d3bd3570db2e29865d33717238e93!} | {!LANG-de72e28457d7cf866bb914586d7840ab!} | {!LANG-abb36d270038fc06fd3a0d55f0061ec1!} {!LANG-bcc3c32b80bdea71fd71d899cdd40e42!} {!LANG-e9b4b5831e364c093232c3350006d9bd!} | {!LANG-9934750f70f6f5123fe08c775eaf3f81!} {!LANG-868801a6effe85189270157ac4da1af0!} {!LANG-9fc6aa3ef64eac17c916326a00b10eb8!} {!LANG-f3c2aaac230ebce27f554fabe37723e6!} {!LANG-3eade9113ddafc6eaa2196bc88bf8740!} |
| {!LANG-00e0ba7ca4c1a1c99dca14da850f473a!} | {!LANG-029c091ff3c1b3ee03e02b015bbafc69!} {!LANG-5c39b103da9005faac17a4b4e278db51!}{!LANG-62018141202fe9bec34ad5b412aa9662!} | ||||
| {!LANG-7f28ab81d71ab3f36baf51f99192ce7c!} | {!LANG-f4976a382ae2f4745dc3ec27ab3f9def!} | {!LANG-4fd7bcdc822e3919bfdf22860f9ffa0c!} | {!LANG-7ed16da3707d99e59b8179ed7ebb8a70!} | {!LANG-1eda76c10a9559c236a1ddce40797b8c!} | {!LANG-322bbe1f693167d18f2f1b05086e762b!} {!LANG-6609b49c6c7968fd64f8f4cce534ab33!} {!LANG-3eade9113ddafc6eaa2196bc88bf8740!} |
| {!LANG-6dcf1a4a7ed9ab08d8105be7a74eb0fa!} | {!LANG-5d0a047fabe1d8444b9a9e7420d947f4!} | ||||
| {!LANG-9f61b5010baa836c0a739e8bbf595756!} {!LANG-df57ef87810afded58314ffda09076a2!}) | {!LANG-e1d40ca40d6c18ead25fd9f5e2e89843!} | ||||
| {!LANG-af54c6d3140227aa5e5165a3410e1d93!} | {!LANG-bd10f9d5f50b786dab5c55a9e7efce26!} {!LANG-34946a673c6013f59a7f589499ab780d!}) | {!LANG-8e2dcad62e9df31a45454c59f6900bc7!} | {!LANG-74f941733550aac15e046031f9dd5fb4!} | {!LANG-ea6da83482506cf60ef82a214f41c31d!} {!LANG-5a09debaefc265caa63d8da11482af21!});
{!LANG-f91c8d43979098ec932fc4b7c7d7a51a!} | {!LANG-f5b1737b8b4fbed6ee75c1631686dc30!} {!LANG-f0d35e649eb19dfa6960822728f69418!}{!LANG-e20098c1e94437e05b60421867c57752!} {!LANG-1a02a011ee56e4c7a0b8b91b4d15b4af!} {!LANG-0a224f28de00878c3a5419d52ffa6728!} {!LANG-362524340d52d23ffe857e3dd3e0a50a!} |
| {!LANG-aa221c7d7ed5939f6d6007cda2c32d62!} {!LANG-78718dc90266c2e43c95fa29322a630b!}) | {!LANG-1f44752e3d3083e17ff17cfd4bbd14ea!} | ||||
| {!LANG-7ac9aaf55be76f0aa85333a6d9b78123!} {!LANG-4d746486a4a139926155e6ef7a42a61d!}) | {!LANG-6b1e032c2d0bbfc5e6ae2e02e6c0661f!} | ||||
| {!LANG-141ea680f8c7c9948ae65243424d19fc!} | {!LANG-336c174ed6cd39266767297d8c6c5120!} {!LANG-3a6afe0e85fbc50ed323072fdc2b86ff!}{!LANG-9abb809ca9ab103cd3248ca4abe8d74b!} | {!LANG-40d12634672f3b2e549afd34d71f72b1!} | {!LANG-31f301fcfff960edc12eeee651508798!} | {!LANG-a90f10ab08bd230c140098ed4ac59fe6!} | {!LANG-002db415d0ec565b82f36ea911c21cfd!} {!LANG-42a0766e661b3340575357c77a9c3c49!} ({!LANG-b1c32c75b05804fbd6db45bad577fba7!}). |
| {!LANG-3e68a4b054a3a4567a9e8d392de44b52!} | {!LANG-662ab1b1ac12d7e934fb387da0fd902a!} | {!LANG-1b6ea567e63fd537ff03af06390ad274!} {!LANG-7366cad3ec9f3148d9920437cd10020b!}{!LANG-356019fa5ff1855a24575d8dc0a8be9a!} {!LANG-72c73d70699caa41849b0ff64e72791d!}{!LANG-b43c666cc3466f52ba71b311d676292f!} | {!LANG-4cf900849e6995849c3211431673a63a!} | {!LANG-fc2caeff94805a2b9b2c2e2ab0491c33!} {!LANG-6beec26c99d6e5bd9e5518d3b409a54c!});
{!LANG-7836da974a88b030aef054bbdb3cac77!} {!LANG-7cac87c72a0f76e683f36bf8bbf8e3a0!}). | {!LANG-dc70e3dcc9d64a1731227841852a3d99!} {!LANG-3c5bd109534d7efe7b126a1c4d403309!} {!LANG-99d5836d1f97d589db74f5ddb0704086!} |
| витрум кардио омега-3 | {!LANG-a149f26802d83c22f636bcb0ee8163ae!} |
{!LANG-e389750303f8b8fd3bf4520984c8e691!}
{!LANG-58ba5e50f77bdd494419a1c27b98c73e!} {!LANG-a47ef08740f0d7586b13d1bb3e0f503f!}{!LANG-16b2c2c9aa4007c23a45d9bede479d52!}{!LANG-51591930267fcc37cc2e06157e55ee22!} {!LANG-47bbed7c9d334730a2bde2da9a9f9676!}{!LANG-d9cdbc5fa729befb515adaf6e71baa6d!} {!LANG-cde6f62cc46e81cbb96faeb32efd7e98!}{!LANG-50e15c08e717991eec0c6cc63c796377!} {!LANG-86c71f635c737d06c6014aa3740f686f!} {!LANG-f9d3cb0c4810667fc0a516d37986bacc!} , {!LANG-cdc6ce77e414995735ecb8f18aa7b54b!}{!LANG-e13c49cc0b7115b5b4eafdcb751fc506!}{!LANG-7ed355be9d6c7625ac5bbad376d9c74e!}
{!LANG-98e96db9be5b75bf6d7a2fca297d67d8!}
- {!LANG-658fdc46440da3bb18dfa8ae50a7992b!}{!LANG-8ff41aa63226247ee5427bd90a76a6f5!} {!LANG-6f988384daf7020cd5bb04a57b5a18c4!}{!LANG-d7f2669ca5748b7303e660471e7fd345!}
- {!LANG-3f65aa51ef8e929bfbdc30c269e9a297!}{!LANG-d7fea3e0e309afb03265b6a3d62d55cc!} {!LANG-42646f3bcb97249b0475ccc3ade74cb7!}{!LANG-0b36c33db66ec716cdea17bb40973da0!} {!LANG-74e870a767cc2f17a12df3ec061fe43f!}{!LANG-b232340ce3609e3173dc41033c7ee10e!}
- {!LANG-cba9022e66e4df60aeb34e86f32a584b!}{!LANG-b652b05517ccb921f84e78e12a94c485!} {!LANG-2a6a3d586283d0123bbf7b0ba111a440!}{!LANG-8c8a83bcecd2a6a3c65df6647805e780!} {!LANG-edfc5e6dc645ca0e50017d7dec4c6289!}{!LANG-087fc3e1566b6a7406e905fed4838084!}
{!LANG-5d363547734227ddc61de7c4943ed584!} LDL{!LANG-56f6aae8db9e7f611c1d020bc735fd39!} VLDL{!LANG-5a312274502a906496d4944b373bb5bf!} {!LANG-a3bbbe6c0c66894cb50c0827d0d4f393!}{!LANG-2befa4b673615fbd17d3ce475d689cc5!}
{!LANG-43ab75c02101f7a9cd3e1e96e5b9e66a!} {!LANG-3e38026d1c8584d63404a250091e0442!}{!LANG-5360fabc265bd02d0f5e806f2679451c!} {!LANG-2375fd6b2a338d5ff6e06d6bfff441b5!}), {!LANG-1748299cbe170b42cfddd66150893442!}{!LANG-9242100fb9067689af674307b4b23c72!}
{!LANG-5102943bcf5c54115dfaeffd384d7333!}
{!LANG-5f5e1614f6256446f0d9ebdc24b47b72!} {!LANG-fa21cab9c6253eeedc5e355b38f39852!}{!LANG-0a87386ddc07423e44446d7852927181!} {!LANG-a4413f62d5ed64e93eec8cfa184ce673!} {!LANG-ea3d2ef641eacce608bd0c4f3cb42e1e!}{!LANG-0aeb3d0f94e023816462d8d389c864e1!}
{!LANG-b84f4196ab7ff0a820354e505f28b828!}{!LANG-db5b1f243c895033849496ffe5142c5b!} {!LANG-8f780d1dadc8639efe732fe515c457f8!}{!LANG-4dcdea903178d482642699a09da25b99!} {!LANG-d4b0139b912a4e17100e7081bf76f3ed!}{!LANG-8dce50f09bcb31135898f9c58f79a3b2!} {!LANG-17349b2f18935f6f860dc912c3960f72!}{!LANG-18a0a2745a1b0544cd0c6795b319d256!} {!LANG-99cd96df1266763e810a2f8c472dda81!}{!LANG-4e879ff7ac727ef2a14168824ce5fce5!} {!LANG-ebcce48ed200fba1564fec50d8cec02f!}{!LANG-2d23469090648364c4d7fbe83dadd60a!} {!LANG-33a9e2d5987f95ba8b65c5345fe38a7b!}{!LANG-6e333990fef2f7c2ea6f122516aaf970!}
{!LANG-1bb8e544af7dea4781a44c382ae0aa2b!} {!LANG-2e34c14bcaeeaa2bc09d157db9747573!}{!LANG-a43f21de0fc0c097286a84032c236e96!}
{!LANG-7e88a846d88b7c7927d8e525c23e50b2!} {!LANG-7be94605737e7a678b5658d6576d9ede!}{!LANG-1b7e4114335003381208a6aec5db94c3!}
{!LANG-e02341f65cc4c985081b57a0a08ef0c3!}
{!LANG-bfe14a8068269a5ab1bc68d047928d95!} {!LANG-2d583716017c29be7e2d0e6244facc88!}{!LANG-394bdd429c4fb13a856193fc591607a9!} {!LANG-d99ccaf9cc3366a77ac55fd1228248be!}{!LANG-a1094f655db3371b0e8aef2a367e6808!}{!LANG-bad4080e1eeac9f697983b064e9b6344!}
{!LANG-db1352e383c4893d25a39ae953d9898e!} {!LANG-6dc1c192784226a8272d55e8191967f2!}{!LANG-8f21025711ee9e9806d059c65af99a44!}
{!LANG-1c7986f103d8eb304bbe5c89e03dac7f!}
{!LANG-6e22453b5cf029404182eebc08f36be0!} HDL).{!LANG-93f4b992c3f346718d91c967f50ee7b3!} {!LANG-51721e8eb2fa215df068b0c5fd98b301!}{!LANG-143389356f2097c314b17a0ec950902e!}
{!LANG-7cde98b2decaeed0c968f47361a83620!}
{!LANG-855552a1ee8f57770cefbb81084939ca!}{!LANG-b29227e5e21a079b587dce92deb6b440!}
| {!LANG-6f6dca2a9237c40e53b26d11df91849c!} | {!LANG-d90d7e5a59a86cb6d65106c35e9bf9d7!} |
| {!LANG-d4a2f1510bb19098a90a2bd451888610!} | {!LANG-aade6b56aa72bc248bb5e0f323c59e11!} |
| {!LANG-8226cb111d3bb21cb5492c178e9c5b62!} | {!LANG-c3d6b72516ec3bf8d0480aa83415a5c3!} |
| {!LANG-78183251ae270fb2d1ed3f96f3648b01!} | {!LANG-9611f68a5c242c86ebb0e89c1f9a2740!} |
| {!LANG-ce6123d8b7fee2ce54ddd5dd8353f283!} | {!LANG-0988876c05c2c1b3f90155e5aed5a82c!} |
| {!LANG-d647ab52a64c3458cf809efbbb31f980!} | {!LANG-96bb82ceff4d07983acc7ec47a2a08f5!} |
| {!LANG-fa9d55480ed313ecc8dfdd793aa7bb88!} | {!LANG-92a2238e7fce84d645d4dbde669851e0!} кръвоснабдяващо сърце{!LANG-9301341ecd8088f1548dd8f087391367!} {!LANG-11b6fe20bf4f3937234cc13d700fdcf9!}{!LANG-d356a19b39ba39eb32b7236c1c1e3928!} |
| {!LANG-5e3fb82c85afc36debbf2759a9d2f7a8!} {!LANG-53b6c3cf463dc2b12d60e7f79c183c1a!} | {!LANG-22b61574511a5139c6d69e4a05696a6f!} {!LANG-4039a7e68b405546afd04b5d85315c58!}{!LANG-c372f0fa3f0c54ab4d47beb363fa44aa!} |
| {!LANG-39ba726b51dc3c1600398fb65078804a!} | {!LANG-9174052d95a3e558f578b27b23abdd04!} |
| {!LANG-628496601bc32ce9a474b5d06af42c5e!} | {!LANG-d0adf09da04c9b298809d61017d8cf58!} |
| {!LANG-16f500808315141be293c9a0984b7368!} | {!LANG-376f5bd434dc5707c7e52093d6876aae!} |
{!LANG-166d06d6387b7a28bc29fb141774672e!}
 {!LANG-c936c104ebcbea5541b27be5b88dfb8c!}
{!LANG-c936c104ebcbea5541b27be5b88dfb8c!} {!LANG-a1b99a2a87f1db315ac7c67c160ce4dd!}
- {!LANG-15de4c6a28aa87b271a4de7e48f2abb4!}
- {!LANG-dabb7dfc7d1eda26feff182fb1bd60af!}
{!LANG-fd455000d845aac594b5fafa473b7fce!}
{!LANG-a59e53ef227e54f6dc529ac1fa0a855a!}{!LANG-21d2821a4052f32d794ea9e6df14981f!}
- {!LANG-89d90f9b3304e88bece534a7a4b266c5!}
- {!LANG-4bf7bc344a93a8ba64ac3c11d95ace86!} {!LANG-7659cfe8616abd1465c6759a2352df7a!}{!LANG-14e6d00ed747d4cc8dd117ba109bded7!}
- {!LANG-c9d58700c66b11c89ab3fc9d335f99f3!}
- {!LANG-d5484b205a440aef91cf7d5d2aa4ab2b!}
- {!LANG-5b944873da631e47f601a715eb4784a7!}
- {!LANG-4ab02db3927c289c43e4ff18ca006c5b!} {!LANG-d21a1c36a646a77d8c6befa6e7fd806f!});
- {!LANG-61b6d4af8ab716ec3fa4ff327cd9ca0e!} {!LANG-3ff9e8c1c766ac0976de4d8a58f0fcb4!}{!LANG-a622351e0ab2a5bb21e54b4af2825113!} {!LANG-c04697be081679d7a66a3f9902d2afab!});
- {!LANG-9dc2527eaec38055088bab5f8721adb4!} {!LANG-2e311d0c27135d649f4a26e55afa65e5!}{!LANG-ec39410808aff4568b73b271d3880a0b!} {!LANG-83c0fa6795640556aa5daac2f63f2111!});
- {!LANG-fb2475a9c0f3870987079761845a92fe!} {!LANG-807c1e19519f4025e793967ef21dda17!}).
{!LANG-7e9a7fc0514cb07747df6738939b2e94!}
{!LANG-2da67516fc18f509e6381de7b23b076f!}{!LANG-c19466ca5cbdf299745ec7b21624a403!}
- {!LANG-bc0b428c634f95980b2ba64de0399f3e!} {!LANG-72c62bb1ec40faa5bd1e6521978019c9!});
- {!LANG-e104a5080783b71e7021ef238ebdabc6!} {!LANG-ffdb61e9ffbe5bc3ccd73eea77cfd581!}).
{!LANG-55f3cd33c23b2ffc38db2017a14dcf9d!}
 {!LANG-a0883962f579e106374cf3ead5aeae94!} {!LANG-020033bb5c0ad172b91f35e08b5943fa!}{!LANG-2ab8523d395910b3ede3f15b24729610!} {!LANG-8a3f5ba353f4143c44824e57aa0d1907!}{!LANG-60218a0081c4c390daf7b12c745f2a62!} {!LANG-224119f3ef6d48a260747c6de077b793!}{!LANG-f75c760b0b6b79d2d4f55f43d8d2a20c!} {!LANG-2237be6e747ef18d5b81abfa9819f78c!}{!LANG-7d105e5deb751f9bf8957567464ec56e!}
{!LANG-a0883962f579e106374cf3ead5aeae94!} {!LANG-020033bb5c0ad172b91f35e08b5943fa!}{!LANG-2ab8523d395910b3ede3f15b24729610!} {!LANG-8a3f5ba353f4143c44824e57aa0d1907!}{!LANG-60218a0081c4c390daf7b12c745f2a62!} {!LANG-224119f3ef6d48a260747c6de077b793!}{!LANG-f75c760b0b6b79d2d4f55f43d8d2a20c!} {!LANG-2237be6e747ef18d5b81abfa9819f78c!}{!LANG-7d105e5deb751f9bf8957567464ec56e!} {!LANG-6de5e1d1249033d029d671f436090dda!}
- {!LANG-c824e0fe906c89eac1722b846e9595c5!}{!LANG-d636496051d750c7006e74bb8894b84b!} {!LANG-d6e045d43d5cd54f9f45101c66ba0f4a!}{!LANG-7951712512bb6f93f3669f26d82263de!}
- {!LANG-4004fa670e564332c8c80e061d380cd9!}{!LANG-64288f3fefb7ed5c21b07f9151e7c592!}
- {!LANG-a26586951e2721c0550d53aae6456fd5!}{!LANG-51d668ea2d285f57790809e6d90286ae!}
- {!LANG-a5b72eb36d18f0f8febfe7897f48c73b!}{!LANG-dace11ec23904fb79c02ccc9778cabab!}
- {!LANG-e26732478ed8010fdbe52db1e5a82054!}{!LANG-2475e6f77d831ea2578a78b24213e82c!}
- {!LANG-ec6ca97346f936f72390d8663c8329cb!}{!LANG-5e8cd65792a5f227983b699d2a81c31b!}

{!LANG-177c5bdba4b3d415692ada98032532b4!}
 {!LANG-643e6f7468b5fdb1deafffec0db351a8!}
{!LANG-643e6f7468b5fdb1deafffec0db351a8!} {!LANG-81dd10d62c7596fbee0f4ca06325642c!} {!LANG-e46e55dd30271ac8e2ac844899d81ad1!} {!LANG-344258f8a5b2ac264cfbe4d6ff29b0e0!}{!LANG-aff9347a264d66bab4a6c421b0d781ce!}{!LANG-304a6e8a0ea5cf0eeb05ffc474f29173!}
{!LANG-18377eb549717e542d9f6f4cea45d6ef!}
 {!LANG-3362f23b2cabe474ebde030e91cd788e!} {!LANG-3f89cfa9a431d36766e98cf11155aa1c!}{!LANG-cd9839d4d4c9320f36512d47171d9d18!}
{!LANG-3362f23b2cabe474ebde030e91cd788e!} {!LANG-3f89cfa9a431d36766e98cf11155aa1c!}{!LANG-cd9839d4d4c9320f36512d47171d9d18!} {!LANG-dcde28772dc6102b177f7360f458f9f5!} {!LANG-ad34e8d493eb157ae625a06f77711af0!}{!LANG-2d4f58f2a2c57315850ef6ed135c6086!}
{!LANG-03d85f7ef0e85a9e62c64a2e98ac3a71!}
- {!LANG-e8e633e5cca0e35f6144d64d412fe668!}{!LANG-262aefd5fb221d9425ded9b9c4a60bb1!} {!LANG-1409c1fc3b40b05f560a62cb7a7b9125!}{!LANG-72cddd884b3a5709f3380dd9b9655eec!}
- {!LANG-1fccc3e8d03bcf89ef70fcc3104f9f10!}{!LANG-3493a8d0558432019eef0f45b82e74f6!}
- {!LANG-15a44932d22024af15d6cabd0c430de9!}{!LANG-a20ba7f36b3e7a9c5042c68581d505e8!}
- {!LANG-6ffa1f92758850f1d5b478efa09a1fc6!}{!LANG-0ded9c5fae8f3baf83a0a834aa25bf84!} {!LANG-76897c83e072b7e40d63aa0899fc312b!}{!LANG-7233ded0bf469b85fe53368e701b340b!}
- {!LANG-dfa75e9976b6ae045711680508b45c3c!}{!LANG-b00d5f4b7c75b37f4484fd1d7a0a2c4d!} {!LANG-4f4912e44c5cdac94ec913a5660a210d!}{!LANG-c0058649fbee1f7be7086dbe9dcb2f16!}