علاج الهربس التناسلي للمرأة. أعراض تطور القوباء التناسلية. فيروس الهربس البسيط هو سبب العدوى التناسلية. نحن ندرك العدو في شخص.
أسباب انتشار الفيروس:
- معلومات غير كافية حول الخطر الحقيقي للفيروس.
- فترة طويلة من التدفق الكامن للهربس التناسلي ؛
- نقص المخدرات من الفيروس نفسه.
- مقاومة الفيروس
- إمكانية الإصابة بالعدوى في المنزل: أعراض الهربس التناسلي ومسار المرض
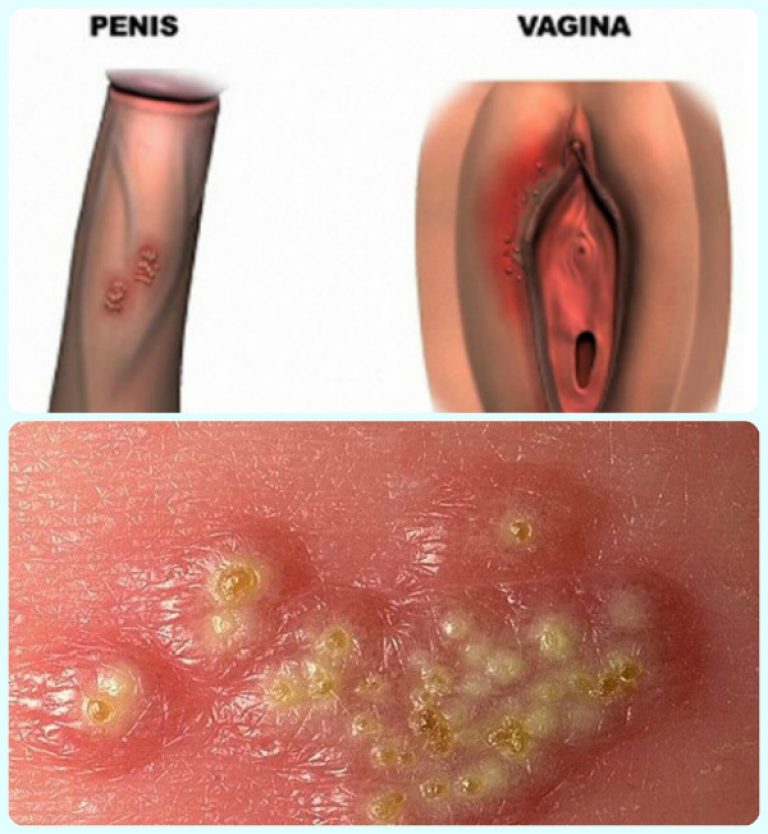
أعراض المرض عادة ما تصبح ملحوظة بعد بضعة أيام من الاتصال مع الناقل للعدوى. بثور صغيرة أو قرحة على الأعضاء التناسلية تشهد على الهربس التناسلي.
عادة ، كل نفطة لها حجم 1 - 3 ملم. كقاعدة ، يتم تجميع البثور في "مستعمرة". سوف تفتح الفقاعات الناتجة قريبا مثل القرحة.
يمكن أن تكون العدوى من المرض غير مؤلمة أو مؤلمة قليلاً ، على الرغم من أن بعض الناس يعانون من تقرحات أو تقرحات تسبب ألماً شديداً جداً.
تستمر المظاهر الأولية للهربس التناسلي حوالي 2 - 3 أسابيع. قد تنكسر الانتكاسات من وقت لآخر مرة أخرى ، ولكنها بالفعل أقل وضوحا بالمقارنة مع المظاهر الأولية للجين. الهربس.
يتم تسهيل أعراضه عن طريق العلاج المضاد للفيروسات. إذا حدثت الانتكاسات بشكل متكرر ، يتم وصف العلاج الوقائي المضاد للفيروسات. وينطبق الشيء نفسه عندما
الغدره من الهربس التناسلي هو أنه يقلل بشكل كبير من مناعة الإنسان.
على الرغم من أن الجسم يحارب الفيروس ، ويشكل الأجسام المضادة له ، إلا أن المرضى الذين عانوا من المرض لديهم فرصة جيدة للتكرار.
هذا هو السبب في أن بعض الأطباء يدعون أن الفيروس يمكنه تغيير معلومات الجينات الخاصة بالعدوى.
تشهد البيانات الإحصائية: بعد أن كان الهربس ، يصبح الناس أكثر عرضة للأمراض مثل التهاب الجذور وغيرها من الأمراض الجهازية.
يمكن أن تنتقل العدوى الأولية بفيروس الهربس الأعراض المميزة أو بدون أعراض. نتيجة للآفة الأولية ، يبقى الفيروس في الخلايا العصبية في الجسم.
عندما تفاقم ، فيروس القوباء التناسلية من الخلايا من خلال النهايات العصبية يصيب الجلد والأغشية المخاطية ، مما تسبب في انتكاسة المرض.
يمكن أن تنتشر العدوى الأولية نتيجة لتكرار نزلات البرد على الشفاه أو في الأعضاء التناسلية ، بما في ذلك.
معظم الناس المصابين بفيروس الهربس لا يلاحظون أي أعراض أو أعراض ضئيلة للغاية بحيث لا يتم التعرف عليهم كالهربس التناسلي (على سبيل المثال ، احمرار معتدل مع حكة طفيفة).
وتشهد الإحصاءات: لا تشك 8 من أصل 10 ناقلات بأنها مصابة بالفعل.
يتم تخزين الفيروس غير النشط فيها في العقدة العصبية التي تعصب الأعضاء التناسلية ، ولكن لا يسبب تكرار الهربس التناسلي. ولكن حتى المرضى الذين يعانون من مرض عديم الأعراض يمكن أن يصيبوا شركائهم.

أشكال المرض
تستمر فترة حضانة الهربس التناسلي من 1 إلى 10 أيام. ويتجلى ذلك في الفقاعات حول الفم وفي مناطق مختلفة من الوجه وحول الغشاء المخاطي للأعضاء التناسلية.
في كثير من الأحيان في منطقة الطفح الجلدي ، والحكة ، وحرق وغيرها من الأحاسيس غير السارة. عادة ما تكون محتويات الفقاعات شفافة ، لكنها يمكن أن تكون دموية أيضًا.
وغالبًا ما يكون المرض مصحوبًا بضعف في الصحة والإرهاق ونقص الشهية و "الانكسار" والحمى المرتفعة.
بعد 2 - 4 أيام ، تبدأ الحويصلات بفتح ، وتشكل جروحًا ميتة أو تقرحات ، والتي تلتئم بعد ذلك. يشكو المرضى في هذا الوقت من الحكة والحرق والوجع في مناطق الآفة.
بعض المرضى لديهم درجة حرارة الجسم مرتفعة (تصل إلى 38 درجة مئوية) ، وتضخم الغدد الليمفاوية الأربية.
مدة الفترة الحادة يمكن أن يستمر المرض من 3 إلى 5 أسابيع.
شاذة أكثر شيوعا في النساء. بالنسبة لشكل "حاك" من المرض يتميز بالحدوث الدوري للحكة الشديدة أو الحرق على الأعضاء التناسلية الخارجية.
يتم التعبير عن الهربس التناسلي للعضلة كمظهر قصير الأمد (يدوم أقل من 24 ساعة) واحد أو أكثر من microcracks وحكة طفيفة.
في بعض الأحيان لا توجد أحاسيس على الإطلاق.
يتميز العديد من الآفات.
غالبًا ما يشارك الجزء السفلي من الإحليل والغشاء المخاطي للمستقيم في عملية مؤلمة.
إذا تأثر مجرى البول أيضا ، تحدث الألم والثوران في بداية التبول.
إذا تأثر الغشاء المخاطي للمستقيم ، يعاني المريض من الحكة وحرقة وحكة مؤلمة في الآفة.
بالإضافة إلى ذلك ، تصاب الشقوق السطحية الصغيرة التي تنزف أثناء حركات الأمعاء.
كيف يتم تشخيص الهربس التناسلي؟
تنقسم طرق تشخيص الهربس التناسلي إلى مجموعتين:
- تحديد خلايا فيروس الهربس.
- عزل مستضد الفيروس.
- عزل أجسام مضادة محددة من الهربس (IgM، IgG) في مصل الدم.
من أجل تشخيص الهربس التناسلي ، من الضروري أن نتذكر: من أجل تجنب التشخيص السلبي الكاذب ، من الضروري فحص الحد الأقصى لعدد عينات المرضى:
- إفرازات مهبلية
- تخصيص قناة عنق الرحم.
- تفريغ مجرى البول
- عصير البروستاتا.
- الحيوانات المنوية.
- تحليل البول.
هذا أمر ضروري ، حيث نادرا ما يتم العثور على فيروس الهربس في وقت واحد في جميع المكونات.
إذا كان هناك اشتباه في العدوى العقبولية ، يجب إجراء الفحص الفيروفي عدة مرات ، لأنه على أساس نتيجة سلبية واحدة من البحوث الفيروسية فإنه من المستحيل استبعاد تشخيص هربس الأعضاء التناسلية.
كيف تعالج الهربس التناسلي؟
على الرغم من عدم وجود علاج عالمي للمرض ، إلا أن العلاج يمكن أن يخفف من أعراض المرض.
يمكن للمنتجات الطبية المساعدة في الحد من الألم ، مما يقلل من الوقت الشافي للجروح.
من لعلاج الهربس التناسلي؟ الألم المرتبط بالقرحة التناسلية يساعد في تخفيف الحمّام الدافئ.
علاج الهربس التناسلي هو مهمة معقدة ، لأنه لا يوجد ما يكفي من الأموال التي يمكن أن تؤثر بشكل مباشر على الفيروس.
عادة ما يتميز تدفق الهربس التناسلي من تكرار المتكررة والوجود المستمر للفيروس في الجسم.
لهذا السبب يجب أن يتم علاج الهربس التناسلي بطريقة معقدة لمنع تكاثر الفيروس. يتكون علاج القوباء التناسلية من 5 مكونات:
- إضعاف أو تقليل مدة مثل هذه المظاهر مثل الحكة والألم والحمى واعتلال العقد اللمفاوية.
- الحد في توقيت الشفاء التام للآفات الجلدية.
- تقليل مدة وشدة عزل الفيروسات في المناطق المتأثرة ؛
- انخفاض في وتيرة وشدة الانتكاسات ؛
- يمكن القضاء على العدوى لمنع الانتكاس إذا تم بدء العلاج بالمواد الكيميائية في غضون 24 ساعة بعد الإصابة الأولية ، لأن هذا سوف يمنع تحول الفيروس إلى حالة كامنة.
جميع الاستعدادات الحديثة، والتي تهدف إلى علاج القوباء التناسلية ، نشطة للغاية. وتصنف على أنها واحدة من ثلاث مجموعات رئيسية:
- مثبطات تكرار الحمض النووي الفيروسي.
- النظير بيروفسفات.
- مضاد للفيروسات والمركبات.
مع تناول مستمر من zovirax (200 ملغ من 4 روبل في اليوم لمدة 1 إلى 3 سنوات) ، هناك مغفرة ملحوظة للمرض.
نظائرها من بيروفسفات هي foscarnet ومشتقاته (triaptan مرهم 3 ٪). العلاج باستخدام foscarnet من الأفضل البدء بالأعراض الأولى للعدوى العقبولية (حرق ، ألم ، تنمل).
الهربس التناسلي في النساء الحوامل
العواقب تبدو مثيرة للغاية.
- خلال 1 - 2 الثلث ، يمكن أن يؤدي المرض إلى تأخير وعيوب تنموية ، فضلا عن خبو الجنين.
- في الثلث الثالث من الحمل ، قد يكون هناك نقص في الماء ، أو على العكس من ذلك ، وجود نقص في السائل ، استسقاء الرأس ، إلخ.
عند معالجة الأعضاء التناسلية ، من الضروري أخذها في الاعتبار:
- وجود الغلوبولين المناعي في الدم ؛
- وجود فيريونات خلايا الجسم.
- الحالة العامة للمرأة الحامل.
- حالة تطور الجنين.
- وجود خطر الإجهاض ؛
- مجموعة محدودة من الأدوية للنساء الحوامل.
لعلاج النساء الحوامل ، يتم استخدام مثل هذه الوسائل للعلاج (المضاد للفيروسات) موجه للسبب:
- panavir.
- الأسيكلوفير.
- atsigerpin.
- زوفيراكس.
- vivoraks.
يشرع الجرعة ، مع الأخذ بعين الاعتبار الخصائص الفردية للكائن من مريض معين.
مع الأخذ في الاعتبار التسامح الشخصي ، يتم تعيين بعض وكلاء تستعد بعناية.
صابون التنوب ، البحر النبق ، فضلا عن حلول البابونج و القطيفة يمكن تطبيقها خارجيا بشكل غير محدود.
يجب على الأم الحامل أو المرضع أن يناقش مع الطبيب إمكانية تناول الأدوية مع الجينسنغ.
الوقاية من الهربس التناسلي
الشيء الوحيد الذي يمكن أن يحمي ضد القوباء التناسلية هو الحصانة الشخصية.
وهكذا ، بعد التلامس مع حاملي الفيروس ، فإن الشخص صاحب المناعة القوية لا يصاب بالضرورة بالهربس التناسلي. لكن القدر ، كما يقولون ، من الأفضل عدم اختبار وتطبيق التدابير الوقائية.
لا تنس ذلك الهربس التناسلي - المرض غير قابل للشفاء.
منذ عدوى موجودا باستمرار في الجسم، مما يسبب أحيانا المتكررة - الشيء الوحيد الذي فعله هو تمديد فترات بينها باستخدام مضاد للفيروسات الطابع المخدرات. يتم إنتاج وسائل ، الكريمات والمراهم.
الاتصال الجنسي مع شريك عارضة ضروري لدفع الانتباه إلى وسائل منع الحمل الحاجز ولكن تذكر أن الطفح قد يكون موجودا في الأعضاء التناسلية والعجان منطقة والأرداف والبطن.
إذا كنت مصابًا بفيروس الهربس التناسلي وتعرضت لانتكاسات دورية ، فستحتاج إلى التفكير في اتخاذ تدابير للحماية من عدوى الشريك:
التخلي مؤقتا عن الحياة الحميمة.
تكون دائما محمية باستخدام الواقي الذكري (حتى في فترة "صحية") ؛
يجب أن تكون عناصر النظافة (المناشف ، إلخ) سمات شخصية بحتة. لا يمكنك السماح باستخدام أشخاص آخرين من قبلهم ؛
غسل الملابس تحت المريض يمكن أن يكون مع بقية ، لأنه في الماء الساخن ، وفيروس هربس الأعضاء التناسلية يأتي على الفور.
مجموعة خطر
بين الأمراض التي تنتقل عن طريق الاتصالات الحميمة ، الهربس التناسلي- المرض الأكثر شيوعا.
وبما أن الهربس التناسلي يكون مصابًا بشكل حصري تقريبًا ، تحدث العدوى من خلال الاتصال المباشر مع شريك مريض.
الهربس التناسلي هي الأكثر تضررا من الناس في فترة النشاط الجنسي الأعلى: في سن 18 - 28 سنة.
عادة ما يكون الشخص الذي يعاني من الهربس التناسلي هو المعدية فقط خلال فترة تفاقم المرض.
وينبغي أن يؤخذ في الاعتبار أن احتمال الإصابة لا يزال مرتفعا للغاية حتى مع الاتصال لمرة واحدة مع شخص مريض.
أما الحاملون السلبيون ، في الجسم الذي لا يزال فيروس الهربس البسيط فيه بدون أعراض ، فإنهم يصيبون شركائهم الجنسيين أكثر من غيرهم.
هذا لأن حاملي فيروس الهربس التناسلي قد لا يشكّون في وجود فيروس ولا يتخذون أي تدابير لحماية شريكهم.
يمكن أن يصاب شريك ليس فقط مع الأعضاء التناسلية ، ولكن أيضا مع جهات الاتصال التناسلية عن طريق الفم. في الحالة الأخيرة ، يمكن للفيروس الحصول على كل من الأعضاء التناسلية للشريك وإلى تجويف الفم.
لا يوجد علاج أو المعاملة غير فعالة للهربس الأعضاء التناسلية تثير مضاعفات على الأعضاء التناسلية، مما تسبب في أمراض الجهاز العصبي والمسالك البولية، وكذلك أجهزة الرؤية.
في خطر الإصابة بالهربس التناسلي هي الناس:
- قيادة الحياة الجنسية مع عدد كبير من الشركاء ؛
- الناس مع الميول الجنسية غير التقليدية.
- ثنائيي الجنس.
يقول الأطباء الأمريكيون أن هؤلاء المرضى يمثلون أكثر من 60٪ من 45 مليون مواطن أمريكي يعانون من الهربس التناسلي.
حاليا ، هناك 8 أنواع من الهربس البسيط ، والتي يشار إليها أيضا باسم HSV. في حالة الهربس التناسلي المشاركة الأولين من نوعه، على الرغم من وبطبيعة الحال، فإن المحرض وHSV-2 (فيروس الهربس البسيط)، فإنه يحدث في 8 من 10 حالات، وفقط في 2 من 10 هربس الأعضاء التناسلية هو سبب HSV-1.
يمكن كشف VPG-1 و HSV-2 بسهولة في جسم كل شخص بالغ تقريباً ، وفقاً للبيانات الإحصائية ، 10٪ فقط من السكان غير مصابين بهذا الفيروس. هذا الفيروس ، الذي يقع في العقد العصبية (في منطقة الحبل الشوكي) ، يقضي فترة حياة ، وفقط في بعض الأشخاص المصابين يظهر بشكل دوري.
للمرحلة الأولية من العدوى ، هناك ما يكفي من HSV-1 ، ولكن المظاهر التي تتكرر بشكل متكرر ترتبط في الغالب بـ HSV-2. يؤثر الهربس التناسلي في النساء على منطقة الأعضاء التناسلية الخارجية ، وكذلك العجان والمنطقة المجاورة من فتحة الشرج. حالات نادرة للغاية من التلف لهذا المهبل العنقي والمهبل ككل ، مع مضاعفات هربس الأعضاء التناسلية يضر بالرحم والمبايض.
الهربس التناسلي في الرجال والنساء في معظم الحالات ينتقل عن طريق الاتصال الجنسي. ومن الجدير بالذكر أن HSV-1 ينتقل عن طريق الجماع الفموي التناسلي ، و HSV-2 - مع الاتصال الجنسي التناسلي التناسلي و الشرج التناسلي. عند العدوى بنسبة 50٪ فقط من الممكن ملاحظة العلامات المعبر عنها للمرض المعطى ، والنصف الآخر يبدو صحياً تماماً. يوجد انتقال عدوى الهربس التناسلي للعائلة ، ولكنه يحدث في حالات نادرة إلى حد ما (الجروح ، الشقوق في الجلد). يقلل استخدام حماية الحاجز من خطر العدوى بمقدار النصف.
يمكن تصنيف الأشخاص التالي ذكرهم على أنهم مجموعة خطر:
- الأفراد الذين يعانون من انخفاض المناعة بسبب نزلات البرد ، والعلاج الكيميائي (الفيروس في حزم الأعصاب ، يبدأ الأنشطة النشطة) ؛
- غياب شريك جنسي دائم ومختبر (عند الدخول في علاقة جنسية غير محمية ، على الرغم من أن الحاجز يعني حماية النصف فقط).
الهربس التناسلي: الأسباب
سابقا، كان يعتقد، الذي HSV-1 لا ينطبق على هربس الأعضاء التناسلية، ويعتقد أن هذا النوع من الفيروسات يتسبب فقط أعراض مشابهة لنزلات البرد، والتي يمكن أيضا أن تكون مصحوبة طفح جلدي على الشفاه على شكل فقاعات. ارتبط الهربس التناسلي ارتباطًا وثيقًا بـ HSV-2. الآن يحدد الخبراء هذه الفيروسات على أنها سبب الهربس التناسلي ، حيث يتم نقل كل من HSV-1 و HSV-2 خلال الأعمال الجنسية.
هناك عدوى أولية وثانوية. أول ما يحدث عادة لا يزال في سن ما قبل المدرسة (العدوى تحدث عن طريق الرذاذ)، والسبب هو، بطبيعة الحال، عدم الامتثال للقواعد وإجراءات النظافة الشخصية، فضلا عن تدني مستوى المعيشة وزيادة الكثافة تقع في نفس المكان من السكان. ترتبط العدوى الثانوية بالجماع الجنسي. خاصة في الحالات التي يدخل فيها المراهقون مبكراً في علاقات جنسية ويعاملون بطريقة غير مشروعة مع الشركاء (التحولات المتكررة والأفعال غير المحمية).
أسباب المرض يمكن أن يكون فيروس الأعضاء التناسلية بمثابة العوامل التالية:
- ضعف المناعة.
- الأمراض غير المنقولة عن طريق الاتصال الجنسي ؛
- الانتماء الجنسي (عدد النساء المصابات أعلى بكثير من الرجال) ؛
- الإجهاض ، استخدام الحلزونات ؛
- حالات الإجهاد المستمر
- أمراض نزلات البرد الناجمة عن انخفاض درجة الحرارة ، أو ارتفاع درجة الحرارة أو عند تغيير المنطقة المناخية.
مع ضعف المناعة ، لا يوفر الجسم مقاومة كافية للفيروس ويسمح بإجراءات نشطة من جانبه.
يؤثر الهربس التناسلي لدى الرجال في معظم الحالات على الجهاز البولي التناسلي ، عندما يكون لدى النساء قناة متاخمة لعنق الرحم. وغالبًا ما يكون لهذا المرض تدفق كامن (بدون أعراض).

الهربس التناسلي: الأعراض
خلال الانتكاس ، تظهر مظاهر مرئية لفيروس الهربس البسيط. يستمر هذا الأمر لمدة تصل إلى أسبوعين ، ثم تستمر الإصابة في وجودها الكامن.
عادة أولا يصبح احمرار ملحوظ من الجلد (منطقة الشرج والعجان، الفخذين والأعضاء التناسلية الخارجية والرحم والمهبل بشكل عام)، الذي يصاحبه حكة وألم طفيف. بعد ذلك ، يتم تغطية الجلد بالفقاعات المملوءة بسائل سواء غائم أو شفاف ، والذي يمتلك خاصية الاندماج في أحجام أكبر. في غضون أسبوع ، تتخلل هذه الحويصلات وتترك وراءها القروح على الجلد. ستغطي البشرة الصحية المنطقة المصابة خلال أسبوعين.
دراسة المظاهر السريرية للهربس التناسلي عند النساء ، وتمييز الهربس التناسلي للأقسام العلوية والسفلية للجهاز التناسلي:
- قسم القوباء العلوي (هناك أعراض التهاب شخصية غير محددة، على سبيل المثال، وتواتر وجود إفرازات مهبلية، وألم في منطقة العجان والحوض ككل، وكذلك في منطقة من الجسم الرحم)؛
- الهربس الجزء السفلي (هناك نوعان من مظاهر العلامات السريرية: ظهور الحويصلات المملوءة بالسوائل ، والعمليات الالتهابية).
الهربس التناسلي لدى الرجال ، يصيب مجرى البول ، يعقد عملية التبول مع الحكة والوخز في العملية. التهاب العقد الليمفاوية الموجودة في الفخذ.
أعراض القوباء التناسلية لا تنتهي عند هذا الحد. هناك توعك عام ناجم عن زيادة في درجة حرارة الجسم والصداع وألم في العضلات.
تشخيص الهربس التناسلي
علامات وأعراض هربس الأعضاء التناسلية، حتى متخصص من ذوي الخبرة في مجال التفتيش الابتدائي وقريبة إلى حد ما ويمكن الخلط بينه وبين العديد من الأمراض المعدية الأخرى التي تؤثر على الأعضاء التناسلية (ربما مزيج من عدة إصابات)، أو حتى مع الجلد وأمراض الأغشية المخاطية عدم وجود طابع المعدية. ولذلك ، فإن تشخيص الهربس التناسلي هو اختبارات معملية إلزامية.
الطرق التي تختلف في الدقة العالية والموثوقية هي الدراسة الفيروسية وطريقة PCR:
- التحقيق الفيروسي (في سياق التحليل المختبري من السائل، والتي فقاعات تمتلئ على الجسم يتم تحديدها في بيئة خاصة أو الجنين الدجاج من أجل مراقبة تكاثر محتمل للفيروس)؛
- طريقة PCR (أسلوب فعال يمكن الكشف عن جزيء الحمض النووي للفيروس الهربس البسيط نوع الأولين مع حساسية بنسبة 100٪ والقدرة على الكشف على وجه التحديد HSV بين الفيروسات الأخرى).
هناك أيضًا طرق مساعدة تسمح باكتشاف الأجسام المضادة للفيروس في دم المريض (PIF ، RIF ، EIA).
- PIF - كشف المستضدات في اللطاخة العامة المأخوذة ؛
- RIF - كشف الأجسام المضادة للمستضدات ، المعروفة مسبقا ؛
- ELISA - تحديد الأجسام المضادة لمسببات الأمراض من عدوى معينة في دم المريض.
هذا التشخيص مهم جدا في الحمل للحصول على شرح دقيق لمسار عملية العدوى.

الهربس التناسلي: العواقب
- على الرغم من حقيقة أن فيروس الهربس البسيط يمكن اكتشافه في كل شخص تقريبًا ، يجب أن يتم علاجه ، حيث يمكن أن تكون العواقب خطيرة للغاية:
- إصابة شركائهم الجنسيين (شريك دائم) ؛
- أعراض بارزة على فترات زمنية طويلة (تستمر في بعض الأحيان عدة أشهر) ؛
- مشاكل التبول (احتباس البول) ؛
- تفاقم العدوى من مسببات الأمراض ، والتي هي بكتيريا مختلفة.
- إصابة الأعضاء الداخلية عن طريق اختراق HSV في الدماغ (مع انخفاض المناعة) ؛
- زيادة القدرة على مواجهة سرطان عنق الرحم.
- هزيمة الجهاز العصبي العدوى (الألم العصبي الهضمي لضفيرة الأعصاب في منطقة الحوض ، ويعبر عن آلام في كثير من الأحيان مقارنة مع البطن الحاد) ؛
- مشاكل مع النفس والجنس لدى النساء مع التشخيص الأولي للهربس التناسلي.
في حالة وجود مسار غير مكتمل من العلاج يمكن للمرأة أن تواجه ظهور التصاقات في قناة فالوب (مما يؤدي إلى العقم)، وكذلك مع مجموعة متنوعة من العمليات الالتهابية (سرطان عنق الرحم). عندما غالبا ما يواجه الحمل مع ضعف نمو الجنين والأمراض الأخرى أثناء الحمل. هناك حالات الإجهاض وبدء العمل قبل المصطلح الذي حدده الخبير.
الهربس التناسلي في الحمل
إذا كانت المرأة مصابة بفيروس الهربس البسيط لفترة طويلة أو إذا كانت مصابة بالعدوى في الأشهر الثلاثة الأولى من الحمل ، فإن احتمال إصابة المولود الجديد منخفض جداً ، أي واحد من مائة حالة. في وجود القوباء ، يتم فحص المريض الحامل باستمرار بسبب المضاعفات. إذا حدث الانتكاس في وقت الولادة ، فمن الضروري إجراء عملية قيصرية (يبلغ خطر إصابة الطفل 50٪ في هذه الحالة).
إذا لم تكن المرأة الحامل مصابة بالهربس التناسلي ، فعليها أن تجرى بحذر الجماع في الأشهر الأخيرة من الحمل حتى لا تصاب به.
يعتمد العلاج على إجراء العلاج الكيميائي ، الذي يعتمد على الأدوية التي تحتوي على ATSV أو HAB (zovirax). يستمر العلاج لمدة 5 أيام في حالة حدوث انتكاسة أو عدوى أولية ونصف السنة في حالة العلاج الوقائي.
ينصح بتناول هذه الأدوية بعد فترة 3 أشهر من الحمل ، والتطبيق الموازي بالضرورة للمناعة المناعية.
يجب على الطبيب الذي يقود حملك أن يختار بعناية ما يكفي من العلاج المضاد للفيروسات ومن ثم يكون لديه السيطرة المناسبة أثناء العلاج.
تحدث الهربس التناسلي عن طريق إدخال في الجسم من المستضدات الفيروسية من نوع الهربس البسيط 2 (HSV-2). أقل قليلا في كثير من الأحيان ، وهذا المرض يثير ممرضة الهربس من النوع 1 (HSV-1). ينتشر مستضد الممرضة جنسيا ، وهذا هو ، من الشخص المصاب VPG-2 إلى الشريك الجنسي. علم الأمراض لديه أعراض غير سارة إلى حد ما ، لأنه يرتبط مع آفة جلدية من الأعضاء التناسلية الخارجية. على سطح الجلد والأغشية المخاطية للأعضاء التناسلية هناك العديد من الانفجارات الحويصلية ، والتي هي حكة شديدة ، والتي تسبب عدم راحة مؤلمة في المنطقة الحميمة. الأكثر عرضة للإصابة بالهربس التناسلي هي النساء.
المرض له مسببات فيروسية ، ومسببات الأمراض الرئيسية التي هي فيروسات الهربس البسيط 1 و 2 الأنواع. تؤثر الأعراض الجلدية على المنطقة الشرجية التناسلية - الأعضاء التناسلية الخارجية ، والأسطح المخاطية للأعضاء التناسلية الخارجية والجلد حول فتحة الشرج. المرض في بعض الحالات لديه مسار غير أعراض أو أعراض غير طبيعية ، غير معهود من الهربس التناسلي النموذجي. في معظم الأحيان ظهور الهربس الجلدي ، مع التركيز على الأعضاء التناسلية ، فإن العامل المعدي من النوع 2 مذنب. العدوى مع نوع واحد من الهربس البسيط يمكن أن يسبب آفات جلدية المنطقة الحميمةولكن في هذه الحالة ، تستمر عملية التسبب في المرض بشكل أقل حدة ولم تظهر علامات واضحة.
بالنسبة لفيروس الهربس البسيط 1 و 2 ، تحدث أعراض سريرية محددة في أجزاء مختلفة من الجسم ، في شكل تكوينات حويصلية وأحاسيس مزعجة مزعجة. للحصول على صورة مميزة للعملية المرضية ، أعطيت هذه المستضدات في الطب تصنيفًا منفصلًا - مجموعة من فيروسات الهربس البسيطة. بسبب العدوى ، النوع الأول هو الهربس في الوجه. يتجلى على الشفاه ، في الأنف ، على أقسام المثلث الأنفية الشفوية. بسبب تنشيط النوع الثاني من فيروسات الحلأ في الجسم ، تتأثر الأعضاء التناسلية الخارجية - الجلد والأغشية المخاطية. يبدو أن كل شيء بسيط للغاية. ولكن إذا كان المرض المسبّب للمرض هو أنواع بسيطة من القوباء ، فإنه يعتبر عاديًا وعابًا ، ولكن اليوم تشير نتائج الدراسات السريرية إلى عكس ذلك.
التأثير المسبب للالتهاب على الأعضاء التناسلية البشرية هو ظاهرة شائعة إلى حد ما ، وهذه بالفعل مشكلة كبيرة في المجال الطبي. كما تظهر المؤشرات الطبية والإحصائية ، يتم تشخيص العدوى بالنوع الثاني من الفيروس من خلال الاتصال الجنسي في معظم الحالات. إن القوباء التناسلية HSV-2 بتكرار حدوثها هو في المرتبة الثانية في قائمة الأمراض المنقولة جنسياً بعد داء المشعرات. من بين العدد الإجمالي للكشف عن الهربس التناسلي ، وفقا للإحصاءات ، أثار 1/5 جزء مستضد الهربس من النوع 1. إن ديناميات تأثير HSV-1 على بداية وتطور الأمراض الجلدية للأعضاء التناسلية قد ازدادت بشكل كبير وتواصل نموها بسرعة.
ارتفاع معدل الإصابة هربس الأعضاء التناسلية الناجمة عن جراثيم المسببة للأمراض من فئة أشكال بسيطة من الهربس (HSV-1 و HSV-2)، ويرجع ذلك جزئيا إلى الأسباب التالية:
- غالبية الناس لديهم معرفة مسبقة بأن الهربس البسيط لا يشكل أي خطر على جسم الإنسان.
- علم الأمراض لديه خاصية لدورة سلبية مع أعراض خفية ، لذلك في كثير من الأحيان الشخص الذي هو ناقلة واضحة من فيروس الهربس لا يدرك التهديد الذي يقدمه لأصحاء.
- بعد العدوى الأولية وجزءا لا يتجزأ من المستضدات الفيروسية بشكل دائم في DNA الخلية المضيفة، مصابا جسم الإنسان أو عند العلاج والتحصين لم تعد قادرة على التخلص من فيروس الهربس.
- من غير المؤمن مرض الهربس التناسلي والأطفال، لأنها قد تكون مصابة HSV-1 أو HSV-2 العدوى من الأم أثناء لحظة الولادة، بالإضافة إلى ذلك، هناك احتمال إصابة الأطفال من خلال الفراش أو المناشف المستخدمة من قبل الآباء والأمهات الذين لديهم فيروس الهربس البسيط.
من عام 1993 إلى يومنا هذا ، وفقا لأمر وزارة الصحة في الاتحاد الروسي ، يتم سرد هذه الأمراض في قائمة الأمراض الخاضعة للرقابة الطبية والإحصائية الإلزامية. سنويا ، تم تشخيص زيادة ثابتة في عدد المرضى الذين يعانون من الهربس التناسلي. في الوقت الحاضر، وتواتر حدوث يتوافق مع المؤشرات التالية :. مقابل كل 100 ألف شخص لمدة 80 أشخاص الذين يعانون من الأمراض الفيروسية والأمراض الجلدية والتناسلية في المظاهر السريرية التي تعرض للاستفزاز من قبل فيروس الهربس البسيط.
 يتم رصد الإحصاءات الوبائية بعناية لتحديد العلاقة الموضوعية بين تطور مرض الهربس التناسلي والعوامل المؤهبة. وفقا للبحوث ، وجد المتخصصون أن تشكيل معدل الإصابة يتأثر بعوامل مثل:
يتم رصد الإحصاءات الوبائية بعناية لتحديد العلاقة الموضوعية بين تطور مرض الهربس التناسلي والعوامل المؤهبة. وفقا للبحوث ، وجد المتخصصون أن تشكيل معدل الإصابة يتأثر بعوامل مثل:
- نوعية حياة السكان : أعلى نسبة للإصابة في فئة الأشخاص الذين يشغلون الوضع الاجتماعي والاقتصادي المتدني في المجتمع، وعدد قليل جدا من المرضى الذين يعانون من الهربس التناسلي - وهذه هي الناس الذين لديهم مستوى عال من العادات الاجتماعية.
- الهوية الجنسية : ذكر الجنس أقل عرضة للإصابة مع الهيئات هربس الأعضاء التناسلية، في حين أن الإناث في 2 مرات أكثر عرضة للفيروس - ويرجع ذلك إلى ميزة من هيكل الأعضاء التناسلية الخارجية للمرأة، الذين لديهم هياكل أكثر المخاطية من ذلك بكثير؛
- ميزات العمر : يحدث أعلى نسبة ارتفاع أعلى في الفترة النشطة للجنس البشري - 20-35 سنة، 35-40 سنة، بعد حالات الإصابة بفيروس الهربس التناسلي الانخفاض تدريجيا، ولكن لكبر السن (60-65 سنة) المرض نادر جدا.
تشكيل سكاننا رأيا خاطئا بأن فيروس الهربس لا تشكل خطرا خاصا للجسم، وجميع من تأثيرها الضار يتجلى فقط في تكرار عرضية من الجلد على شكل مجموعات من الفقاعات حكة صغيرة. مثل هذا الحكم خطأ فادح. كما يتضح من العديد من الأوراق البحثية على دراسة مضاعفات العدوى الهربس، وفيروس الهربس البسيط والفيروس المضخم للخلايا (الهربس نوع 5) يمكن أن تسبب الأمراض الشائعة مثل التهاب عنق الرحم والتهاب الملحقات. وبالإضافة إلى ذلك ، ثبت تورطهم في إثارة العمليات الالتهابية في النخاع الشوكي والدماغ ، مما يولد التهاب جذري وشكل هربسي من التهاب السحايا.
لتشخيص دقيق للإصابة HSV من حقيقة أن كان تطوير هربس الأعضاء التناسلية، استخدام الأساليب الأساسية للتشخيص المخبري بناء على الكشف عن الحمض النووي وتحديد المناعية مستضد معين (G وM) إلى HSV. الدم والبول واللعاب البشري بمثابة المواد البيولوجية التي تمت دراستها. لا يقوم الطبيب بتوجيه المريض إلى الفحص المعملية إلا بعد تلقيه الفحص السريري والفحص التمهيدي للأعضاء التناسلية المتأثرة بطفح حويصلي.
 بعد دخول جسم الإنسان ، يخلق HSV فيما يتعلق بهذه المستضدات مناعة معدية. يتناقص تكرار تكرار أحداث الهربس مع مرور الوقت ، بينما يستمر وجود العامل المسبب في وجود خلايا العصب ، ولكن في شكل كامن. حتى لو لم يكن المريض مصابًا بمرض هربي عظمي ، ولكنه حامل للهربس ، فإن العدوى يمكن أن تنتقل إلى شخص سليم من خلال الاتصال الوثيق مع هذا الأخير.
بعد دخول جسم الإنسان ، يخلق HSV فيما يتعلق بهذه المستضدات مناعة معدية. يتناقص تكرار تكرار أحداث الهربس مع مرور الوقت ، بينما يستمر وجود العامل المسبب في وجود خلايا العصب ، ولكن في شكل كامن. حتى لو لم يكن المريض مصابًا بمرض هربي عظمي ، ولكنه حامل للهربس ، فإن العدوى يمكن أن تنتقل إلى شخص سليم من خلال الاتصال الوثيق مع هذا الأخير.
إعادة تفاقم المرض المساهمة في تهيئة بيئة مواتية لتعزيز المعتدي الفيروسي - العوامل التي تنتهك آلية محددة من الجهاز المناعي المسؤولة عن مراقبة الحد من الفيروس، بسبب ما يحدث مستضد النقل من العقد في مجرى الدم البشري. وتشمل ، على سبيل المثال ، انخفاض درجة حرارة الجسم ، وأمراض الجهاز التنفسي ، وحالة الحمل ، البري بري ، العلاج الجراحي وبعبارة أخرى ، هذه هي العوامل التي يمكن أن تسبب انخفاض المناعة.
أعراض الهربس التناسلي
اعتمادا على الفترة التي مرت منذ الإصابة بفيروس HSV ، فإن علم الأمراض له مرحلتان رئيسيتان من الدورة:
- الأصلي
- المتكررة.
المرحلة الأولية
المرحلة الأولية غالبًا ما تكون بدون أعراض. في هذه الحالة ، هو شكل مخفي من الناقل لمولد الضد HSV ، أي عندما يكون الشخص معديا للآخرين ، لكنه يشعر بالرضا تماما. ولكن هذا قد لا يكون في الاتجاه الآخر - عن أول 10 أيام بعد الإصابة بعد الجماع الجنسي مع الفيروس، هناك علامات واضحة للهربس الأعضاء التناسلية في منطقة الحميمة للرجل أو امرأة. ثم تشمل المرضية مجموعة من الأعراض التالية:
- وجود حرق وحكة - هكذا يبدأ المرض ، ولكن هذه الأعراض تستمر لفترة طويلة ، حتى الشفاء التام من الآفات الجلدية ؛
- تورم في الجلد والأغشية المخاطية ، hyperemia - يظهر الانتفاخ والاحمرار مع تهيج الجلد.
- الإحساس بالمرض العام - الشخص هو السبات العميق ، يمكن أن ترتفع درجة حرارة الجسم ، الأربية العقد الليمفاوية زيادة ، في بعض الأحيان هناك صعوبة في التبول.
- ظهور العديد من الحويصلات المائية- يتم تغطية الأعضاء التناسلية الخارجية والأغشية المخاطية مع بثور مائية ؛
- الحويصلات بديل مع بثرات- بعد ما يقرب من 3 أيام من الطفح الجلدي المائي ، تبدأ الفقاعات في التفاقم ، وتحول محتوياتها الداخلية إلى إفراز صديدي ؛
- تشريح بثرات بثري - ما يقرب من 5 أيام بعد فتح البثرات ، تظهر التهابات قيحية تآكلية في مكانها.
- طلاء تآكل - بعد فترة قصيرة (خلال 1-4 أيام) بعد تكوين القروح ، يتم تغطية الإفرازات على مواقع البؤر التآكلي بقشرة رطبة.
 عادةً ما يمتد الترميم الكامل لمنطقة الأعضاء التناسلية الخارجية ، المتأثرة بشكل أساسي بالهربس ، من 10 أيام إلى 3 أسابيع. يعتمد وقت التعافي بشكل كبير على ما إذا كانت التدابير العلاجية قد اتخذت ، ومتى بدأ المريض في علاج البؤس المؤلمة. ولعل الشفاء الذاتي والتهاب - لا يتم التخلص من علامات الهربس أنفسهم تختفي، ولكن الفيروس من الجسم ويستمر في الوجود في العقد. عندما مريحة (خفض الوضع المناعي)، انه قادر على التعبير عن أنفسهم في شكل الانفجارات المتكررة في نفس المكان الذي تتركز انه في البداية.
عادةً ما يمتد الترميم الكامل لمنطقة الأعضاء التناسلية الخارجية ، المتأثرة بشكل أساسي بالهربس ، من 10 أيام إلى 3 أسابيع. يعتمد وقت التعافي بشكل كبير على ما إذا كانت التدابير العلاجية قد اتخذت ، ومتى بدأ المريض في علاج البؤس المؤلمة. ولعل الشفاء الذاتي والتهاب - لا يتم التخلص من علامات الهربس أنفسهم تختفي، ولكن الفيروس من الجسم ويستمر في الوجود في العقد. عندما مريحة (خفض الوضع المناعي)، انه قادر على التعبير عن أنفسهم في شكل الانفجارات المتكررة في نفس المكان الذي تتركز انه في البداية.
توطين التركيز التناسلي للهرأ في النساء:
- دهليز الفتحة المهبلية
- الفتحة الخارجية للإحليل
- الشفاء - الجلد والغشاء المخاطي.
- الأنسجة الرخوة في منطقة العجان.
- الجلد حول فتحة الشرج.
- جلد الفخذين الداخلية.
- طية بين السنين وسطح الأرداف.
- الجزء السفلي من الرحم (عنق الرحم).
توطين الهربس التناسلي في الرجال: 
- سطح وطيات القلفة.
- حشفة القضيب.
- فتحة خارجية للإحليل
- تعميق تحت حافة رأس القضيب (تاج الرأس) ؛
- سطح جلدي حول الشرج.
- جلد المنطقة الأربية والأرداف والطيعة الألوية ؛
- جلد القضيب وكيس الصفن.
المرحلة المتكررة
هذه المرحلة هي نموذجية بالنسبة لمعظم الناس الذين لديهم عدوى هرمية من نوع بسيط. في 75 ٪ من الحالات ، تحدث الفاشيات المتكررة للمرض مع فترات مغفرة مختلفة. الانتكاسات الأكثر شيوعا هي نموذجية للأشخاص الذين يعانون من ضعف في جهاز المناعة. بالإضافة إلى ذلك ، يتأثر تكرار التفاقم من الأنواع التي تنتمي إلى المستضد. على سبيل المثال ، العدوى بفيروس من النوع الثاني تثير عودة الإصابة التناسلية عدة مرات أكثر من العدوى بـ HSV-1.
تتشابه الإشارات السريرية في المرحلة المتكررة مع تلك الخاصة بالعدوى الأولية ، ولكنها تمضي بشكل أقل حدة:
- الحكة المعتدلة وحرق;
- هناك بعض الطفح الجلدي;
- المنطقة المتضررة من الأدمة والأغشية المخاطية.
- لا يتم انتهاك الحالة العامة للشخص ، ودرجة الحرارة أمر طبيعي.
- يحدث التجديد الكامل للأنسجة في غضون أسبوع واحد ، بحد أقصى 10 أيام.
مراحل عديمة الأعراض وغير نمطية
للعدوى العقبولية عديم الأعراض ، وغياب كامل للأعراض هو سمة مميزة. يمكن التعرف على وجود فيروس العقبولية في الجسم إلا من خلال خاصة البحوث المختبرية مصل الدم لحامل الفيروس. لا يؤثر مسار علم الأمراض الكامن على جودة الحياة البشرية ، ولكنه يمثل تهديدًا وبائيًا للفئة السليمة من الأشخاص الذين يكون المريض على اتصال بهم.
المرحلة غير النمطية نادرة ومعظمها في الإناث. لم يقترن A المرضية مماثل من قبل حطاطية أو الانفجارات حويصلي، التآكل وعيوب التقرحي، ولكن على أساس الاختبارات والفحص البدني أخصائي أجهزة الحوض أكدت العملية الالتهابية المزمنة في بعض أجزاء من الجهاز التناسلي للأنثى. وبالإضافة إلى ذلك، شاذة لهربس الأعضاء التناسلية وغالبا ما تتميز احمرار الخارجي الأعضاء التناسلية رجل الحكة ضجة كبيرة في المنطقة الحميمة، التشققات الجلدية المؤلمة.
أسباب الهربس التناسلي
 Virions من فيروسات القوباء لديها القدرة على اختراق بسرعة الأغشية المخاطية في المسالك البولية وهيكل الأعضاء التناسلية الداخلية بعد أن ضرب على الأعضاء التناسلية الخارجية. من هناك، فإنها تخترق بنية الخلية، والوصول المكون الرئيسي - النواة، - الجينوم الخاصة المدرجة في جزيء (DNA) من جسم الإنسان. بعد ذلك ، تبدأ الخلايا التي دخل فيها الفيروس في تجميع ، مع إنزيماتها الخاصة ، بروتينات مستضد معينة. جديدة عالية الجودة الجسيمات الفيروسية مستنسخة الخلايا المصابة، تدخل مجرى الدم، ومن ثم هناك علامات خارجية نموذجية من الهربس بكميات كبيرة.
Virions من فيروسات القوباء لديها القدرة على اختراق بسرعة الأغشية المخاطية في المسالك البولية وهيكل الأعضاء التناسلية الداخلية بعد أن ضرب على الأعضاء التناسلية الخارجية. من هناك، فإنها تخترق بنية الخلية، والوصول المكون الرئيسي - النواة، - الجينوم الخاصة المدرجة في جزيء (DNA) من جسم الإنسان. بعد ذلك ، تبدأ الخلايا التي دخل فيها الفيروس في تجميع ، مع إنزيماتها الخاصة ، بروتينات مستضد معينة. جديدة عالية الجودة الجسيمات الفيروسية مستنسخة الخلايا المصابة، تدخل مجرى الدم، ومن ثم هناك علامات خارجية نموذجية من الهربس بكميات كبيرة.
في تلك المناطق التي تكون فيها الإصابة وقعت في الأصل والتوغل عميقا في الجسم من الفيروس، وسيكون التركيز الرئيسي لالتهاب الهربس، وفي المستقبل هو أن هذه المواقع بمثابة "الهدف" الرئيسي للانتكاس الفيروسي. يمكن أن تحدث العدوى مع الممرض الخبيث بسبب الأسباب المؤهبة التالية:
- الجماع الجنسي مع شخص موجود في الجسم البسيط النشط عدوى الهربس، بغض النظر عن مرحلة من مراحل الباثولوجيا الإكلينيكية هو - الابتدائية والمتكررة، غير نمطية أو أعراض.
- وجود درجة عالية من الضعف البشري نتيجة لانخفاض في وظائف وقائية لجهاز المناعة، مما يزيد من خطر الإصابة بهذا الفيروس، وإذا كان لديك بالفعل وجود عدوى في الجسم - أنه يعطي أرضا خصبة لتفعيله ضارة.
- موقف تافه تجاه الجنس - تغيير متكرر للشركاء ، وإهمال الطريقة الرئيسية لمنع الحمل مع استخدام الواقي الذكري ؛
- العدوى عن طريق كل يوم - من خلال الأشياء التي تستخدم في الحياة اليومية، وتستخدم من قبل الشعب من الفيروس، على سبيل المثال، من خلال مناشف الحمام، والبياضات، ومناشف وغيرها، وبهذه الطريقة، يمكن حتى الأطفال التقاط العدوى.
ما هو خطر الهربس التناسلي؟
الهربس التناسلي لا يمثل تهديدًا محددًا للحياة ، على الرغم من أن هذا التطور لم يتم استبعاده بالكامل. على وجه الخصوص وهذا ينطبق على وجود وقت واحد في جسم الأمراض التناسلية الشديدة، وفيروس الهربس البسيط، وذلك على خلفية وجود نقص المناعة الحادة يكون هناك احتمال الوفاة.
في أي حال، حتى لو كان المرض خفيفا، فإنه يتطلب معالجة إلزامية كما الفيروس الخبيث يمكن أن يؤثر سلبا على حد سواء صحتهم وصحة الدائرة المقربة من الناس. معالجة الآفات الجلدية الخارجية والعلاج الوقائي، والتي سوف تقييد النشاط الممرض الفيروسي، وأقصى قدر من الحماية للشخص من التبعات التالية:
- شريك العدوى لممارسة الجنس؛
- العدوى بالوسائل المنزلية للناس المقربين ؛
- تطوير ishuria الحادة - احتباس التبول.
- تلف الدماغ الهربس.
- التهاب غدة البروستاتا لدى الرجال وظهور الأورام.
- المضاعفات الهربسية على الأعضاء الداخلية.
- تطوير الأورام في عنق الرحم ، والتصاقات في النساء ؛
- عدوى الجهاز العصبي المركزي.
- التهاب في الألياف العصبية في المنطقة العجزية.
- ظهور الاضطرابات الجنسية ؛
- غالبا ما تتكرر التفاقم من القوباء التناسلية.
الجنس مع الشكل التناسلي لل الهربس
الألفة الجنسية مع الشريك الجنسي للشخص المصاب، عندما الممرض الهربس هو في مرحلة نشطة من وجودها، مع أعراض ما يعبر عنه بشكل واضح، ويمنع منعا باتا!
- من المهم أن نفهم أنه حتى مع الاتصال الجنسي المحمي ، فإن احتمال التعاقد مع شريك مرتفع للغاية. علاوة على ذلك، ينبغي أن تؤخذ في الاعتبار، وحقيقة أن العلاقة الحميمة دون تدخل أيضا لا يحمي ضد العدوى، ويمكن أن الهربس تدخل الجسم من خلال الجلد، والتقبيل، الخ
- العوامل المضادة للفيروسات (Miramistin، الأسيكلوفير، وهلم جرا.) في مجموعة متنوعة من أشكال الدواء المستخدمة لعلاج الهربس التناسلي، والحد بشكل كبير من إمكانية انتقال الفيروس مستضد الشخص السليم، إذا كان المرضية على قدم وساق.
- يسمح الاتصال الجنسي ، ولكن فقط بعد تحقيق مغفرة المطلق للمرض ، وجميع علامات سريرية تختفي تماما.
الحمل والهربس التناسلي
 تتطور صورة معقدة إلى حد ما إذا أصبحت المرأة الحامل ضحية للعدوى التناسلية. أولا ، لأنه يمكن أن يؤثر سلبا على مسار الحمل وحالة الجنين. وثانيا ، فإن العلاج يقيد المريض في استخدام المركبات الطبية. في وجود مرض مع أعراض حادة في منطقة الأعضاء التناسلية الخارجية ، يكون الخطر على المرأة الحامل كما يلي:
تتطور صورة معقدة إلى حد ما إذا أصبحت المرأة الحامل ضحية للعدوى التناسلية. أولا ، لأنه يمكن أن يؤثر سلبا على مسار الحمل وحالة الجنين. وثانيا ، فإن العلاج يقيد المريض في استخدام المركبات الطبية. في وجود مرض مع أعراض حادة في منطقة الأعضاء التناسلية الخارجية ، يكون الخطر على المرأة الحامل كما يلي:
- أول من الفصل الثاني من هذا المرض يمكن أن يؤدي إلى الشذوذ تأخير ونمو الجنين، وغاب عن الإجهاض.
- من الثانية إلى الثلث الثالث من الحمل - إلى ذمة الدماغ في الجنين ، أو تراكم مفرط للسائل الأمنيوسي ، أو انخفاض مرضي في حجم المياه التي تعيش في الأمنيوسية.
علاج النساء الحوامل المصابات المرضية مقيت يجب أن يعين فقط متخصص، حيث أن غالبية الأموال من الهربس، والتي تباع في الصيدليات لدينا، وبطلان للنساء الحوامل، وكذلك تتصل الأدوية التي لم تختبر من الناحية الأمنية للمرأة لتحمل طفلا. يعين الأطباء بحذر أي تركيبات صيدلية مضادة للعظام ، وتقييم الإيجابيات والسلبيات. وفقط في حالة الطوارئ ، يمكن التوصية بأحد الاختصاصيين على أساس الأسيكلوفير ، وهذا هو:
- الأسيكلوفير - كريم / مرهم للتطبيق الخارجي ؛
- Atsiklostad - كريم لعلاج الآفات المحلية ؛
- Vivoraks - كريم للاستخدام الخارجي (تنص التعليمات على أنه لا يمكن استخدامه في الحمل)
- زوفيراكس - يتم إصدارها على شكل أقراص مسحوق ومراهم ، ويجب إجراء العلاج تحت إشراف دقيق من الطبيب ، بالإضافة إلى ذلك ، يتم احتساب جرعة الأدوية للاستخدام الداخلي بشكل فردي.
ينصح بعض المعالجين بالحوامل بالهربس التناسلي لأخذ مستخلص من الليثيروكوكس أو الجينسنغ. تذكر! معطيات المخدرات ممنوع منعا باتا استخدام أي فترة من الحمل ، وكذلك خلال الرضاعة ، الحيض وارتفاع ضغط الدم. دون خوف من النساء الحوامل ، من الممكن علاج الجلد والأغشية المخاطية للأعضاء التناسلية الخارجية من خلال زيت البحر النبق ، ودفعات من صيدلية البابونج أو آذريون.
علاج الهربس التناسلي
مبدأ التدابير العلاجية هو القضاء على المرضية المؤلمة (الأعراض) في منطقة الأعضاء التناسلية الخارجية والوقاية من الانتكاسات. للأسف ، من المستحيل التخلص تمامًا من الفيروس في الجسم. لكن المستضد الأجنبي لن يظهر بشكل عدواني إذا كان نشاطه يقيد الجسم ويثبطه. من أجل تحقيق هذه الحالة ، يكون نظام المناعة البشري مسؤولاً ، لذا يجب الحفاظ على حالته على مستوى عالٍ.
من أجل تحسين الحصانة ، تحتاج ببساطة إلى مراقبة نمط حياتك الخاص - القضاء على العادات السيئة ، تناول الطعام بشكل صحيح ، الانتباه إلى النشاط البدني وإجراءات التقسية. إذا حدثت الانتكاسات في كثير من الأحيان ، فهذا يشير إلى حالة مناعة منخفضة ، ثم يمكن تناول الأدوية الداخلية المضادة للفيروسات والمناعة ، على سبيل المثال:
- أقراص Acyclovir
- أقراص Pharmaciclovir؛
- أقراص penciclovir.
كل هذه الأموال لها خصائص مضادة للفيروسات من العمل المباشر، وهو ما يعني قمع المستضدات تكرار محددة - PVG-1، PVG-2، ونوع فيروس الهربس 4 و 5 (فيروس ابشتاين بار، الفيروس المضخم للخلايا). مع مساعدتهم، لا يمكن القضاء التام على مسببات الأمراض الفيروسية، ولكن هذه الأدوية يمكن أن تساعد بشكل دائم وتمنع وظيفة وكلاء الخارجية التي من شأنها الحد من تفشي المتكررة الهربس التناسلي.
 الأكثر شعبية في العلاج والوقاية من الهربس التناسلي كان اسيكلوفير ونظائرها (Zovirax) في شكل أقراص. ويرجع ذلك إلى التأثيرات المحفزة المضادة للفيروسات والمناعة ووقف بسرعة العملية الالتهابية و"نشر" من الطفح الجلدي، وزيادة تسارع عمليات التجديد، وإلى آفات مكافحة هربس الأعضاء الداخلية وأنظمة منع الانتكاسات.
الأكثر شعبية في العلاج والوقاية من الهربس التناسلي كان اسيكلوفير ونظائرها (Zovirax) في شكل أقراص. ويرجع ذلك إلى التأثيرات المحفزة المضادة للفيروسات والمناعة ووقف بسرعة العملية الالتهابية و"نشر" من الطفح الجلدي، وزيادة تسارع عمليات التجديد، وإلى آفات مكافحة هربس الأعضاء الداخلية وأنظمة منع الانتكاسات.
يتم تنفيذ تأثير مماثل بواسطة لينة أشكال الجرعة (المراهم ، والمواد الهلامية ، والكريمات) على أساس المكون النشط - الأسيكلوفير. تعمل مباشرة على موضع من التطبيق الموضعي للدواء على الجلد والأعضاء التناسلية هيكل المخاطية، وكيل المضادة للفيروسات يمنع انتشار تشكيل فقاعة على ما يرام، ويزيل الأعراض المزعجة (حرق، والحكة، والألم)، ويقلل من التورم والاحمرار يجف تقرحات وقرحة رطبة، ويشفي الجروح، ويسرع الانتعاش. على الرغم من حقيقة أن الاستعدادات في شكل المراهم والكريمات مع الأسيكلوفير مصممة للاستخدام في الهواء الطلق، مادة مضادة للفيروسات تخترق من خلال الجلد إلى مجرى الدم، ولكن بكميات صغيرة.
فإن فعالية من أي أموال التي تنشط ضد فيروس الهربس البسيط أنواع 1 و 2، يكون أعلى بكثير إذا كان العلاج لتبدأ في مظهر المبكر للمرض الجلد. قبل البدء في تقوية العلاج المضاد للهربس ، يجب عليك زيارة الطبيب لتحديد تشخيص دقيق. على تأكيد حقيقة أن ضرب هربس الأعضاء التناسلية، وأنه من الممكن أن تتعلم إلا من خلال الاختبارات البيوكيميائية لPCR وجود أجسام مضادة للمستضد يتم السماح لعلاج الأمراض الأدوية اللازمة. يتم تقديم توصيات للاختيار والجرعة من قبل متخصص في علم الأوردة ، المسالك البولية ، الأمراض الجلدية.
ما هو نظام العلاج الذي يقوم به أخصائي؟
- عندما يتم استخدام علامات العدوى الأولية أقراص مقرها farmtsiklovira الأسيكلوفير، penciclovir (حسب تقدير الطبيب) - الحصول على ما يصل إلى 5 مرات في اليوم، ومدة العلاج هي 10 يوما. يتم التعامل مع مواقع المرضى مع حلول مضادة للجراثيم أو دفعات الأعشاب الطبية (البابونج ، آذريون). تسريع عمليات التجديد يساعد على التشحيم طفح هرمي زيت البحر النبق الطبيعي. يجب أيضا التقيد الصارم منطقة الحميمة النظافة - ليغسل بالماء الدافئ والصابون باستخدام الطفل، وتغيير الملابس الداخلية يوميا.
- مع شكل متكرر من القوباء التناسلية ، يوصف مرهم أو كريم مع الأسيكلوفير. يتم تطبيق طبقة صغيرة على مناطق الجلد المصابة خمس مرات في اليوم حتى الاختفاء الأعراض السريرية (من 4 إلى 10 أيام). معا لتكوين مرهم يسجل إعداد يمونوستيمولاتوري (عن طريق الفم)، في معظم الأحيان على أساس إنترفيرون ألفا البشري (Viferon، Riferon الخ). استقبال وسائل مع مضاد للفيروسات هو ذات الصلة فقط في بداية المرض. ربما تعيين معقدات فيتامين. للتخلص من الطفح الجلدي غير سارة والأحاسيس المؤلمة في منطقة الأعضاء التناسلية، فمن المستحسن مع العلامات الأولى لهذا المرض (حكة، تورم) على الفور لبدء العلاج.
- لمنع تفاقم المتكررة تستخدم مكبرات الصوت لتنشيط الجهاز المناعي (Galavit، TSikloferon، Immunomax). يتم اختيار العامل المناعي من حساب الخصائص الفردية للكائن الحي. يتم وصف مدة العلاج الوقائي ومقدار جرعة الدواء من قبل متخصص. يصف المريض الحقن العضلي من الحلول القائمة على الفيتامينات من المجموعة ب. تدابير وقائية غير مناسبة في فترة تفاقم المرض. فإنها تبدأ في تنفيذها إلا في لحظة مغفرة مطلقة عندما خالية تماما من أي الجلدية أصل الآفات الهربس.
الهربس التناسلي في النساء
الهربس التناسلي في النساء - مرض معد الأغشية المخاطية والجلد ، وكذلك الأجهزة والأنظمة الأخرى ، التي تسببها فيروس الهربس البسيط (HSV). هذا المرض يمكن أن ينتقل جنسيا .
مراضة العقبولية عدوى فيروسية في الاتحاد الروسي حوالي 23 لكل 100 ألف شخص في السنة.
قد يكون الحدوث الفعلي أعلى.
في جميع البلدان هناك زيادة في حدوث وانتشار HSV-1 و HSV-2. تظهر البيانات الأمريكية أن 8 من بين كل 1000 أمريكي يتم تشخيصهم بالأجسام المضادة لـ HSV-2 كل عام.
العامل المسبب في الهربس التناسلي - أنواع فيروس الهربس البسيط 1 و 2 (HSV-1 و HSV-2) ، فيروس الهربس البسيط 1 ، 2.
طرق انتقال الهربس التناسلي
- جنس - جميع أنواع الاتصالات الجنسية. خلال الاتصال الجنسي ، من المرجح أن تصاب النساء بالعدوى من الرجال المصابين بفيروس الهربس البسيط من الرجال من النساء.
- داخل الرحم (من خلال المشيمة ، من خلال الأغشية الجنينية)
- أثناء الولادة
- مسار الاتصال العدوى
- كل يوم (من خلال الأطباق وأدوات النظافة)
- العدوى الذاتية (انتشار العدوى من الموقع المريض إلى واحد صحي)
أعراض الهربس التناسلي في النساء
فترة الحضانة متوسط 6 أيام.
في الفترة البادرية ، والحرق ، والحكة ، أقل في كثير من الأحيان - عدم الراحة في منطقة الطفح اللاحق.
يمكن تفسير هذه الأحاسيس عملية التهابية في العصب بسبب حركة الفيروس من خلاله من العقد الفقري ، والتي هي مستودع لل HSV كامنة.
في المرضى ، لوحظت المظاهر العصبية والنفسية: النعاس ، صداعمزاج مكتئب
حوالي 60 ٪ من الحالات الجديدة من عدوى HSV-2 هي أعراض.
هربس الأعضاء التناسلية الأعراض في 80٪ من السريرية النمطية، و 20٪ غير نمطية (الطفح الجلدي قد يكون غائبا، ممكنة ألم في الأعضاء التناسلية، التهاب الإحليل، التهاب عنق الرحم، وما إلى ذلك).
الأعراض السريرية للعدوى الأولية
(الحلقة الأولى من الهربس التناسلي في غياب الأجسام المضادة لفيروس الهربس البسيط):
• الحويصلات المؤلمة الواسعة والقروح على الأعضاء التناسلية (بما في ذلك الجزء المهبلي من عنق الرحم) ؛
• الأعراض العامة للتسمم - الحمى ، ألم عضلي (حوالي 60 ٪ من الحالات) ؛
• زيادة ووجع الغدد الليمفاوية الإقليمية (حوالي 80٪ من الحالات) ؛
• طبيعة الدورة المتبقية: متوسط 16 يوماً للرجال و 23 يوماً للنساء ؛
• المضاعفات: التهاب السحايا الشديد (16-26 ٪) ، والطفح الجلدي في أجزاء أخرى من الجسم (10-28 ٪).
مع عدوى ثانوية (الانتكاس) تكون الأعراض أقل حدة من الإصابة بالعدوى الأولية ، والتي ترجع إلى وجود المناعة الخلطية. الهربس التناسلي ، الناجم عن HSV-2 ، يتكرر في المتوسط في كثير من الأحيان أكثر من سبب HSV-1.
العوامل التي تسهم في انتكاسة المرض:
- مرحلة الدورة الشهرية ،
- الإجهاد العاطفي ،
- الأمراض المتداخلة (خاصة المصحوبة بالحمى) ،
- الجماع الجنسي ،
- التدخل الجراحي ،
- تناول بعض الأدوية ، إلخ.
لا تسبب العدوى بفيروس HSV دائما مرضا واضحا سريريا ، فهناك عربة ومسار كامن للمرض. الإصابة بفيروس عديم الأعراض هو 7 ٪.
الهربس والحمل
أثناء الحمل ، يمكن أن يكون HSV أحد أسباب الإجهاض المعتاد وتطور تشوهات الجنين. تبلغ نسبة الوفيات في الفترة المحيطة بالولادة في القوباء الوليدية 50-70٪ ، مع 70٪ من الأطفال المصابين الذين يولدون من الأمهات المصابين بالهربس التناسلي بدون أعراض.
الصورة السريرية للانتكاس:
• الفترة البادئة هي 1.2-1.5 يوم. ويلاحظ في 43-53 ٪ من الملاحظات.
• تلاحظ الأعراض العامة للتسمم في 5-16 ٪ من المرضى.
• عادة ما تكون الطفح الجلدي في منطقة الشرج التناسلي محدودًا وصغير الحجم (حوالي 10٪ من المساحة المتأثرة بالعدوى الأولية) ؛
• تبقى الطفح الجلدي في المتوسط 9.3-10.6 أيام ؛
المضاعفات نادرة: التهاب السحايا (1 ٪) ، والطفح الجلدي في أجزاء أخرى من الجسم (8 ٪).
مع مرور الوقت ، يقل معدل تكرار الانتكاسات. ومع ذلك ، في 25 ٪ من المرضى يزيد عدد الانتكاسات بعد 5 سنوات من بداية المرض.
علامة مميزة من HSV - ظهور حويصلات منفصلة منفصلة على خلفية الغشاء المخاطي الذرمي المترفع في المنطقة المصابة.
حجم الحويصلات 2 - 3 مم ، وتحتل مجموعتها من 0.5 إلى 2.5 سم من السطح المصاب.
هذه المرحلة من المرض هي قصيرة (2-3 أيام) ، يتم فتح الحويصلات في وقت لاحق ويتم تشكيل قرح شكل غير منتظم على أساسها.
تغطية القرحة مع طلاء مصفر ، تلتئم لمدة 2-4 أسابيع دون تشكيل ندبات.
ويرافق شفاء القرح من اختفاء الأعراض الشائعة للمرض.
وفقا للأدبيات ، لوحظ تكرار حالات الهربس التناسلية في 50-70 ٪ من النساء بعد اختفاء المظاهر الأولية للمرض.
اعتمادا على المكان ، تتميز ثلاث مراحل من عملية الأعضاء التناسلية الهلالية:
1 ملعقة كبيرة. - هزيمة الأعضاء التناسلية الخارجية للهربس ،
2 ملعقة كبيرة. - تلف في المهبل ، عنق الرحم ، مجرى البول ،
3 ملاعق كبيرة - ضرر للرحم ، الزوائد ، المثانة.
المشاكل الفسيولوجية للمريض مع الهربس التناسلي:
- طفح الحويصلات
- تشكيل القرحة ،
- ألم محلي ،
- حرق،
- ثقل في أسفل البطن ،
- الظواهر العاصفة ،
- الشعور بالضيق،
- صداع،
- التهيج،
- اضطرابات النوم ،
- شرط فرعي.
المشاكل النفسية للمريض مع الهربس التناسلي:
• الخوف من إصابة الآخرين ؛
الخوف من إدانته أو رفضه من قبل شريك جنسي ؛
• الشعور بالوحدة والاكتئاب وتدني احترام الذات ؛
• يخشى أن يؤثر المرض سلبًا على وظيفة الإنجاب.
طرق للحد من خطر انتقال القوباء التناسلية:
1. استثناء اتصال مع المناطق المتضررة من الجسم خلال عزل الفيروس النشطة (أوائل فترة البادري قبل استكمال قرار من الآفات).
2. استخدام الواقي الذكري.
3. الإدارة الوقائية من الأدوية المضادة للفيروسات تقلل من تكرار الانتكاسات، من احتمال إفراز الفيروس أعراض ومخاطر انتقال العدوى.
4. استبعاد الأمراض المنقولة بالاتصال الجنسي الأخرى.
5. يتم إبلاغ المرضى (بما في ذلك الرجال) عن خطر العدوى من الأطفال حديثي الولادة. يجب على النساء الحوامل الإبلاغ عن وجود القوباء الشرجية التناسلية إلى الطبيب.
6. مع الهربس التناسلي ، فإن خطر الإصابة بفيروس نقص المناعة البشرية هو ضعف هذا الارتفاع.
 تشخيص الهربس التناسلي في النساء:
تشخيص الهربس التناسلي في النساء:
• للتحقيق في محتويات الحويصلات والقروح ، يتم استخدام IASC. حساسية وخصوصية IASC حوالي 100 ٪ ، والنتيجة جاهزة بسرعة كبيرة.
• ﻋﻧدﻣﺎ ﺗظﮭر اﻟﻌدوى اﻷوﻟﯾﺔ IgM أولًا ، وﺑﻌد ذﻟك - IgG. عادة ما ينقص عيار IgM بعد بضعة أشهر ، لذلك يشير وجودها بشكل غير مباشر إلى وجود عدوى حديثة. يتم تشخيص العدوى الأولية في حالة عدم وجود الأجسام المضادة للمرض HSV في الوسط وعلى ظهورها في فترة النقاهة (الانقلاب المصلي). يصبح معظم المرضى مصليا لمدة 3-6 أسابيع. بعد 12 أسبوعًا من بداية المرض ، لوحظ حدوث تحوّل مصلي في 70٪ من الحالات.
• وضع موضع التنفيذ الطرق الأجسام المضادة تحديد نوع محددة تمكن لتشخيص العدوى الأولية وتحديد نوع فيروس الهربس البسيط التي تسبب المرض.
علاج الهربس التناسلي
الحلقة الأساسية. يشرع العلاج فقط إذا كان هناك أعراض حادة. في بعض الأحيان هناك حاجة إلى التخدير والمسهلات. احتباس البول هو مؤشر على دخول المستشفى.
في المرضى الذين يعانون من التفاقم الحاد القوباء الشرجية التناسلية 6 مرات أو أكثر في السنة، يمكن للعلاج القمعية الحد منها بمعدل 70-80٪. في بعض المرضى ، لا يلاحظ خلفية العلاج القمعية من التفاقم من القوباء التناسلي التناسلي. يحسن الاستهلاك المستمر من الأدوية المضادة للفيروسات نوعية حياة المرضى.
إذا حدث انتكاسة أقل من 6 مرات في السنة أو أقل من كل شهرين ، يوصى بالعلاج العرضي.
 يقدم الخبراء الأفراد العلاج الوقائي من الهربس أثناء الحمل.
يقدم الخبراء الأفراد العلاج الوقائي من الهربس أثناء الحمل.
يبدأ العلاج في 36 أسبوعا الأدوية المضادة للفيروسات وتستمر حتى التسليم.
الهربس حديثي الولادة
في بعض البلدان المتقدمة ، يبلغ معدل الإصابة بالهربس من الأطفال حديثي الولادة 5.85 لكل 100.000 مولود جديد.
الحامل مع القوباء التناسلية في التاريخ يتطلب اهتماما خاصا.
حوالي 5٪ من الهربس حديثي الولادة سببها العدوى داخل الرحم، و 15٪ - العدوى أثناء العمل (عادة HSV-1). خطر العدوى من الأم إلى الجنين هو أعلى في مراحل لاحقة من الحمل في حالة الأم العدوى الأولية HSV-1 أو HSV-2 عند الولادة عندما لا يتم تشكيل استجابة مناعية تماما.
لا تخترق الأجسام المضادة المحددة لـ HSV المشيمة ولا تدخل جسم المولود الجديد.
في أربع حالات من أصل تسعة ، وهذا يؤدي إلى تطوير الهربس البسيط.
خطر إصابة الطفل:
• عند حدوث العدوى الأولية في الأم ووجود الطفح الجلدي وقت الولادة ، يكون الخطر 50٪. في 70 ٪ من حالات القوباء لحديثي الولادة ، لم يكن للأم أي تاريخ من الهربس التناسلي.
• عند الولادة عن طريق المهبل في الخلفية من الهربس التناسلي المتكررة أو أعراض خطر إفراز الفيروس من الهربس حديثي الولادة هي 2-8٪.
• إذا كان لديك طفح جلدي لدى النساء أثناء الولادة القيصرية الولادة لمنع انتقال فيروس الهربس البسيط إلى الأطفال حديثي الولادة.
فترة الحضانة هو 1-28 يوم (بمعدل 4 أيام). في معظم الحالات ، تظهر الأعراض الأولى بعد إبراء ذمة طفل حديث المظهر.
تشخيص العدوى العقبولية في الأطفال حديثي الولادة يعتمد على مسار المرض. في 30٪ من حالات تلف الجهاز العصبي المركزي قد تسبق الجلد والعينين والفم.
الرضاعة الطبيعية ليست بطلان. يمكن أن يكون الطفل مع والدته ، ولكن يجب عزله عن غيره من الأطفال.
الوقاية من الهربس التناسلي
• يجب إخبار جميع مرضى األمراض المنقولة عن طريق االتصال الجنسي بقواعد السلوك الجنسي اآلمن. حذرهم من احتمال العدوى مع الجماع التناسلي التناسلي.
• يقلل استخدام الواقي الذكري من خطر انتقال فيروس HSV-2 بنسبة 50٪. ومع ذلك، فإن فعالية الواقي الذكري تعتمد على الاستخدام السليم، توطين الآفات وخصائص الجماع (الجماع عن طريق الفم).
• أخذ الأدوية المضادة للفيروسات يقلل من خطر انتقال HSV-2 بنسبة 48٪، والتي يمكن أن تكون بمثابة تكملة لاستخدام الواقي الذكري.
المحتويات:
الهربس التناسلي هو واحد من أنواع العدوى العقبولية. ثبت أن هناك اليوم 8 أنواع من هذا القبيل. العوامل المسببة للهربس هي الفيروسات. هم في جسم كل شخص يعيش على وجه الأرض.
الأشخاص الذين لا تجد أجسامهم العوامل المسببة لأعراض القوباء يمكن وصفها بأنها استثنائية: فهي 10٪ فقط على وجه الأرض.
في معظم الناس ينام هذا الفيروس طوال حياته في العقد العصبية الواقعة بجوار الحبل الشوكي. لا يعبر عن نفسه بأي شكل من الأشكال حتى جهاز المناعة الشخص لا يفشل. تسبب العدوى الأولية عادة فيروس HSV-1 (فيروس الهربس البسيط). إذا تكرر المرض ، يتم تنشيط HSV-2.
غالباً ما يؤثر الهربس التناسلي على النساء ، على الرغم من أن الرجال يعانون أحياناً من هذا المرض. عادة ما تؤثر القروح على الأعضاء التناسلية والمناطق المجاورة لهم وفتحة الشرج. نادرا ما يؤثر الهربس التناسلي على العجان وعنق الرحم والمبيض بشكل مباشر. يمكن أن يكون الضرر الناجم عن الفيروس إلى المبيض والرحم غير قابل للفك. الهربس التناسلي يؤدي في كثير من الأحيان إلى العقم ، وأحيانا إلى وفاة امرأة تعاني من HSV.
على عكس نادرة ، ينتقل الهربس التناسلي حصرا من خلال الاتصال الجنسي. خصوصا خطير عن طريق الفم، الأعضاء التناسلية، والاتصال عن طريق الفم، والشرج، التناسلي عن طريق الفم مع الغرباء، على الرغم من أن الاتصال غير المحمية الكلاسيكية مع المريض يمكن أن يؤدي أيضا إلى الإصابة. استخدام الواقي الذكري لا يستبعد ، لكنه يقلل من خطر الإصابة بالهربس حوالي النصف. الأهم من ذلك كله تعرض أنفسهم لخطر العدوى:
- النساء (الرجال) مع ضعف المناعة. يمكن أن يكون سبب هذا الضعف هو الإجهاد ، ونزلات البرد المتكررة ، والعلاج الكيماوي أو الإشعاعي في علم الأورام.
- الأشخاص الذين غالباً ما يغيرون شركاءهم الجنسيين ، الذين يمارسون الجنس مع المرضى أو الأشخاص غير المألوفين ، الذين لا يستخدمون مواد حافظة للحاجز.
أسباب تطور القوباء التناسلية
أعراض الهربس التناسلي لا تظهر دائما خارجيا. لكن عدم وجود أعراض لا يجعل المرض أقل أمانًا: فالشخص المصاب بفيروس الهربس خطر دائمًا على الشركاء الجنسيين. أي اتصال مع جلد الشخص المصاب يمكن أن يسبب مرض شريكه. عرضة بشكل خاص للفيروس هي:
- المخاطية ، وتقع في الفم
- الأعضاء الجنسية للمرأة (الرجال)
- المنطقة المجاورة لشرج الشرج ، فتحة الشرج نفسها.
هذا هو السبب في أن العدوى ممكنة ومع الفم ، ومع الأعضاء التناسلية ، والجنس الشرجي. الشريك مع القرحة الهربسية على الشفاه سوف ينقل العدوى بسهولة إلى الأعضاء التناسلية للشريك أثناء ممارسة الجنس عن طريق الفم.
وقد قرر العلماء أن انتشار الهربس التناسلي له علاقة مباشرة مع التنشئة الاجتماعية للناس. لذلك يمكن أن تكون عوامل الخطر:
- الجنس العشوائي (سواء غير محمي أو محمي ، على الرغم من أنه في الحالة الأخيرة يتم تقليل خطر الإصابة بمقدار النصف).
- عدد كبير من الشركاء الجنسيين (المعارف أو الغرباء). ثبت من الناحية الإحصائية أن نصف النساء المصابات بالهربس غير متزوجات.
- انخفاض مستوى المعيشة الاجتماعي ، وعدم وجود ظروف طبيعية ، والتغذية الكافية.
قد يصبح الهربس التناسلي أكثر خطورة ، لأنه مع الإصابة الأولية ، لا تظهر أعراض المرض دائمًا. يمكن أن يصبح الشخص حاملاً للفيروس. وهذا يعني أن الفيروس الموجود في جسمه لا يؤثر على الناقل ، ولكنه ينتقل إلى شركائه الجنسيين. الهربس التناسلي يمكن أن يحدث أيضا في شكل كامن ، حيث تكون جميع الأعراض غائبة. في بعض الأحيان يكونون موجودين ، لكنهم ضعفاء لدرجة أن المريض ببساطة لا ينتبه لهم. ولكن بغض النظر عن وجود الأعراض ، يؤدي الاتصال الجنسي مع المصابين في معظم الحالات إلى الإصابة.
جسد أي شخص يحاول مقاومة المرض. ومع ذلك ، فإن مكافحة الفيروس التناسلي تصبح عديمة الفائدة إذا كان الشخص:
- هو في حالة من التعب المزمن.
- يعاني من إجهاد مطول: عاطفي ، عقلي ، بدني.
- أصيب خلال الجماع الجنسي.
- يعاني من انخفاض المناعة.
زيادة خطر العدوى التناسلية أثناء الجماع أثناء الحيض.

أنواع القوباء التناسلية
يقول الأطباء أنه من الممكن تحديد 4 أنواع من مسار العدوى الجنسية ، اعتمادًا على كيفية ظهوره ومن يتأثر به.
- إذا أصيبت امرأة لم تسبق الاتصال بمريض مصاب بالهربس (أو حاملي الفيروس) ، لا يمتلك أجسامًا مضادة لفيروسات الهربس في الدم ، للمرة الأولى ، فإن النوع الأول المظاهر السريرية الهربس التناسلي.
- إذا أصبحت المرأة المصابة بالأجسام المضادة للفيروس أولاً مصابة بالهربس التناسلي ، يتم تحديد نوع ثان من المظاهر السريرية.
- تكرار (العدوى التي تم تنشيطها حديثا) هو النوع الثالث.
- استدعاء خبراء مظهر أعراض النوع الرابع من المظاهر السريرية.
كل حلقة لها صورتها السريرية الخاصة ، ونتيجة لذلك ، أعراضها الأولية. من وجهة النظر هذه ، ينقسم الهربس التناسلي إلى:
- نموذجي
- غير قياسي
- عديم الأعراض (وهو مساوٍ لحامل الفيروس)
في بعض الأحيان يكون من الصعب تحديد أي منها الصورة السريرية موجود في هذه اللحظة في امرأة. يعتقد أطباء واشنطن ، الذين يدرسون الهربس لسنوات عديدة ، أنه بوجود الهربس التناسلي الأولي ، هناك ثلاثة من الأعراض التالية موجودة بالضرورة:
- Extragenital (خارجي ، لا علاقة له بالأعضاء التناسلية): الغثيان ، ألم في العضلات والمفاصل والصداع ، وأحيانا - حمى.
- الطفح ، الاحمرار في المنطقة التناسلية ، والتي تستمر لمدة 10 أيام على الأقل.
- وجود الانفجارات التناسلية المؤلمة.
- آفة الحنجرة المخاطية ، الأنف ، جلد الأرداف ، النخيل ، إلخ.
أعراض العدوى العقبولية الأولية
عادة ما تظهر بعد 3-8 أيام من الاتصال الجنسي غير المحمي مع شريك مصاب. في النساء واحمرار وتورم في الجلد حول الفرج والعجان والشرج والمهبل. ينتج الجلد المتشظف حويصلات (حويصلات مائية) ، والتي تتحول لاحقًا إلى تقرحات مفتوحة. بعد بضعة أيام يتم تغطيتها بطبقة صفراء قيحية. تصبح البشرة في هذا المكان حساسة للغاية ، وتشكو النساء من حرق لا يطاق ، حكة مرهقة ، في بعض الأحيان - ألم في منطقة الطفح الجلدي.
قد يكون هناك مظاهر أكثر حدة: التبول المتكرر ، ثقل في البطن (أدناه) ، والصداع ، وأحيانا - الغثيان أو الحمى. تختفي الأعراض المنتشرة عادةً في شهر واحد: ينتقل المرض إلى شكل كامن.

أعراض الأعضاء التناسلية التناسلية (الأعضاء التناسلية)
إذا عانت المرأة من الهربس التناسلي الأولي ، فهناك احتمال بنسبة 70٪ أن تكون لديها أعراض للهربس التناسلي التناسلي. اعتمادا على مدى تواتر الهربس التناسلي ، يتم تمييز شدة المرض.
- مع أعراض خفيفة تظهر كل بضع سنوات.
- في المتوسط - ما يصل إلى 6 مرات في السنة.
- في حالة شديدة - شهريا.
يمكن أن تظهر أعراض هربس الأعضاء التناسلية المتكررة في:
- آفات الحويصلات أو قرح الجلد في الوجه والجذع
- التهاب اللثة ، التهاب الفم
- عيوب العين
عادة ما تختفي هذه الأعراض من القوباء التناسلية بمجرد أن يتم تحديد القرحة على الأعضاء التناسلية.
اعتمادا على كيفية تدفق الهربس التناسلي ، مع التركيز على ظهور الأعراض ، يميز الأطباء:
- نوع من الانترجمي من الترشيح. في هذه الحالة ، تظهر فترات مغفرة / تفاقم في فترات زمنية مختلفة: من 3 أسابيع إلى 6 أشهر.
- يتميز النوع المونوتي عبر نفس الفواصل الزمنية الزمنية تقريبا بين التفاقم / التخفيضات. عادة ما تظهر علامات الهربس التناسلي كل 3-4 أشهر.
- يتميز الخبو بحقيقة أن فترات الهدوء عند النساء تصبح أطول وأن تصبح الأعراض أقل ملحوظة.

أعراض أشكال غير نمطية من الهربس التناسلي
مع القوباء التناسلية غير النمطية ، لا تتأثر فقط الجلد والأغشية المخاطية ، ولكن (وهذا أمر خطير بشكل خاص) الزوائد ، رحم المرأة. عادة ، يتطور مرض شاذ نتيجة للهربس المتكرر ، على الرغم من أن العدوى الأولية في بعض الحالات تكون كافية لتلف الأعضاء الداخلية. مع عدوى غير نمطية ، لا يمكن إلا أن تتجلى علامات الهربس التناسلي:
- في بياض قوي غير قابل للاختزال (إفرازات غير عادية من المهبل)
- حويصلات غير مرئية تقريبا
- حكة لا تطاق ، والحرق الشديد الذي يزعج امرأة
في المرحلة الأولى من الهربس التناسلي يؤثر على الأعضاء التناسلية الخارجية، والثاني - مجرى البول وعنق الرحم والمهبل، في الثالث (أشد) - المثانة والبربخ والرحم.
يمكن أن يصاحب هربس الأعضاء التناسلية أعراض حادة:
- الاحتباس الحاد للبول.
- التشوهات العصبية والنفسية: التهيج والنعاس أو ، على العكس من ذلك ، الاستثارة والاكتئاب أو الاكتئاب.
- الصداع.
- ضعف مشترك.
أسباب الانتكاسة يمكن أن تكون:
- التعب العقلي أو البدني.
- انخفاض منتظم في درجة الحرارة.
- الانفلونزا ، التهابات الجهاز التنفسي أو غيرها.
- الأمراض المزمنة ، ضعف المناعة
عواقب الهربس التناسلي
- العدوى الثانوية من القروح. وتمتص المرأة القرح والحكة الأماكن ، وتواجه خطر الإصابة بها بالعدوى المسببة للمكورات العقدية والمكورات العنقودية وما شابه ذلك.
- يمكن للمرأة الحامل المصابة لا تحمل طفل. إذا لم يحدث الإجهاض ، يمكن أن يولد الطفل بأحد أشكال القوباء التناسلية أو القبح.
- هزيمة الرحم ، وغيرها من الأجهزة التناسلية الداخلية في معظم الحالات تؤدي إلى العقم.